
 English
English
 French
French
Bilateral tuberculous serofibrinous pleurisy: contribution of thoracoscopy
Les pleurésies sérofibrineuses tuberculeuses bilatérales: apport de la thoracoscopie
I. Issoufou¹, L. Belliraj¹, S. Rabiou¹, FZ. Ammor¹, H. Harmouchi¹, M. Lakranbi¹, Y. Ouadnouni¹˒²,
M. Smahi¹,²
¹: Service de chirurgie thoracique, CHU Hassan II, BP. 1893, Km 2.200, Route de Sidi Harazem, Fès 3000 Maroc
²: Université Sidi Mohamed Ben Abdellah, Faculté de Médecine et de Pharmacie de Fès. Maroc
Corresponding author
Dr. Issoufou IBRAHIM.
1 Rue Nador,
Hay Amal Route de Sefrou, 30000 Fès Sais Maroc
E-mail: alzoumib84@gmail.com
ABSTRACT
Introduction. Through a series of five observations we present the contribution of diagnostic thoracoscopy to the management of bilateral tuberculous pleurisy.
Methods. This is a retrospective study carried out at the department of thoracic surgery of the CHU Hassan II of Fez, which has collected all patients who have undergone thoracoscopy for bilateral tuberculous pleurisy between 2010 and 2015.
Results. During this period, 129 patients underwent thoracoscopy for unlabeled exudative pleurisy, of which 28 (4.6%) were tuberculous, 5 of whom had bilateral locations at a frequency of 3.8%. They were 3 men and 2 women with an average age of 34.4 years. Bilateral chest pain, pleural type, and disabling dyspnea were the clinical signs found in all patients. In all cases, they were lymphocytic exudative pleural fluid whose BK investigations were negative. Thoracoscopy allowed the diagnosis to be made in 4 cases / 5. All have been put on antibacillary treatment with a good evolution.
Conclusion. Recourse to thoracoscopy should be increasingly widespread in bilateral tuberculous pleurisy whenever the exudative nature of the pleural fluid is confirmed and as soon as the first percutaneous pleural biopsy has not led to the diagnosis.
KEY-WORDS: Dyspnea; tuberculous pleurisy; pleural biopsy; thoracoscopy.
RÉSUMÉ
Introduction. A travers une série de cinq observations nous présentons l’apport de la thoracoscopie diagnostique dans la prise en charge des pleurésies tuberculeuses bilatérales.
Méthodes. Il s’agit d’une étude rétrospective réalisée au service de chirurgie thoracique du CHU Hassan II de Fès ayant colligé tous les patients qui ont bénéficié d’une thoracoscopie pour pleurésie tuberculeuse bilatérale entre 2010 et 2015.
Résultats. Pendant cette période, 129 patients ont bénéficié d’une thoracoscopie pour pleurésie exsudative non étiquetée parmi lesquelles 28 (4,6%) étaient d’origine tuberculeuse dont 5 de localisations bilatérales soit une fréquence de 3,8%. Il s’agissait de 3 hommes et 2 femmes d’un âge moyen de 34,4 ans. La douleur thoracique bilatérale type pleurale ainsi qu’une dyspnée invalidante étaient les signes cliniques retrouvés chez tous les patients .Dans tous les cas il s’agissait de liquide pleural exsudatif lymphocytaire dont les recherches de BK étaient négatives. La thoracoscopie avait permis de poser le diagnostic dans 4 cas/5. Tous ont été mis sous traitement antibacillaire avec une bonne évolution.
Conclusion. Le recourt à la thoracoscopie doit être de plus en plus large dans les pleurésies tuberculeuses bilatérales chaque fois que la nature exsudative du liquide pleural est confirmée et dès que la première biopsie pleurale percutanée n’a pas conduit au diagnostic.
MOTS CLÉS: Dyspnée; pleurésie tuberculeuse; biopsie pleurale; thoracoscopie.
INTRODUCTION
La tuberculose reste encore un fléau mondial avec une morbimortalité encore élevée dans plusieurs pays. Chez l’adulte entre 15 et 59 ans elle reste la 3ème cause de décès après le VIH/SIDA et les cardiopathies ischémiques [1]. La tuberculose pleurale est l’une des formes extra pulmonaires les plus fréquentes [2] et les formes bilatérales sont encore rares. Le contexte clinique de ces pleurésies tuberculeuses bilatérales impose une démarche diagnostique urgente en vue d’une mise en route précoce d’un traitement antibacillaire. A travers une série de cinq observations nous présentons l’apport de la thoracoscopie diagnostique dans la prise en charge des pleurésies tuberculeuses bilatérales.
MATÉRIEL ET MÉTHODES
Il s’agit d’une étude rétrospective réalisée au service de chirurgie thoracique du CHU Hassan II de Fès
ayant colligé tous les patients qui ont bénéficié d’une thoracoscopie pour pleurésie tuberculeuse bilatérale entre 2010 et 2015. Les aspects épidémiologique, clinique, paraclinique, les résultats de l’exploration thoracoscopique et anatomopathologique ainsi que le devenir des patients ont été analysés.
RÉSULTATS
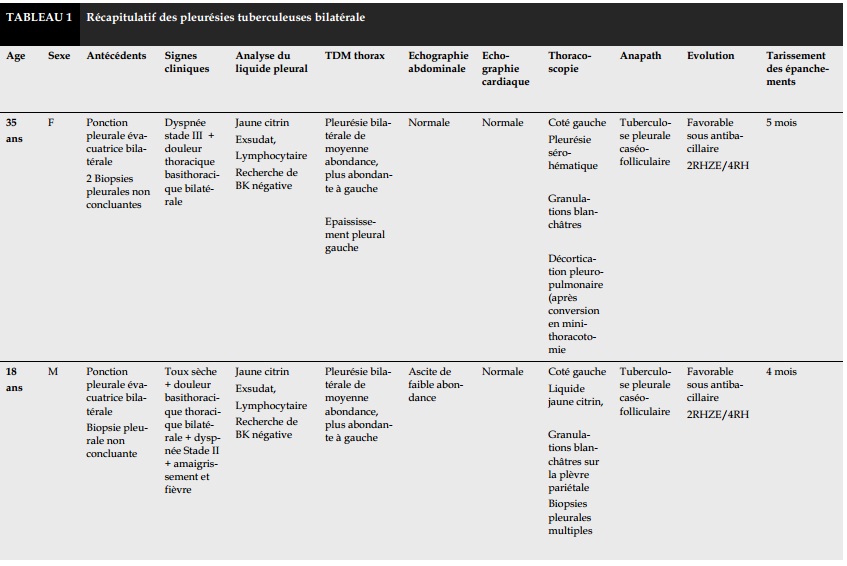
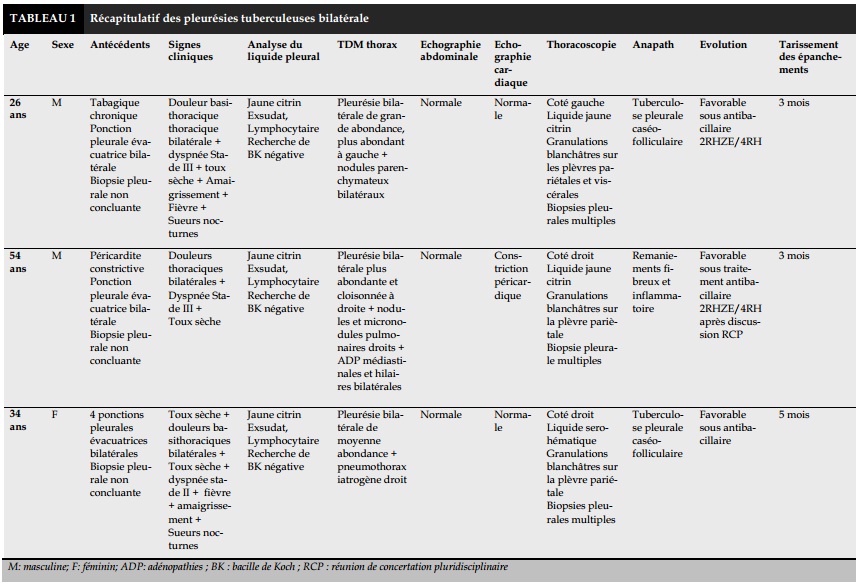
Pendant cette période, 129 patients ont bénéficié d’une thoracoscopie pour pleurésie exsudative non étiquetée parmi lesquelles 28 (4,6%) étaient d’origine tuberculeuse dont 5 de localisations bilatérales soit une fréquence de 3,8%. Il s’agissait de 3 hommes et 2 femmes d’un âge moyen de 34,4 ans .Un antécédent de tabagisme a été retrouvé dans 1 cas et une péricardite constrictive dans 1 cas. Ils étaient tous suivis par un pneumologue où une ou plusieurs ponction-biopsies pleurales étaient réalisées confirmant le caractère exsudatif et lymphocytaire de l’épanchement et recherchant une preuve histologique. Toutes les biopsies ont été non concluantes.
La douleur thoracique bilatérale type pleurale ainsi qu’une dyspnée invalidante étaient les signes cliniques retrouvés chez tous les patients (Tableau IA - B).
Les signes d’imprégnation tuberculeuse étaient pré- sents chez 3 patients. Les recherches de BK dans les crachats et dans le liquide pleural réalisées de façon systématique étaient négatives chez tous les patients.
La radiographie thoracique standard était l’examen de routine réalisé dans tous les cas et avait permis de poser le diagnostic de pleurésie. La TDM thoracique confirmait non seulement le diagnostic mais permettait aussi de chercher un épaississement pleural ou des lésions parenchymateuses associées. L'épanchement était de moyenne à grande abondance dans tous les cas, prédominant du côté gauche dans 2 cas et cloisonné dans 1 cas.
Des nodules bilatéraux étaient retrouvés sur la TDM thoracique dans 1 cas, un épaississement pleural du côté gauche dans 1 cas, un pneumothorax droit iatrogène dans 1 cas, des nodules et micronodules parenchymateux droits dans 1 cas et des adénopathies mé- diastinales et hilaires bilatérales dans 1 cas.
L’échographie abdominale confirmait la présence d’une ascite dans 1 cas. La thoracoscopie était réalisée du côté gauche dans 3 cas et du côté droit dans 2 cas. L’exploration retrouvait des granulations blanchâ- tres sur la plèvre pariétale dans 3 cas, sur la plèvre pariétale et viscérale dans 2 cas, une pacchypleurite avec des multiples adhérences pleuro-pariétales dans 1 cas ayant nécessité une conversion en minithoracotomie.
Les gestes réalisés étaient des biopsies pleurales sur les lésions suspectes chez tous les patients associées à une décortication pleuropulmonaire dans 1 cas. Les résultats anatomopathologiques révélaient une tuberculose pleurale caséo-folliculaire dans 4 cas et un remaniement fibreux et inflammatoire dans 1 cas. Tous les patients ont été mis sous traitement antibacillaire selon le protocole standard 2RHZE/4RH. Le 5ème dont les résultats anatomopathologiques ont été non concluants a été mis sous traitement antibacillaire après discussion du dossier en réunion de concertation pluridisciplinaire sur des arguments épidé- miologiques, cliniques, radiologiques et les résultats l’exploration thoracoscopique.
La morbi-mortalité était nulle. L’évolution chez tous ces patients étaient favorables marquée par une amé-lioration clinique dès le premier mois du traitement antibacillaire et par un tarissement des épanchements bilatéraux après une moyenne de 4 mois de traitement, y compris celui sans confirmation histologique.
DISCUSSION
Les formes bilatérales des tuberculoses pleurales restent rares, plus de 90% sont en effet unilatérales [3]. Moumeni A et al dans une série de 515 pleuré- sies tuberculeuses retrouvaient 3% de localisations bilatérales [4].
Elatiqi K et al retrouvaient quant à eux, dans une série de 190 pleurésies tuberculeuses, 2% de localisations bilatérales [5]. Dans notre série, sa fréquence était de 3,8%. La dissémination se fait suite à une rupture d’un chancre tuberculeux pulmonaire dans la cavité pleurale 6 à 12 semaines après une primo infection tuberculeuse. Il s’ensuit une réaction d’hypersensibilité retardée entre l’antigène mycobacté-rien et les lymphocytes T conduisant à une augmentation de la perméabilité des capillaires pleuraux aux protéines et ainsi à leur passage dans la cavité pleurale.
En outre, les lymphocytes pleuraux obstruent les stromas lymphatiques et entrainent ainsi un défaut de réabsorption du liquide pleurale. Ces deux élé- ments sont d’une part responsables de l’accumulation du liquide dans la cavité pleurale, et d’autre part expliquent l’aspect exsudatif et lymphocytaire de la pleurésie tuberculeuse [6]. Cette contamination peut se faire également par rupture d’une adénopathie ou par voie hématogène [7]. Cette dernière nous semble plus plausible dans les pleurésies tuberculeuses bilatérales comme l’ont mentionné également certains auteurs [8].
Les signes cliniques étaient dominés dans notre série par les signes d’imprégnations tuberculeuses associés à une dyspnée qui était devenues invalidantes chez tous les patients. Cette dyspnée est expliquée d’une part par la présence d’un épanchement pleural bilatéral parfois de grande abondance imposant des ponctions évacuatrices bilatérales en urgence et d’autre part, par la douleur thoracique bilatérale.
L’un des enjeux reste la confirmation diagnostique, qui doit répondre aux enjeux de l’urgence, en vue de débuter un traitement antibacillaire seul garant d’un bon pronostic.
La culture sur milieu spécifique présente une faible rentabilité du fait du caractère paucibacillaire de la tuberculose pleurale [9]. En effet elle n’est positive, au maximum, que dans 30 à 40% des cas [10].
Ce même caractère paucibacillaire est responsable, selon Friedrich et al, de la sensibilité médiocre (25%) du GeneXpert dans les liquides pleuraux [11]. Le dosage de l’adénosine désaminase (ADA) présente une sensibilité de 92% et une spécificité de 90% pour une valeur seuil à 40UI/L [7]. Ce dosage n’est pas systématique dans nos pratiques du fait du faible revenu de nos patients d’une part et d’autre part, à cause des conditions d’acheminement des prélèvements qui ne sont pas toujours rigoureuses.
En effet ces prélèvements doivent être conservés à +4°C si l’analyse doit être effectuée dans les 15 jours ou à -20°C pour des délais supérieurs, autrement une détérioration de l’activité adénosine désaminase surviendrait.
Et même lorsque ces conditions étaient respectées, une élévation de l’activité adénosine désaminase a été constatée pour d’autres pleurésies lymphocytaires non tuberculeuses [12]. Le choix est alors porté sur la biopsie pleurale percutanée qui constitue l’une des méthodes de choix pour le diagnostic de la tuberculose pleurale. En effet dans 70 à 75% des cas, elle permet d’affirmer la présence d’un granulome giganto-cellulaire avec ou sans nécrose caséeuse [13].
Zuberi FF et al trouvaient une sensibilité de 93,9% et une spécificité de 100% dans la détection de la tuberculose pleurale [14]. Elle se complique dans 11 à 30% des cas de pneumothorax dont seul 2% auront besoin d’un drainage thoracique [13]. Dans notre série, elle n’a pas permis le diagnostic de tuberculose pleurale dans tous les cas et s’était compliquée d’un pneumothorax dans un cas qui n’a pas nécessité de drainage thoracique puisqu’une thoracoscopie allait être réalisée du même côté.
Ainsi cette dernière était indiquée, chaque fois que les analyses du liquide pleural et de la biopsie n’ont pas permis de poser un diagnostic. Elle conduit au diagnostic dans 98% des cas [9]. Elle permet des macrobiopsies dirigées sur des lésions suspectes de tuberculoses et permet en même temps d’écarter une cause néoplasique. En effet, l’un des diagnostics différentiels des pleurésies infectieuses reste le mésothéliome pleural malin dans sa forme desmoplastique. La thoracoscopie est non seulement le moyen le plus sensible conduisant à ce diagnostic mais constitue également un important moyen pronostique en précisant l’envahissement de la plèvre viscérale [15].
Dans notre série, elle a permis de poser le diagnostic dans 4cas/5 avec une morbi-mortalité nulle. Dans une série japonaise de 32 patients, elle conduisait au diagnostic de pleurésie tuberculeuse dans 93,8% des cas [16]. Le choix du côté de la thoracoscopie est guidé par l’abondance de la pleurésie et la présence de lésions évocatrices de tuberculose sur la TDM thoracique.
Dans notre série, l’abondance de la pleurésie a guidé le choix du côté de la thoracoscopie dans 2 cas. Les lésions évocatrices de tuberculose étaient des nodules et micronodules pulmonaires dans 2 cas et un épaississement pleural dans 1 cas. L’aspect des lé- sions à l’exploration thoracoscopique est aussi évocateur de lésions tuberculeuses et permet ainsi de guider les gestes de biopsies. Il s’agit d’une inflammation granulomateuse blanchâtre recouvrant la plèvre [13]. Tout de même, ces lésions peuvent perdre leurs aspects au moment de la thoracoscopie et se présenter sous forme d’un processus inflammatoire non spécifique générant de nombreuses adhérences [13].
Chez tous les patients de notre série, un aspect de granulations blanchâtres tapissant les plèvres parié-tale et/ou viscérale a été retrouvées et dans tous les cas il s’agissait de tuberculose pleurale. Quelques complications mineures ont été décrites à type de fuite aérienne prolongée ou d’emphysème sous cutané, de surinfection ou de trouble du rythme [17].
CONCLUSION
La thoracoscopie constitue l’un des meilleurs moyens de confirmation diagnostic dans les patholo - gies pleurales. Son recourt doit être de plus en plus large dans les pleurésies tuberculeuses bilatérales chaque fois que la nature exsudative du liquide pleural est confirmée et dès que la première biopsie pleurale percutanée n’a pas conduit au diagnostic.
Cela pour éliminer d’une part une origine néoplasique et d’autre part pour écourter un délai de prise en charge de plus en plus long pour une pathologie handicapante et gênant la qualité de vie de nos patients à faible revenu, en permettant d’obtenir un diagnostic histologique rapide pour la mise en route d’un traitement antibacillaire seul garant d’un bon pronostic.
CONFLIT D’INTÉRÊT
Aucun.
RÉFÉRENCES
1. Mjid M, Cherif J, Ben Salah N, Toujani S, Ouahchi Y, Zakhama H, Louzir B, Mehiri-Ben Rhouma N, Beji M. Épidémiologie de la tuberculose. Rev Pneumol clin 2015;71:67-72.
2. Mazza-Stalder J, Nicod L, Janssens JP. La tuberculose extrapulmonaire. Rev Mal Respir 2012;29:566-578.
3. Lacut JY, Dupon M, Paty MC. Tuberculoses extrapulmonaires : revue et possibilités de diminution des délais d'intervention thérapeutique. Méd Mal Infect 1995;25:304-20.
4. Moumeni A, Marouani A. Profil des pleurésies tuberculeuses : à propos d’une série de 515 cas de malades. Rev Mal Respir 2013;30 :A44.
5. Elatiqi K, Zaghba N, Benjelloun H, Bakhatar A, Yassine N, Bahlaoui A. Apport de la ponction biopsie pleurale dans le diagnostic étiologique des pleurésies tuberculeuses (à propos de 190 cas). Rev Mal Respir 2013;30 :A140.
6. Richard WL. Update on tuberculous pleural effusion. Respirology 2010;15:451-458.
7. Ketata W, Rekik WK, Ayadi H, Kammoun S. les tuberculoses extrapulmonaires. Rev Pneumol Clin 2015;71:83- 92.
8. Fernandes HP. Bilateral tuberculous pleural effusions. Tubercle 1944;25:82-84.
9. Ferrer J. Pleural tuberculosis. Eur Respir J 1997;10: 942– 947.
10. Diacon AH, Van de Wal BW, Wyser C, Smedema JP, Bezuidenhout J, Bolliger CT, Walzl G. Diagnostic tools in tuberculous pleurisy: a direct comparative study. Eur Respir J 2003;22:589-591.
11. Friedrich SO, Von Groote-Bidlingmaier F, Diacon AH. Xpert MTB/RIF assay for diagnosis of pleural tuberculosis. J Clin Microbiol 2011;49:4341-2.
12. Antonangelo L, Vargas FS, Almeida LP, Acencio MMP, Gomes FDM, Sales RK, Seicento M, Teixeiral LR. Influence of storage time and temperature on pleural fluid adenosine deaminase determination. Respirology 2006;11:488-492.
13. Greillier, J.-M. Peloni, A. Fraticelli, P. Astoul. Méthodes d'investigation de la plèvre. EMC - Pneumologie 2005:1-15 [Article 6-000-F-55].
14. Zuberi FF, Zuberi BF, Ali SK, Hussain S, Mumtaz F. Yield of closed pleural biopsy and cytology in exudative pleural effusion. Pak J Med Sci 2016;32:356-60.
15. Scherpereel A. Mésothéliomes pleuraux malins. Rev Mal Respir Actual 2015;7:511-518.
16. Sakuraba M, Masuda K, Hebisawa A, Sagara Y, Komatsu H. Thoracoscopic pleural biopsy for tuberculous pleurisy under local anesthesia. Ann Thorac Cardiovasc Surg 2006;12:245-8.
17. Patil CB, Dixit R, Gupta R, Gupta N, Indushekar V. Thoracoscopic evaluation of 129 cases having undiagnosed exudative pleural effusions. Lung India 2016;33:502-6.
TABLES
REFERENCES
1. Mjid M, Cherif J, Ben Salah N, Toujani S, Ouahchi Y, Zakhama H, Louzir B, Mehiri-Ben Rhouma N, Beji M. Épidémiologie de la tuberculose. Rev Pneumol clin 2015;71:67-72.
2. Mazza-Stalder J, Nicod L, Janssens JP. La tuberculose extrapulmonaire. Rev Mal Respir 2012;29:566-578.
3. Lacut JY, Dupon M, Paty MC. Tuberculoses extrapulmonaires : revue et possibilités de diminution des délais d'intervention thérapeutique. Méd Mal Infect 1995;25:304-20.
4. Moumeni A, Marouani A. Profil des pleurésies tuberculeuses : à propos d’une série de 515 cas de malades. Rev Mal Respir 2013;30 :A44.
5. Elatiqi K, Zaghba N, Benjelloun H, Bakhatar A, Yassine N, Bahlaoui A. Apport de la ponction biopsie pleurale dans le diagnostic étiologique des pleurésies tuberculeuses (à propos de 190 cas). Rev Mal Respir 2013;30 :A140.
6. Richard WL. Update on tuberculous pleural effusion. Respirology 2010;15:451-458.
7. Ketata W, Rekik WK, Ayadi H, Kammoun S. les tuberculoses extrapulmonaires. Rev Pneumol Clin 2015;71:83- 92.
8. Fernandes HP. Bilateral tuberculous pleural effusions. Tubercle 1944;25:82-84.
9. Ferrer J. Pleural tuberculosis. Eur Respir J 1997;10: 942– 947.
10. Diacon AH, Van de Wal BW, Wyser C, Smedema JP, Bezuidenhout J, Bolliger CT, Walzl G. Diagnostic tools in tuberculous pleurisy: a direct comparative study. Eur Respir J 2003;22:589-591.
11. Friedrich SO, Von Groote-Bidlingmaier F, Diacon AH. Xpert MTB/RIF assay for diagnosis of pleural tuberculosis. J Clin Microbiol 2011;49:4341-2.
12. Antonangelo L, Vargas FS, Almeida LP, Acencio MMP, Gomes FDM, Sales RK, Seicento M, Teixeiral LR. Influence of storage time and temperature on pleural fluid adenosine deaminase determination. Respirology 2006;11:488-492.
13. Greillier, J.-M. Peloni, A. Fraticelli, P. Astoul. Méthodes d'investigation de la plèvre. EMC - Pneumologie 2005:1-15 [Article 6-000-F-55].
14. Zuberi FF, Zuberi BF, Ali SK, Hussain S, Mumtaz F. Yield of closed pleural biopsy and cytology in exudative pleural effusion. Pak J Med Sci 2016;32:356-60.
15. Scherpereel A. Mésothéliomes pleuraux malins. Rev Mal Respir Actual 2015;7:511-518.
16. Sakuraba M, Masuda K, Hebisawa A, Sagara Y, Komatsu H. Thoracoscopic pleural biopsy for tuberculous pleurisy under local anesthesia. Ann Thorac Cardiovasc Surg 2006;12:245-8.
17. Patil CB, Dixit R, Gupta R, Gupta N, Indushekar V. Thoracoscopic evaluation of 129 cases having undiagnosed exudative pleural effusions. Lung India 2016;33:502-6.
ARTICLE INFO
DOI: 10.12699/jfvp.7.22.2016.18
Conflict of Interest
Non
Date of manuscript receiving
27/4/2016
Date of publication after correction
20/11/2016
Article citation
Issoufou I, Belliraj L, Rabiou S, Ammor FZ, Harmouchi H, Lakranbi M, Ouadnouni Y, Smahi M. Bilateral tuberculous serofibrinous pleurisy: contribution of thoracoscopy. J Func Vent Pulm 2016; 22(7): 1-66.