
 English
English
 French
French
Evaluation de la prise en charge des pneumopathies aigues d’allure bactérienne en milieu pneumologique africain
Evaluation of bacterial appearance of acute pneumonia in African respiratory profession
FH. Okemba-Okombi1, S. Adjoh Komi2, BR. Ossibi Ibara3, JPC. Boumandoki3, ELP. Bemba1, AC. Itoua4, A. Fiogbe Attanon2, M. Ilioye-Ayet1, RG. Bopaka1, KB. Ossale-Abacka1, J. MBOUSS1, O. Tidjani1
1: Service de Pneumologie. CHU de Brazzaville
2: Service de Pneumo-Phtisiologie et des Maladies Infectieuses. CHU Sylvanus Olympio Lomé
3: Service de Maladies Infectieuses CHU de Brazzaville
4: Laboratoire de Bactériologie CHU de Brazzaville
Corresponding author
Dr. Franck Hardain OKEMBA-OKOMBI
Service de Pneumologie CHU de Brazzaville
Coordinateur du Programme National de Lutte Contre la Tuberculose - Congo
E-mail: franckokemba@gmail.com
ABSTRACT
Introduction. Acute pulmonary disorders are common, potentially severe in African pneumologique environment. Their etiology is mainly bacterial and microbiological diagnosis remains difficult.
Objective. To assess compliance with existing standards on antibiotic prescriptions in the PAB adult African middle pneumologique.
Methods. Retrospective study, descriptive and analytical conducted during two years (January 1, 2010 to December 31, 2011) at Pneumophtisiology Service Olympio Sylvanus CHU of Lomé TOGO.
Results. During this period, 212/1034 cases were operated with a frequency of 20.50%. The average age was 43.29 years. Males accounted for 52.83% of cases, traders/sellers cas.les accounted for 43.4% of the comorbidities were found in 21.48% of cas.les radiological signs of severity were found in the majority of cases. HIV prevalence was estimated at 48.6% of cases. No seed was identifié.la mortality was assessed at 18.9% and the average length of stay was 12.54 days. Amoxicillin-clavulanic acid was used in a probabilistic way in 80, 20% of cases. The period of antibiotic administration was not informed in all cases. Antibiotic therapy was regularly taken in 81.6% of cases. In 96.7% of cases the diagnosis and hospitalization were well justified. Antibiotic therapy was adapted to the level of risk and severity in 95.6% of cases and was consistent with the dosage recommendations in 95.8% of cases. The overall assessment of antibiotic treatment was good in the majority of cases; however, the quality of overall care influenced the evolution and duration of hospitalization of patients significantly.
Conclusion. The early care and compliance with recommendations should improve the prognosis of acute bacterial Pneumonia.
KEYWORDS: Evaluation, management, acute pneumonia, Togo
RÉSUMÉ
Introduction. Les pneumopathies aigue sont des affections fréquentes et potentiellement graves en milieu pneumologique africain. Leur étiologie est principalement bactérienne et leur diagnostic microbiologique reste difficile.
Objectif. Evaluer la conformité aux référentiels existant sur les prescriptions d’antibiotiques dans les PAB de l’adulte en milieu pneumologique africain.
Méthode. Etude rétrospective, descriptive et analytique menée durant deux ans (1e janvier 2010 au 31 décembre 2011) au service de pneumo-phtisiologie du CHU Sylvanus olympio de Lomé au TOGO.
Résultats. Durant cette période, 212/1034 dossiers ont été exploités soit une fréquence de 20,50%. La moyenne d’âge était de 43,29 ans. Le sexe masculin représentait 52,83 % des cas, les commerçants/vendeurs représentaient 43,4% des cas. Les comorbidités ont été retrouvées dans 21,48% des cas.les signes radiologiques de gravité ont été retrouvés dans la majorité des cas. La prévalence du VIH était estimée à 48,6% des cas. Aucun germe n’a été identifié.la mortalité a été évaluée à 18,9% et la durée moyenne d’hospitalisation était de 12,54 jours. L’amoxicilline-acide clavulanique a été utilisé de façon probabiliste dans 80,20% des cas. Le délai d’administration de l’antibiotique n’était pas renseigné dans tous les cas. L’antibiothérapie a été régulièrement prise dans 81,6% des cas. Dans 96,7% des cas le diagnostic et l’hospitalisation ont été bien justifiés. L’antibiothérapie était adaptée au niveau de risque et de gravité dans 95,6% des cas et leur posologie était conforme aux recommandations dans 95,8% des cas. L’évaluation globale du traitement antibiotique était bonne dans la majorité des cas, cependant la qualité de la prise en charge globale influençait l’évolution et la durée d’hospitalisation des patients de façon significative.
Conclusion. La prise en charge précoce et le respect des recommandations devraient améliorer le pronostic des pneumopathies aigues bactériennes.
MOTS CLÉS: Evaluation, prise en charge, pneumopathie aigue, Togo
INTRODUCTION
La pneumopathie aigue communautaire (PAC), est une infection aigue du parenchyme pulmonaire survenant en dehors du milieu hospitalier ou se révélant dans les 48 premières heures d’une hospitalisation. Ce sont des infections fréquentes et potentiellement graves (cinquième et sixième cause de décès dans les pays industrialisés) [1]. Leur étiologie est principalement bactérienne et leur diagnostic microbiologique reste difficile [2]. La prise en charge des PAC, a fait l’objet des recommandations, des conférences de consensus et autres aides aux bonnes pratiques, ces dernières années. Ces recommandations visent à améliorer la qualité des prestations et le pronostic des malades d’une part et d’autre part permettent de lutter contre les résistances qui peuvent survenir en rapport avec des prescriptions abusives des différents antibiotiques. Les prescriptions inappropriées d’antibiotiques favorisent l’émergence de souches bactériennes résistantes aux antibiotiques [4].
La mise en place de recommandations en matière d’antibiothérapie et l’évaluation de leur application contribuent tous deux à améliorer l’usage des antibiotiques [5]. Aussi bien, dans les séries européennes qu’africaines les PAC occupent une place de choix dans les différentes pathologies répertoriées en hospitalisation dans les services de pneumophtisiologie [6,7].
En Côte d’Ivoire, comme au Togo, il s’agit de la deuxième cause d’hospitalisation après la tuberculose. Elle représente environ le tiers des hospitalisations pneumologiques. Malgré l’existence d’antibiotiques efficaces et un diagnostic relativement aisé, la mortalité reste élevée de l’ordre respectivement de 10 à 27,21% [7]. Cette problématique exige alors une évaluation des pratiques professionnelles en matière de prise en charge des PAB surtout en milieu spécialisé. L’objectif général de ce travail était d’évaluer la conformité aux référentiels existant sur les prescriptions d’antibiotiques dans les PAB de l’adulte.
PATIENTS ET MÉTHODE
Il s’agissait d’une étude rétrospective, descriptive et analytique réalisée sur une période de deux ans (du 1er Janvier 2010 au 31 Décembre 2011), portant sur les dossiers des patients âgés de plus 15 ans hospitalisés pour pneumopathie aigue d’allure bactérienne (PAB). Les critères diagnostiques comprenaient: la présence de signes cliniques suggestifs de pneumonie (toux, fièvre et un foyer de condensation pulmonaire) et la présence d’un foyer alvéolaire sur les radiograp h i e s thoraciq u e s standard.
Ont été exclus, les infections bronchiques et surinfections des bronchopathies chroniques, les dossiers des patients dont l’examen des crachats à la recherche des BAAR était positif.
Ensuite une évaluation était faite en se servant du modèle de critère d’évaluation globale de la prise en charge des PAB de l’Agence Française d’Accréditation et d’Evaluation en Santé (AFAES) [2]. Nous avons attribué le note « 0 » lorsque la variable cherchée n’existait pas ou n’était pas renseignée et « 1 » lorsqu’elle était renseignée ou existait puis leur l’ addition nous avait permis de définir des scores suivants:
Scores d’évaluation du diagnostic et pertinence de l’hospitalisation
• 0-2: mauvais score.
• 3-4: assez bon score.
• 5: bon score. Score d’évaluation globale de l’antibiothérapie
• 0-2: mauvais score (non conforme aux recommandations)
• 3-5: assez bon score (assez conforme aux recommandations)
• 6-7: bon score (conforme aux recommandations).
La qualité de la prise en charge était jugée bonne, assez bonne ou mauvaise en fonction de l’évaluation globale de la prise en charge ce qui distinguait d’une part l’évaluation du diagnostic et pertinence de l’hospitalisation et d’autre part l’évaluation globale de l’antibiothérapie.
En fonction de l’analyse, l’évaluation du diagnostic et pertinence de l’hospitalisation était jugée « bonne, assez bonne, et mauvaise », de même que l’évaluation globale de l’antibiothérapie. Ainsi lorsque, l’évaluation globale de l’antibiothérapie était jugée « mauvaise, avec une bonne ou assez bonne évaluation du diagnostic », la qualité de la prise en charge globale était jugée « mauvaise ». Lorsque l’évaluation globale de l’antibiothérapie était jugée « bonne » avec l’autre évaluation diagnostique « mauvaise ou assez bonne », la qualité de la prise en charge globale était jugée assez bonne. Dans l’autre cas où les deux évaluations étaient jugées bonnes, la qualité de la prise en charge globale était jugée bonne.
Traitement et analyse des données
Les données ont été analysées du logiciel Epi Info version 3.5.2. L’interprétation des tests a été faite avec un seuil de significativité de 5%.
RÉSULTATS
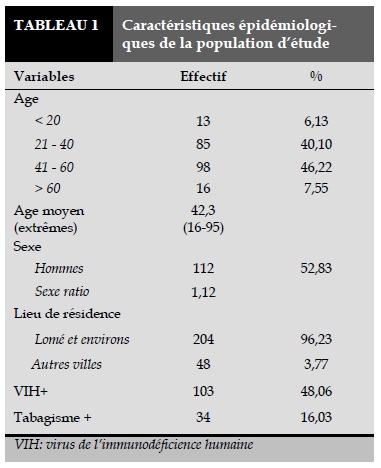
Caractéristiques épidémiologiques (Tableau 1).
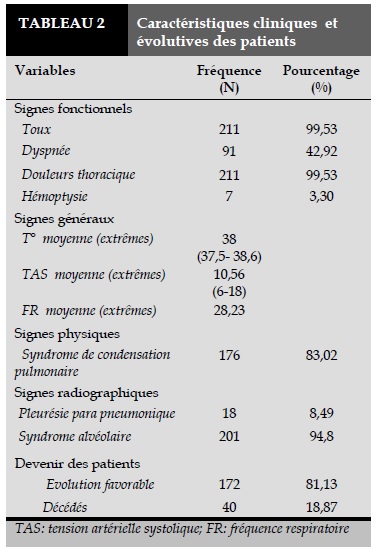
Caractéristiques cliniques, paracliniques et évolutives (Tableau 2).
Caractéristiques thérapeutiques
L’antibiothérapie a été probabiliste en monothérapie dans 170 cas (80,2%) et en association dans 42 cas (19,8%). L’amoxicilline-acide clavulanique était utilisé au 1e choix.
Les macrolides étaient plus associés à l’amoxicilline- acide clavulanique (45,25 %). Le délai d’administration de l’antibiotique n’était pas renseigné sur tous les dossiers. L’antibiothérapie était régulièrement prise dans 173 cas (81,6%) et irrégulièrement prise dans 39 cas (18,4%). L’antibiothérapie était modifiée dans les 48 à 72 heures dans 90 cas (42,5%). Cette modification était soit en rapport avec une évolution favorable dans 72 cas (80%), soit en rapport avec un échec de l’antibiothérapie (persistance des signes) dans 13 cas (14,4%) et soit en rapport avec la survenu d’éléments nouveaux dans 5 cas (5,6%).
Evaluation globale de la prise en charge
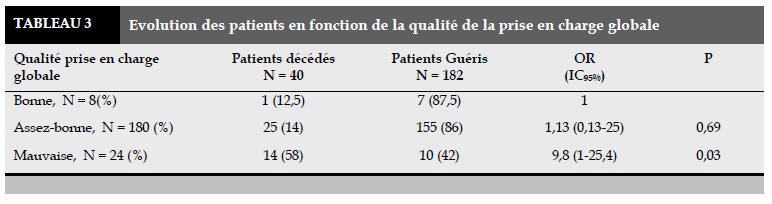
Les arguments évocateurs de pneumonie étaient présents dans 206 cas (97,2%). Tous les dossiers comportaient une radiographie thoracique faite dans les 12 heures suivant l’admission des patients en hospitalisation. Dans tous les cas la radiographie thoracique était évocatrice de pneumonie et montrait une image évocatrice. Ainsi dans 205 cas (96,7%) le diagnostic de PAB a été bien posé, et l’hospitalisation a été bien justifiée. Dans 6 cas (2,9%) cela a été assez bien, et dans 1 cas cela n’a pas été bon (Tableau 3-4).
Les éléments cliniques permettant d’évaluer la gravité de l’infection étaient recueillis dans 206 cas (97,2%). Les facteurs qui pouvaient constituer un risque d’évolution défavorable étaient recueillis dans 209 cas (98,6%). Par rapport au niveau de gravité où la prise en charge allait pouvoir se faire en soins intensifs respiratoires l’hospitalisation n’était pas justifiée dans 207 cas (97,6%), ce qui explique bien que l’hospitalisation se justifiait au niveau de gravité 1 c'est-à-dire dans le service de pneumologie. Les signes complémentaires de gravité étaient recueillis dans 206 cas (97,2%).
Le mode de prise en charge dans le service n’était pas adapté au niveau de gravité 2(soins intensifs respiratoires) dans 207 cas (97,6%). Le niveau de gravité 1 était noté dans 210 cas (99,1%). Ainsi, dans 8 cas (3,7%) cette évaluation n’a pas été bonne, dans 201 cas (94,9%) elle a été assez bonne, et dans 3 cas (1,4%), l’évaluation a été bonne. Les explorations biologiques et radiologiques étaient adaptées au niveau de gravité et de risque respectivement dans 172 cas (81,1%) et 212 cas (100%). Faute de renseignement dans les dossiers sur l’heure d’administration de l’antibiotique ce paramètre n’avait pu être renseigné. L’antibiothérapie était adaptée au niveau de gravité et de risque dans 202 cas (95,3%).
La posologie des antibiotiques était conforme aux recommandations dans 203 cas (95,8%). Dans tous les cas, les éléments de surveillance du traitement étaient recueillis, de même qu’il existait dans le dossier une trace de l’analyse de l’évolution du patient au 2è et 3è jours. En cas d’absence d’amélioration l’attitude était adaptée dans 106 cas (50%). Dans l’autre cas on notait une adaptation de l’antibiothérapie dans 111 cas (52,4%).
Le respect de la durée du traitement antibiotique de 10 jours après l’apyrexie y compris le traitement prescrit à la sortie était notifié dans 111 cas (52,4%). Ainsi cette évaluation globale du traitement antibiotique était bonne dans 106 cas (50%), assez bonne dans 103 cas (48,6%), et mauvaise dans 3 cas (1,4%). La qualité de la prise en charge globale était comparée à l’évolution et à la durée d’hospitalisation des patients.
DISCUSSION
Notre étude présente des limites
Le caractère rétrospectif de l’étude ne permettait pas de documenter toutes les données et que le diagnostic était fait sur des arguments de présomption du tableau clinique cela en lien avec la qualité du plateau clinique. Le choix des scores d’évaluation était arbitraire dans l’appréciation des critères représentatifs de la qualité de la prise en charge. Ainsi la qualité de l’évaluation dépendait de la qualité des dossiers analysés.
Caractéristiques épidémiologiques
Les pneumopathies aigues bactériennes (PAB) représentaient 20,5% de toutes les hospitalisations. Zougba [8] au Burkina Faso avait trouvé une prévalence similaire de 20,8%, contrairement à Dia Kane au Sénégal [9] qui avait trouvé une prévalence assez basse, ceci en rapport avec la durée de l’étude qui était de 18 mois moins que la nôtre.
L’âge moyen de nos patients était de 43,29 ans avec des extrêmes de 15 et 95 ans. Cette constatation pouvait être en rapport avec un biais de recrutement. Les PAB concernaient surtout les patients dont l’âge était compris entre 21 et 60 ans de sexe masculin (43,4%) résidant à Lomé, exerçant le métier de commerçant ou de vendeur, le plus souvent marié avec un sex ratio de 1,12.Ce taux est superposable à celui trouvé par Koffi [10] en Côte d’ivoire. Ceci s’ explique par le fait que dans les pays à faible revenu, les hommes consomment plus l’alcool et le tabac ce qui les rend plus fragiles à développer les pneumonies. Les facteurs de risque que nous avons trouvés sont ceux classiquement décrit dans la littérature [3, 8,11].
On notait le tabagisme chez 16,03% des patients, l’HTA (hypertension artérielle) chez 3,30%, la drépanocytose chez 1,41% et le diabète chez 0,47%. La prévalence globale de l’infection à VIH était de 48,6%, taux légèrement supérieurs à celui trouvé par Horo [7]. L’infection à VIH a une incidence réelle sur les pneumopathies aigues d’allures bactériennes, et constitue un facteur de comorbidité et de pronostic majeur [11,12]. Une émergence de souches résistantes à la pénicilline a été signalée autrefois chez des patients infectés par le VIH, d’où la récidive de ces pneumonies [13].
Caractéristiques cliniques
Le diagnostic a été porté à partir des signes fonctionnels (toux, douleur thoracique, dyspnée) associés plus ou moins à une fièvre. La température moyenne était à 38°C, la fréquence respiratoire moyenne à 28,23cpm, la TA (tension artérielle) moyenne à 105,6 mmHg, la SpO2 moyenne à 94% en air ambiant, et un seul cas de confusion mentale. Le syndrome de condensation pulmonaire était présent dans la majorité des cas accompagné de pleurésie para pneumonique dans certains cas et des images cavitaires. Plusieurs auteurs s’accordent sur ces éléments de diagnostic comportant des signes d’infection respiratoire aigue (fièvre, toux, expectorations) et d’un infiltrat pulmonaire. Bien que ce dernier puisse être diagnostiqué cliniquement, la plupart des auteurs et toutes les recommandations publiées exigent une radiographie du thorax [3,14-16].
Caractéristiques paracliniques
L’hyperleucocytose et l’anémie n’influençaient pas la prise en charge des patients car moins importante ; leur valeur n’ont pas suffit à les considérer comme signes biologiques de gravité. Néanmoins, une formule sanguine avec une leucocytose >15 000/μL ou une neutrophile >8 000/μL oriente bien vers le diagnostic d’une pneumopathie bactérienne.
Compte tenue de l’insuffisance du plateau technique, les gaz du sang n’ont pas été réalisés. Les hémocultures ont été nécessaires mais elles n’ont pas été faites. Les sérologies pour la recherche des antigènes aussi n’ont pas été faites faute du plateau technique, voilà pourquoi, le diagnostic des PAB était un diagnostic de présomption. Le syndrome alvéolaire était majoritairement retrouvé et bon nombre des patients avait des signes de gravité relatifs avec l’étendue des lésions, et les signes associés (les pleurésies et les cavitations). Ces résultats sont superposables à ceux décrit par les autres auteurs [11,17]. Ainsi, pour le diagnostic des PAB la radiographie est d’un apport capital, permettant de faire un diagnostic différentiel et d’orienter l’étiologie.
Caractéristiques thérapeutiques
L’antibiothérapie en première intention était probabiliste. Plusieurs études s’accordent à préciser la probabilité de cette antibiothérapie dans la prise en charge des PAB [11,18,19]. L’amoxicilline-acide clavulanique a été utilisée dans 88,82% des cas, suivi des C3G dans 6,47%. L’association amoxicilline-acide clavulanique et macrolides était faite dans 45,24%, amoxicilline-acide clavulanique et aminoside dans 21,42%, amoxicilline-acide clavulanique et metronidazole 11,90%, C3G (céphalosporine de 3 ème génération)-metronidazole et C3G-fluoroquinolone respectivement dans 7,14% des cas.
Koffi en Cote d’Ivoire [10], avait trouvé 42% des associations faite d’amoxicilline- acide clavulanique et macrolide. Cette association a été également rapportée par Zougba [8] au Burkina Faso, Kayantao [12] au Mali ce qui corrobore bien avec les recommandations de l’AFSSAPS [15] en France. Cette approche thérapeutique est orientée d’une part vers les germes les plus fréquemment rencontrés élargissant ainsi le spectre d’action dans les pneumonies non documentées et d’autre part elle couvre une coinfection à germes atypiques dans les pneumonies à pneumocoques (pneumonies mixtes) et fait bénéficier d’un effet anti-inflammatoire des macrolides [15]. La monothérapie est préconisée chez les patients ne présentant pas de facteur de risque, l'association d'antibiotique étant réservée aux situations d'échec ou de présence de facteurs de risque. Le délai d’administration de l’antibiothérapie parait essentiel sur l’appréciation de la rapidité de la prise en charge et du pronostic des patients. Ce paramètre n’a pu être évalué faute de renseignement dans les dossiers analysés. Ainsi, Pour Horo [7], le délai de mise en route du traitement symptomatique et étiologique et la régularité du traitement étiologique sont les facteurs qui influencent le délai de décès des patients porteurs des PAB. Ce qui sous-entend que la prise en charge précoce et l'accessibilité aux soins de qualité devraient améliorer le pronostic des PAB. Près de la moitié des traitements antibiotiques de première intention ont été modifiés après évaluation à la 48e–72e heure. Ces modifications de traitement peuvent avoir plusieurs explications: évolution favorable, échecs cliniques et/ou microbiologiques (bien que non rapportée dans les dossiers analysés), absence de recommandations bien codifiées, difficultés d’obtenir une documentation microbiologique.
Evaluation globale de la prise en charge
Le diagnostic des PACB dans l’ensemble des dossiers analysés était bien posé et l’hospitalisation était bien justifiée. Les éléments cliniques pouvant évaluer la gravité de la pneumonie, et les facteurs pouvant constituer un risque d’évolution défavorable étaient recueilli respectivement dans 97,2% et 98,6% des cas. Vu le niveau de gravité, la prise en charge de la majorité des patient était faite dans le service. Ainsi dans l’ensemble, cette évaluation du mode de prise en charge était assez bonne dans 94,9%. Cela s’explique par le fait que cette évaluation a été faite dans un service spécialisé où le choix de l’endroit de la prise en charge est jugé facile selon le niveau de gravité de la pneumonie. Les explorations biologiques et radiologiques étaient adaptées au niveau de gravité et de risque. Ceci s’explique par le fait que, la radiographie du thorax reste l’examen de choix dans le diagnostic d’une pneumopathie quel que soit l’étiologie, et que certains examens biologiques en hospitalisation notamment la NFS, et le bilan rénal servent d’orientation étiologique et du retentissement de la pathologie expliquant ainsi sa gravité. C’est le bilan minimum qu’un centre hospitalier puisse réaliser dans les pays à faible revenu.
Sur le plan thérapeutique, l’antibiothérapie était adaptée au niveau de gravité et de risque à 95,3%. Cependant, l’heure d’administration de l’antibiotique n’a pas été notée dans tous les dossiers analysés. La posologie des antibiotiques était conforme aux recommandations dans 95,8% des cas. Ce taux était supérieur à ceux trouvé par Vilani et Labarere en France [16,17] qui trouvaient respectivement 80% et 36,9%. Cependant Labarere avait également pu évaluer le délai de l’initiation de l’antibiothérapie dans les 8 heures suivant l’admission des patients en hospitalisation. Ces variations s’expliquent par la taille de notre échantillon qui était supérieur à celles des deux auteurs.
Singer [18] aux USA dans son étude a montré que l’amélioration de la survie était corrélée avec la précocité de l’antibiothérapie dans les 4 à 8 heures suivant l’hospitalisation. Ce qui rejoint les constatations de Horo [7]. Dans notre travail, le délai d’administration d’antibiotique, certes utilisé comme paramètre, mais n’a pu être évalué faute de renseignement dans les dossiers analysés. Dans 50 % des cas, l’évaluation du traitement à la 48e-72e heure était faite et l’antibiothérapie était modifiée dans 42,5% des cas.
Le respect de la durée du traitement antibiotique de 10 jours après l’apyrexie y compris le traitement prescrit à la sortie était noté dans 52,4% des cas. Dans 47,6% cas, la durée du traitement n’était pas conforme aux recommandations, le plus souvent longue. Cela pouvait s’expliquer par le fait que les prescriptions d’antibiotiques n’étaient toujours pas honorées à temps par les malades ce qui prolongeait quelque fois leurs durées d’hospitalisation. Toute fois, les durées de traitement actuellement préconisées varient selon que l’on dispose ou non une preuve microbiologique. 7 à 10 jours pour S. pneumoniae, 10 à 21 jours pour une bactérie atypique, 10 à 14 jours si le germe n’a pas été identifié [6]. Une méta- analyse menée en 2008 [11,19] avait montré que pour les PACB sans facteurs de risque, l’amoxicilline à 3g/j, 3 jours durant, était aussi efficace que pendant 8 jours en cas d’évolution favorable au 3e jour et 5 jours de télithromycine étaient aussi efficaces au lieu de 7 ou 10 jours. En présence de facteurs de risque, 5 jours de ceftriaxone 1g/j étaient équivalents à 10 jours et 5 jours de levofloxacine à 750 mg/j étaient aussi efficaces que 10 jours à 500mg/j [13]. L’évaluation de la prise était bonne et assez bonne dans respectivement 50% et 48,6% des cas. Dans 1,4% des cas l’évaluation était mauvaise. En générale, certains facteurs peuvent expliquer la non observance aux recommandations parmi lesquels, le niveau de preuve scientifique, l’insuffisance d’un système en rapport avec le plateau technique, le niveau de connaissance des médecins, leur opinion et leur attitude. Cette constatation était faite par Halm [20], qui dans son étude, évaluait la non-observance des recommandations visant à limiter les hospitalisations des PAB non graves dans un service d’urgence et conclut que le taux de non respect s’élevait à 44% pour les PAB à faible risque d’hospitaliser, cela en dépit des recommandations.
Il notait également que les médecins expérimentés dans la prise en charge des PAB étaient les moins observants, à cause de la présence de comorbidité active, et une évaluation de la gravité plus élevée que celle des recommandations. Par contre, les moins expérimentés dans cette prise en charge appliquaient plus fidèlement les recommandations faute d’une expérience personnelle. C’est pourquoi, l’AFSSAPS [15], prévoit de prendre en compte un certains nombre de critères non mesurables comme l’impression subjective de gravité et les conditions socioéconomiques.
Qualité de la prise en charge globale
La qualité de la prise en charge globale était jugée bonne, assez bonne et mauvaise et influençait la mortalité. Chez 58% des patients décédés, la qualité de la prise en charge globale était mauvaise et 14% chez ceux qui avaient une qualité de prise en charge globale assez bonne. Un seul cas de décès était noté chez ceux qui avaient une bonne qualité de prise en charge globale. Cette constatation était faite également par Malone [21] aux USA qui avait constaté que la non adhérence aux recommandations multipliait le risque de décès par 4,5 et prolongeait la durée d’hospitalisation.
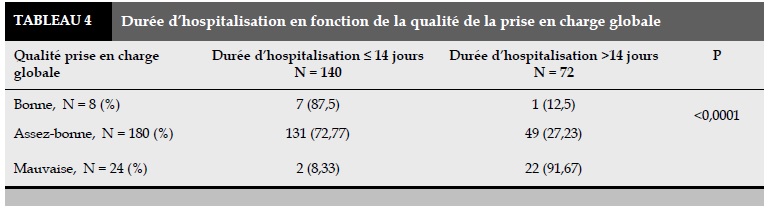
Dans le travail de Labarere [22], bien que l’antibiothérapie probabiliste initiale était conforme aux recommandations, 38 cas de décès était noté soit 37,6% de l’effectif total. Cette mortalité était expliquée par la gravité de la pathologie qui survenait chez des sujet âgé et ayant beaucoup de comorbidité. La durée d’hospitalisation inférieur à 14 jours, était notée chez 72,77% des cas chez les patients chez qui la qualité de prise en charge globale était assez bonne et 87,5% des cas chez ceux qui avaient une qualité de prise en charge bonne.
Chez les 24 cas où la qualité de la prise en charge globale était mauvaise, la durée d’hospitalisation audelà de 14 jours était notée dans 91,67 % des cas. Ce qui permet de conclure que, la qualité de la prise en charge globale, influence la mortalité et la durée d’hospitalisations chez les patients hospitalisés pour PAB.
CONCLUSION
Les PAB sont des affections fréquemment rencontrées en hospitalisation dans un milieu pneumologique. Elle reste néanmoins une affection grave. En dépit des recommandations internationales, sa mortalité reste considérable au Togo malgré la qualité de sa prise en charge globale.
L’évaluation de la qualité de la prise en charge globale des PAB est jugée assez bonne et que la mortalité en dépend lorsqu’elle est de mauvaise qualité. De même que la durée d’hospitalisation est influencée sur la qualité de la prise en charge globale. Cette prise en charge requiert donc une meilleure maniabilité des antibiotiques ciblés par rapport à l’épidémiologie bactérienne et une parfaite application des recommandations dans un milieu pneumologique afin de réduire la mortalité.
C’est ainsi que les recommandations visent à améliorer la qualité de la prise en charge et du pronostic des PAB. Une meilleure communication sur l’existence des référentiels et un recourt à un référent en antibiothérapie pourront être des pistes pour améliorer la qualité d’une telle évaluation. La rapidité et la précocité de la prise en charge ainsi que l’accessibilité aux soins de qualité constituent des éléments à prendre en compte pour l’amélioration du pronostic des patients souffrant de PAB.
CONFLIT D’INTÉRÊTS
Aucun.
REFERENCES
1. Deschamps C. The use of microbiological tools for the diagnosis of nosocomial pulmonary infections.Presse Med 2004; 33(21):1505–10.
2. Agence Nationale d’Accréditation et d’Evaluation en Santé: Évaluation des pratiques professionnelles dans les établissements de santé - les pneumonies aigues communautaires. Paris, Anaes décembre 2001.
3. Stahl JP. Prise en charge des infections des voies respiratoires basses de l’adulte immunocompetent.XVe conférence de consensus en thérapeutique antiinfectieuse.Med Mal Inf 2006 ; 36 :235-44.
4. Krobot K. Effect of inappropriate initial empiric antibiotic therapy on outcome of patients with communityacquired intra-abdominal infections requiring surgery. Eur J Clin Microbiol Infect Dis 2004; 23(9): 682–7.
5. Pavese P. Apport d’une consultation systématique d’infectiologie à la maîtrise de l’antibiothérapie en réanimation. Réanimation 2005;14: 281–7.
6. Catherinot E, Bron C, Rivault E, Couderc L J.Infections respiratoires basses communautaires.In:Etienne Lemarié.la pneumologie fondée sur les preuves.3eEditions. Paris : Margaux orange 2013 : 3-40.
7. Horo K, Koffi N, Kouassi B, N’gom A S, Kenmogné K, Ahui B J, Aka-Danguy.facteurs de décès par pneumopathie aigue communautaire en milieu africain à Abidjan. Rev Pneumol Trop 2004;1:10-13
8. Zougba A Z,Ouedraogo M,Bouncoungou K,Ki Z,Ouedraogo S Z,Ouedraogo G, Bambara M, Birba E, Millongo G R C, Some L, Drabo Y S.Aspects épidémiologiques, cliniques et thérapeutiques des pneumopathies aigues bactériennes dans le service de pneumologie du centre hospitalier National de sanou Souro de Bobo-Dioulasso. Médecine d’Afrique Noire 2000;47 (11):470-471.
9. Dia Kane Y, Diatta A, Oumar Touré N, El Hadji Mamadou N, Niang A, Thiam K, Hane A A.Bronchopneumopathie aigue communautaire en milieu hospitalier :Aspects épidémiologique, clinique, paraclinique et therapeutique. Rev Pneumol Trop 2007; 8 :29-31.
10. Koffi N, Ngom A, Kouassi B, Horo K, Mansare L, AkaDanguy E. évaluation de l’antibiothérapie probabiliste dans les pneumopathies d’allures bactériennes hospitalisées en milieu africain. Bull. Soc. Path. Exot.2001; 94 :397-400.
11. Dimopoulos G, Matthaiou D K, Karageorgopoulos D E. Short-versus long-course antibacterial therapy for community-acquired pneumonia. a meta-analysis. Drugs 2008; 68(13):1841-54.
12. Kayantao D, Koné A, Pouabe T R, M'baye O, Diallo S, Sissoko B, Sangaré S.Aspects épidémiologiques, cliniques et évolutifs des pneumopathies bactériennes à l’hôpital du point G à Bamako. Médecine d’Afrique Noire 2001 - 48 (10).
13. Huchon G.Pneumologie. Masson, Paris juillet 2001:383p.
14. Gazaille V, Phan C, Vergenègre A, Melloni B, Bonnaud F.Recommandations de la Société de Pneumologie de Langue Française pour la prise en charge des pneumopathies communautaires : évaluation au CHU de Limoges. Rev Mal Respir 2005;22:1S69.
15. Agence Française de Sécurité Sanitaire des Produits de Santé. Antibiothérapie par voie générale en pratique courante au cours des infections basses de l’adulte et de l’enfant.www.afssaps.sante.fr octobre 2005.
16. Villani P, Barlesi F, Paraponaris A, Escarguel B, Torre Jp, Gregoire V, Ambroisi P, Bouvenot G. Enquête sur la prise en charge thérapeutique des malades hospitalisés pour infections respiratoires basses communautaires. Presse Med 2003 ; 32 :1792-6.
17. Labarre J, Fourny M, Arnould J, Bedouch P, Olive F, Pavese P, Brambilla C, François P. Prise en charge des pneumonies aigues communautaires en établissement de santé. Presse Med 2003; 32:1841-8.
18. Singer M E, Krishnaswamy J,Bonomo R A. Importance of process of care measures in hospitalized community -acquired pneumonia.45th interscience conference on antimicrobial Agents and chemotherapy.2005;394.
19. ECRIR G.Reducing the duration of antibiotic therapy in acute community-acquired pneumonia.Rev Pneumol Clin 2008; 64:3-7.
20. Halm E A, Atlas S J,Borowsky L H,Benzer T I,Metlay J P,Chang Y C,Singer D E. Understanding physician adherence with a pneumonia practice guideline: Effects of patient, system, and physician factors. Arch Intern Med 2000; 160:98-104.
21. Malone D C, Shaban H M.Adherence to ats guidelines for hospitalized patients with community-acquired pneumonia.Ann.Pharmacother 2001; 35:1180-5.
22. Labarere et al: Comparison of Outcomes for Low-Risk Outpatients and Inpatients With Pneumonia*: A Propensity-Adjusted Analysis.Chest 2007; 131(2):480-488.
TABLES
REFERENCES
1. Deschamps C. The use of microbiological tools for the diagnosis of nosocomial pulmonary infections.Presse Med 2004; 33(21):1505–10.
2. Agence Nationale d’Accréditation et d’Evaluation en Santé: Évaluation des pratiques professionnelles dans les établissements de santé - les pneumonies aigues communautaires. Paris, Anaes décembre 2001.
3. Stahl JP. Prise en charge des infections des voies respiratoires basses de l’adulte immunocompetent.XVe conférence de consensus en thérapeutique antiinfectieuse.Med Mal Inf 2006 ; 36 :235-44.
4. Krobot K. Effect of inappropriate initial empiric antibiotic therapy on outcome of patients with communityacquired intra-abdominal infections requiring surgery. Eur J Clin Microbiol Infect Dis 2004; 23(9): 682–7.
5. Pavese P. Apport d’une consultation systématique d’infectiologie à la maîtrise de l’antibiothérapie en réanimation. Réanimation 2005;14: 281–7.
6. Catherinot E, Bron C, Rivault E, Couderc L J.Infections respiratoires basses communautaires.In:Etienne Lemarié.la pneumologie fondée sur les preuves.3eEditions. Paris : Margaux orange 2013 : 3-40.
7. Horo K, Koffi N, Kouassi B, N’gom A S, Kenmogné K, Ahui B J, Aka-Danguy.facteurs de décès par pneumopathie aigue communautaire en milieu africain à Abidjan. Rev Pneumol Trop 2004;1:10-13
8. Zougba A Z,Ouedraogo M,Bouncoungou K,Ki Z,Ouedraogo S Z,Ouedraogo G, Bambara M, Birba E, Millongo G R C, Some L, Drabo Y S.Aspects épidémiologiques, cliniques et thérapeutiques des pneumopathies aigues bactériennes dans le service de pneumologie du centre hospitalier National de sanou Souro de Bobo-Dioulasso. Médecine d’Afrique Noire 2000;47 (11):470-471.
9. Dia Kane Y, Diatta A, Oumar Touré N, El Hadji Mamadou N, Niang A, Thiam K, Hane A A.Bronchopneumopathie aigue communautaire en milieu hospitalier :Aspects épidémiologique, clinique, paraclinique et therapeutique. Rev Pneumol Trop 2007; 8 :29-31.
10. Koffi N, Ngom A, Kouassi B, Horo K, Mansare L, AkaDanguy E. évaluation de l’antibiothérapie probabiliste dans les pneumopathies d’allures bactériennes hospitalisées en milieu africain. Bull. Soc. Path. Exot.2001; 94 :397-400.
11. Dimopoulos G, Matthaiou D K, Karageorgopoulos D E. Short-versus long-course antibacterial therapy for community-acquired pneumonia. a meta-analysis. Drugs 2008; 68(13):1841-54.
12. Kayantao D, Koné A, Pouabe T R, M'baye O, Diallo S, Sissoko B, Sangaré S.Aspects épidémiologiques, cliniques et évolutifs des pneumopathies bactériennes à l’hôpital du point G à Bamako. Médecine d’Afrique Noire 2001 - 48 (10).
13. Huchon G.Pneumologie. Masson, Paris juillet 2001:383p.
14. Gazaille V, Phan C, Vergenègre A, Melloni B, Bonnaud F.Recommandations de la Société de Pneumologie de Langue Française pour la prise en charge des pneumopathies communautaires : évaluation au CHU de Limoges. Rev Mal Respir 2005;22:1S69.
15. Agence Française de Sécurité Sanitaire des Produits de Santé. Antibiothérapie par voie générale en pratique courante au cours des infections basses de l’adulte et de l’enfant.www.afssaps.sante.fr octobre 2005.
16. Villani P, Barlesi F, Paraponaris A, Escarguel B, Torre Jp, Gregoire V, Ambroisi P, Bouvenot G. Enquête sur la prise en charge thérapeutique des malades hospitalisés pour infections respiratoires basses communautaires. Presse Med 2003 ; 32 :1792-6.
17. Labarre J, Fourny M, Arnould J, Bedouch P, Olive F, Pavese P, Brambilla C, François P. Prise en charge des pneumonies aigues communautaires en établissement de santé. Presse Med 2003; 32:1841-8.
18. Singer M E, Krishnaswamy J,Bonomo R A. Importance of process of care measures in hospitalized community -acquired pneumonia.45th interscience conference on antimicrobial Agents and chemotherapy.2005;394.
19. ECRIR G.Reducing the duration of antibiotic therapy in acute community-acquired pneumonia.Rev Pneumol Clin 2008; 64:3-7.
20. Halm E A, Atlas S J,Borowsky L H,Benzer T I,Metlay J P,Chang Y C,Singer D E. Understanding physician adherence with a pneumonia practice guideline: Effects of patient, system, and physician factors. Arch Intern Med 2000; 160:98-104.
21. Malone D C, Shaban H M.Adherence to ats guidelines for hospitalized patients with community-acquired pneumonia.Ann.Pharmacother 2001; 35:1180-5.
22. Labarere et al: Comparison of Outcomes for Low-Risk Outpatients and Inpatients With Pneumonia*: A Propensity-Adjusted Analysis.Chest 2007; 131(2):480-488.
ARTICLE INFO
DOI: 10.12699/jfvp.6.19.2015.17
Conflict of Interest
Non
Date of manuscript receiving
3/2/2015
Date of publication after correction
16/10/2015
Article citation
Okemba-Okombi FH, Adjoh Komi S, Ossibi Ibara BR, Boumandoki JPC, Bemba ELP, Itoua AC, Fiogbe Attanon A, Ilioye-Ayet M, Bopaka RG, Ossale-Abacka KB, MBOUSS J, Tidjani O. Evaluation of bacterial appearance of acute pneumonia in African respiratory profession. J Func Vent Pulm 2015;19(6):17-25.