
 English
English
 French
French
Multidisciplinary management of massive pulmonary embolism on term pregnancy: the mother or the baby?
Prise en charge multidisciplinaire d’une embolie pulmonaire massive sur grossesse à terme: la maman ou le bébé ?
D. Amadou1, J. Mitchell1, K. Benjaout1, S. De-Lamer2, J. Ninet1,3
1; Service C de chirurgie cardiovasculaire congénitale et adulte de l’hôpital cardiologique Louis Pradel de Lyon , Avenue du Doyen Lépine, and 69394 Lyon, France.
2; Service d’anesthésie et réanimation de l’hôpital Louis Pradel Lyon, Avenue du Doyen Lépine, and 69394 Lyon, France.
3; Université Claude Bernard Lyon I, Unité 1060 INSERM CarMen, INRA 1235, Faculté de Médecine - Laboratoire de Physiologie, Lyon, France.
Corresponding author
Dr. AMADOU Daouda
Service C de Chirurgie Cardiovasculaire Congénitale et Adulte de l’Hôpital Cardiologique Louis Pradel de Lyon.
28, Avenue du Doyen Jean Lepine, Hôpital Cardiologique Louis Pradel, 69677 Bron cedex.
Email : amadaoud@gmail.com
ABSTRACT
Introduction. Pulmonary embolism (PE) during pregnancy is the leading cause of maternal and fetal deaths. We report the case of a pregnant patient who has been successfully treated for massive pulmonary embolism associated with successive complications.
Observation. 25-year-old patient, pregnant at term, admitted to the cardiology hospital of the Lyon Civil Hospital, for a massive pulmonary embolism. She had a caesarean section complicated by retro peritoneal hematoma with partial colonic necrosis, due to bleeding from an ovarian vein ligated thereafter, and then an ECMO for cardiorespiratory failure. A surgical embolectomy was performed in the absence of weaning assistance, there was a good evolution.
Conclusion. While waiting for clear and comprehensive recommendations, the management of PE in pregnant women remains case by case. On the other hand, it requires multidisciplinary collaboration.
KEYWORDS: Pulmonary embolism, pregnancy, respiratory distress, respiratory assistance, ECMO.
RÉSUMÉ
Introduction. L'embolie pulmonaire (EP) au cours de la grossesse est la cause principale de la mortalité maternelle et fœtale. Nous rapportons le cas d’une patiente enceinte, qui a été pris en charge avec succès, pour embolie pulmonaire massive associée à des complications successives.
Observation. Patiente de 25 ans, enceinte à terme, admise à l’hôpital cardiologique des hospices civils de Lyon, pour une embolie pulmonaire massive. Elle a bénéficié d’une césarienne compliquée d’hématome retro péritonéal avec nécrose colique partielle, dû au saignement d’une veine ovarienne ligaturée par la suite, puis d’une ECMO pour défaillance cardiorespiratoire. Une embolectomie chirurgicale a été réalisée devant l’impossibilité de sevrage de l’assistance, on notait une bonne évolution.
Conclusion. En attendant des recommandations globales et claires, la prise en charge de l’EP chez la femme enceinte demeure encore au cas par cas. En revanche, elle nécessite une collaboration multidisciplinaire.
MOTS CLÉS: Embolie pulmonaire, grossesse, détresse respiratoire, assistance respiratoire (ECMO).
INTRODUCTION
L'embolie pulmonaire (EP) au cours de la grossesse est la cause principale de la mortalité maternelle et fœtale [1]. La gestion de l'oxygénation membranaire extracorporelle (ECMO) a de nombreux défis, elle se complique avec la nécessité de sauver la mère et le fœtus [2]. Nous rapportons le cas d’une patiente enceinte, qui a été pris en charge avec succès, pour embolie pulmonaire massive associée à des complications successives.
OBSERVATION
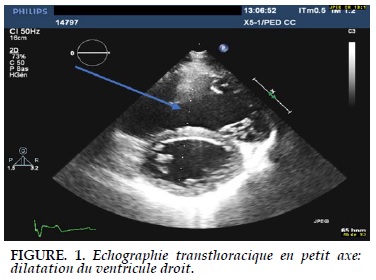
Patiente de 25 ans, sans antécédent pathologique particulier, enceinte de 40 semaines aménorrhée admise en réanimation chirurgicale de l’hôpital cardiologique des hospices civils de Lyon, pour dyspnée syncopale, oxygéno-dépendante et début de travail. A l’admission, consciente, sans déficit neurologique, tachypnée à 27 cycles/min, SpO2 à 97%, sous 4L/mn, PAM (pression artérielle moyenne) à 60 mmHg. Pas de signe de choc. L’examen obstétrical a retrouvé des contractions utérines non efficaces, pas de souffrance fœtale. L’échographie cardiaque a montré une dilatation du VD avec rapport VD/VG >1, un septum paradoxal, TAPSE à 18, PAPS à 75 mm Hg (Figure 1). Le scanner thoracique a retrouvé une embolie pulmonaire massive bilatérale (Figure 2).
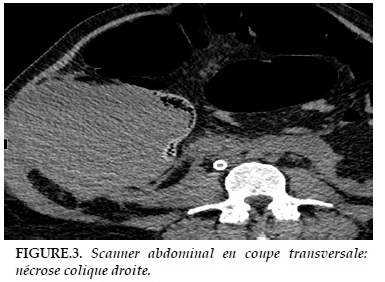
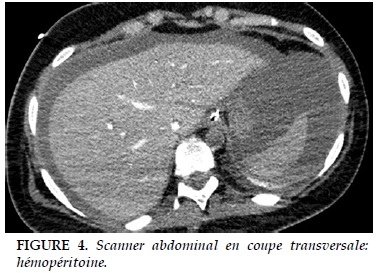
Après quelques heures de surveillance, l’indication d’une césarienne en urgence a été posée, devant la survenue d’un travail spontané. Elle est réalisée en présence d’une équipe multidisciplinaire: après préparation du site de canulation au niveau du scarpa pour une ECMO artério-veineuse éventuelle, la césarienne, réalisée sous anesthésie générale a permis la naissance d’un nouveau-né vivant, APGAR 2/2/4/7. Après la délivrance, la révision utérine et l’injection de l’ocytocine, survenait une dégradation hémodynamique persistante. Une héparinisation a été faite et mise en route de l’ECMO. L’évolution était initialement favorable, avec un sevrage précoce des amines et l’extubation rapide. A J3, la patiente a présenté un choc hémorragique nécessitant une poly transfusion. Le scanner réalisé retrouve un hématome rétropéritonéal avec nécrose colique partielle (Figure 3 et 4).
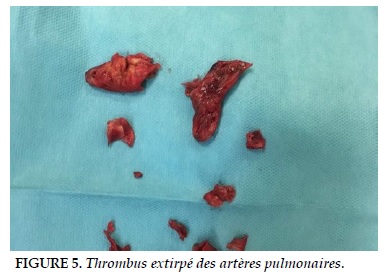
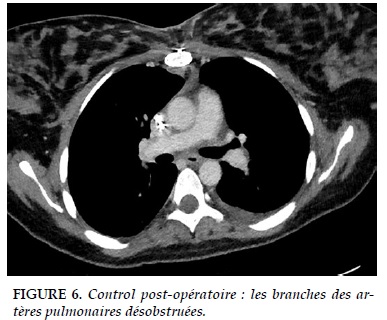
La laparotomie exploratrice mettait en évidence un saignement de la veine ovarienne droite. Une ligature de la veine, une colectomie droite avec les deux anses borgnes suturées, laissées en place, et un packing étaient réalisées. La suite était soldée par une défaillance multi viscérale avec coagulopathie, instabilité hémodynamique et insuffisance rénale anurique nécessitant une hémodialyse. A J5, un sevrage de l’ECMO a été tenté sans succès d’où la réalisation, le sixième jour, d’une embolectomie chirurgicale sous circulation extra corporelle (Figure 5 et 6).
L’évolution hémodynamique et respiratoire était favorable avec une baisse de l’oxygéno-dépendance, et un sevrage des amines. La patiente était reprise au bloc, le lendemain, pour son 2e temps de chirurgie abdominale, pour l’ablation du packing. On notait une absence de saignement actif et une bonne viabilité du tube digestif. Un décaillotage, un lavage de la cavité péritonéale et une stomie en canon de fusil étaient réalisées. Elle a séjourné pendant trois semaines en réanimation et le rétablissement de la continuité digestive était réalisé trois mois après. Aux dernières nouvelles, la patiente se porte bien avec son enfant, mais elle garde néanmoins une insuffisance rénal nécessitant 3 séances de dialyse par semaine.
DISCUSSION
L’EP fait partie des risques thromboemboliques fatals au cours de la grossesse. Sa prévention est bien codifiée mais la prise en charge est mal élucidée [1].
La fréquence est de 5 à 12/100.000 grossesses, elle est cause de 1,1 à 1,5 décès pour 100.000 grossesses dans les pays occidentaux. Ce taux est 4 fois plus élevé en absence de diagnostic et de traitement.
L’utilisation de l’ECMO est bénéfique car elle améliore la survie de la mère et de l’enfant[3]. La mise en place du dispositif reste relativement difficile en situation d’urgence. Dans notre cas nous étions contraints de placer les canules au décours de la césarienne. L’ECMO était mis en marche juste après la césarienne suite à la déstabilisation hémodynamique et respiratoire de la patiente. Au vue de son score à haut risque d’EP [4], L’anticoagulation est indiquée et indispensable pour le bon déroulement de la suppléance cœur poumon [5]. Elle est néanmoins délicate en péri-partum donc à manipuler avec prudence. L’hématome retro péritonéal est dû au saignement de la veine gonadique droite. Il n’est pas dû à l’anticoagulation mais plutôt à une complication assez rare mais connue de la césarienne.
La thrombolyse est associée à une réduction de la mortalité ou des récidives chez les patients ayant une instabilité hémodynamique. Elle est donc indiqué dans les EP à haut risque [6]. La thrombolyse n’a pas suffi à stabiliser notre patiente car l’embole était tellement obstructive qu’elle a nécessité en plus une intervention chirurgicalement sous CEC. Les résultats chez les patients qui ont reçu thrombolyse étaient similaires à ceux qui ont reçu une embolectomie chirurgicale ou par cathéter et aucun n'a été associé à mort. Le choix du traitement définitif devrait donc être guidé par la logistique, l'expertise locale avec une approche centrée sur le patient [5]. Ceci dénote qu’en dépit de la diversité et de l’efficacité prouvée des moyens de prise en charge de l’EP chez la femme enceinte, plusieurs situations différentes les unes des autres peuvent survenir.
CONCLUSION
En attendant des recommandations globales et claires, la prise en charge de l’EP chez la femme enceinte demeure encore au cas par cas. L’évolution favorable de l’état de cette patiente montre l’importance de la collaboration multidisciplinaire entre les différentes équipes cardio-vasculaires, gynéco-obstétricaux, les anesthésistes réanimateurs et éventuellement les chirurgiens digestifs.
CONFLIT D’INTERET
Aucun.
RÉFÉRENCES
1. Bataillard A, Hebrard A, Gaide-Chevronnay L, Casez M, Dessertaine G, Durand M, Chavanon O, Alba-ladejo P. Extracorporeal life support for massive pul-monary embolism during pregnancy. Prf 2016; 31(2) : 169-171.
2. Monsuez JJ, Aupetit JF. Une embolie pulmonaire en fin de grossesse. Arch Mal Coeur Vaiss Prat 2010 ; 186 : 23–25. https://doi.org/10.1016/S1261-694X(10)70017-1.
3. Sharma NS, Wille KM, Bellot SC, Diaz-Guzman E. Modern use of extracorporeal life support in pregnan-cy and postpartum. ASAIO Journal 2015 ; 61(1) : 110–114.https://doi.org/10.1097/MAT.0000000000000154
4. Yusuff HO, Zochios V, Vuylsteke A. Extracorporeal membrane oxygenation in acute massive pulmonary embolism: A systematic review. Perfusion 2015 (United Kingdom). SAGE Publications Ltd. https://doi.org/10.1177/0267659115583377.
5. Lonjaret L, Lairez O, Minville V, Bayoumeu F, Four-cade O, Mercier FJ. Embolie pulmonaire et gros-sesse. Annales Francaises d’Anesthesie et de Reanimation 2013. https://doi.org/10.1016/j.annfar.2013.01.024N.
6. Meneveau. Nouvelles recommandations de l'ESC sur l'embolie pulmonaire : le traitement anticoagulant et thrombolytique. Arch Mal Coeur Vaiss Prat 2015; 2015 : 8-15.
FIGURES

RÉFÉRENCES
1. Bataillard A, Hebrard A, Gaide-Chevronnay L, Casez M, Dessertaine G, Durand M, Chavanon O, Alba-ladejo P. Extracorporeal life support for massive pul-monary embolism during pregnancy. Prf 2016; 31(2) : 169-171.
2. Monsuez JJ, Aupetit JF. Une embolie pulmonaire en fin de grossesse. Arch Mal Coeur Vaiss Prat 2010 ; 186 : 23–25. https://doi.org/10.1016/S1261-694X(10)70017-1.
3. Sharma NS, Wille KM, Bellot SC, Diaz-Guzman E. Modern use of extracorporeal life support in pregnan-cy and postpartum. ASAIO Journal 2015 ; 61(1) : 110–114.https://doi.org/10.1097/MAT.0000000000000154
4. Yusuff HO, Zochios V, Vuylsteke A. Extracorporeal membrane oxygenation in acute massive pulmonary embolism: A systematic review. Perfusion 2015 (United Kingdom). SAGE Publications Ltd. https://doi.org/10.1177/0267659115583377.
5. Lonjaret L, Lairez O, Minville V, Bayoumeu F, Four-cade O, Mercier FJ. Embolie pulmonaire et gros-sesse. Annales Francaises d’Anesthesie et de Reanimation 2013. https://doi.org/10.1016/j.annfar.2013.01.024N.
6. Meneveau. Nouvelles recommandations de l'ESC sur l'embolie pulmonaire : le traitement anticoagulant et thrombolytique. Arch Mal Coeur Vaiss Prat 2015; 2015 : 8-15.
ARTICLE INFO
DOI: 10.12699/jfvpulm.9.28.2018.59
Conflict of Interest
Non
Date of manuscript receiving
Date of publication after correction
Article citation
Amadou D, Mitchell J, Benjaout K, De-Lamer S, Ninet J. Multidisciplinary management of massive pulmonary embolism on term pregnancy: the mother or the baby? J Func Vent Pulm 2018;28(9):59-62.