
 English
English
 French
French
Multi-resistant tuberculosis in Brazzaville: Epidemiological, clinical, radiographic and progressive aspects
Tuberculose multi résistante à Brazzaville: Aspects épidémiologiques, cliniques, radiographiques et évolutifs
FH. Okemba-Okombi1,2,3, E. Ndinga Essango2 , M. Kaswa Kayomo4, BK. Ossale Abacka1, RG. Bopaka1, BI. Atipo Ibara3
1 : Service de Pneumologie. CHU de Brazzaville
2 : Programme National de Lutte contre la Tuberculose. République du Congo
3 : Département des Licences. Faculté des Sciences de la Santé. Université Marien NGOUABI
4 : Laboratoire National de Reference .Programme National de lutte contre la Tuberculose. RDC
Corresponding author
Franck Hardain OKEMBA-OKOMBI
E-mail: franckokemba@gmail.com
ABSTRACT
Introduction. Tuberculosis is a major public health problem in the Congo, especially with the emergence of pharmaco-resistant forms. The aim of this study is to describe the epidemiological, clinical, radiographic and progressive aspects of multidrug-resistant tuberculosis in Brazzaville.
Methods. This was a cross-sectional and descriptive study conducted at the TB Center in Brazzaville; culture and susceptibility tests were carried out at the National Reference Laboratory of the National Tuberculosis Control Program in Kinshasa.
Results. Out of 115 TB-RR patients registered at the TB center in Brazzaville, 88 were eligible for the study, 13 of whom had performed the cultures and sensitivity tests and put on second-line anti-tuberculosis treatment. The relative frequency of RR-TB/MDR-TB was 2.7%; the mean age was 28.8±7.4 with extremes of 18 and 42.53; 8.8% of MDR-TB were female. There was no statistically significant relationship between HIV infection and drug resistance. In 84.6% of the cases the parenchymal lesions were bilateral and predominated by caverns and infiltrates associations in 11 cases (84.6%), and the caverns alone in 2 cases (15.4%). Mediation enlargement was noted in 10 cases (76.9%). Pleural involvement was the main associated lesion (7.7%). All 13 MDR-TB cases were on second-line TB treatment for 24 months as directed by the National Tuberculosis Program. It was noted: a cure rate of 61.5%; 23.1% of patients who died and 7.7% of patients lost to follow-up. Side effects were present in 46.1% of cases.
Conclusion. The frequency seems to be underestimated by the lack of information of the most patients. Where is the interest to involve the communities in order to find the maximum number of patients and by carrying out campaigns of communication for the change of behavior to combat this form of tuberculosis.
KEYWORDS: Drug resistant tuberculosis; Brazzaville; Congo.
RÉSUMÉ
Introduction. La Tuberculose constitue un véritable problème majeur de santé publique au Congo, surtout avec l’émergence des formes pharmaco résistantes. L’objectif de cette étude est de décrire les aspects épidémiologiques, cliniques, radiographiques et évolutifs de la tuberculose multi résistante à Brazzaville.
Méthodes. Il s’est agi d’une étude transversale et descriptive au Centre antituberculeux de Brazzaville ; les cultures et les tests de sensibilité ont été effectués au Laboratoire National de Reference du Programme National de Lutte Contre la Tuberculose à Kinshasa.
Résultats. Sur 115 patients TB-RR enregistrés au centre antituberculeux de Brazzaville, 88 ont été éligibles à l’étude dont 13 avaient réalisés les cultures et tests de sensibilité et mis sous traitement antituberculeux de 2e ligne. La fréquence relative de la TB-RR/TB-MR était de 2,7%; l’âge moyen était de 28,8±7,4 avec des extrêmes de 18 et 42 ans. 53, 8% des TB-MR étaient de sexe féminin. Il n’y avait pas de lien statistiquement significative entre l’infection par le VIH et la Pharmaco résistance. Dans 84,6% des cas les lésions parenchymateuses étaient bilatérales et prédominaient par des associations de cavernes et infiltrats dans 11 cas (84, 6%), et les cavernes seules dans 2 cas (15,4%). On notait l’ élargissement du médiastin dans 10 cas (76,9%). L’atteinte pleurale représentait la principale lésion associée (7, 7%). Tous les 13 cas TB-MR étaient mis sous traitement antituberculeux de 2e ligne pendant 24 mois selon les directives du Programme National de Lutte Contre la Tuberculose. On notait: un taux de guérison de 61,5%; 23,1% des patients décédés et 7,7% de patients perdus de vue. Les effets secondaires étaient présents dans 46,1% des cas.
Conclusion. La fréquence semble être sous- estimé par le manque d’information de la plus part des patients. D’où l’intérêt d’impliquer les communautés afin de retrouver le maximum de patients et en effectuant des campagnes de communication pour le changement de comportement en vue de lutter contre cette forme de tuberculose.
MOTS CLÉS: Tuberculose pharmaco résistante; Brazzaville; Congo.
INTRODUCTION
La tuberculose demeure un problème majeur de santé publique au Congo. Son incidence de 378 cas pour 100.000 habitants le classe parmi les pays à forte charge de la tuberculose.
L’incidence de la tuberculose multi résistante/tuberculose est de 2,8% pour les nouveaux cas et de 13% pour les cas en retraitement [1]. La co-infection TB-VIH est de 30% avec une prévalence du VIH qui est passé de 4,1 en 2003 à 3,2 % en 2009 [2].
Au Congo ,depuis l’acquisition du Xpert/MTB-RIF en 2013 par le Programme National de Lutte contre la Tuberculose, certains patients ont été dépistés résistants à la rifampicine et mis sous traitement antituberculeux de 2ème ligne . C’est dans ce contexte que nous nous sommes proposés de mener cette étude dans le but de montrer la réalité sur la problématique de la tuberculose multirésistante à Brazzaville .
MÉTHODES
Il s’est agi d’une étude transversale et descriptive allant du 1er septembre 2015 au 31 octobre 2017, soit une période de 26 mois.
Le Centre Antituberculeux (CAT) de Brazzaville, l’un des grands centres de dépistage et de prise en charge de la tuberculose au niveau national a servi du cadre d’étude .C’est aussi le seul centre appuyé par le Programme National de Lutte contre la Tuberculose (PNLT) qui dispose du test Xpert/MTB-RIF.
La culture et les tests de sensibilité ont été réalisés au Laboratoire National de Référence du Programme National de Lutte contre la Tuberculose (LNR) de la République Démocratique du Congo.
La population de l’étude était constituée des malades porteur d’une tuberculose pulmonaire confirmée bactériologiquement nouveaux cas et ceux en retraitement suivis au CAT durant la période d’étude.
Ont été inclus
Tous les patients présentant une Tuberculose-RR prouvée ;
Tous les patients TB-MR mis sous traitement de 2ème ligne.
N’ont pas été inclus
Tous les patients ayant des dossiers incomplets ou non exploitables.
Les données ont été recueillies à l’aide d’une fiche d’enquête préétablie renseignant sur des variables suivantes:
Epidémiologiques: âge, sexe, autres (profession, niveau d’étude et la situation matrimoniale, lieu de résidence, le mode de résidence).
Clinique: le tabagisme, la consommation d’alcool, la notion de contage, le contact avec un patients TB résistants, les antécédents de tuberculose, le nombre de fois de tuberculose pulmonaire, le statut VIH, le mode de début, l’évolution des symptômes, les signes fonctionnels, les signes physiques.
Bactériologiques: la Bacilloscopie, la culture et le test de HAIN qui renseigne sur la sensibilité des antituberculeux de 2ème ligne.
Radiographiques: la localisation des lésions, le type de lésions et les autres lésions associées.
Evolutives: évolution favorable ou défavorable.
Les définitions opérationnelles opérationnelles retenues ont été les suivantes [3]
Nouveau cas: Patient TB-MR qui n’a jamais reçu de traitement antituberculeux ou l’ayant reçu pendant moins d’un mois.
Rechute: patient antérieurement traite pour une TB qui a été déclaré « guéri » ou « traitement terminé » et qui est ensuite diagnostiqué avec une TB-MR.
Reprise après abandon: patient qui revient pour le traitement après une interruption de 2 mois ou plus et qui a une TB-MR confirmée ;
Succès thérapeutique: C’est la somme des patients guéris et des patients ayant terminés le traitement.
Décès: c’est lorsque le patient TB-MR meurt pour une raison quelconque au cours du traitement ou avant de l’avoir commencé.
Perdu de vue: c’est lorsque le patient TB-MR n’a pas entamé de traitement ou celui-ci a été interrompu pendant deux mois consécutifs ou plus.
Les paramètres bactériologiques (culture et test de sensibilité) ne seront analysés que dans les paramètres évolutifs car les données de bases ont servi à l’initiation du traitement TB-MR.
Les données ont été analysées à l’aide de Microsoft Excel version 2013 pour l’élaboration des graphes et le logiciel Epi-info, version 7.1.5.2, pour le traitement des données.
Le test de Chi-carré et le test Fisher exact ont été utilisés pour les comparaisons.
La différence a été considérée significative lorsque le p value est < 5%.
ASPECTS EPIDEMIOLOGIQUES
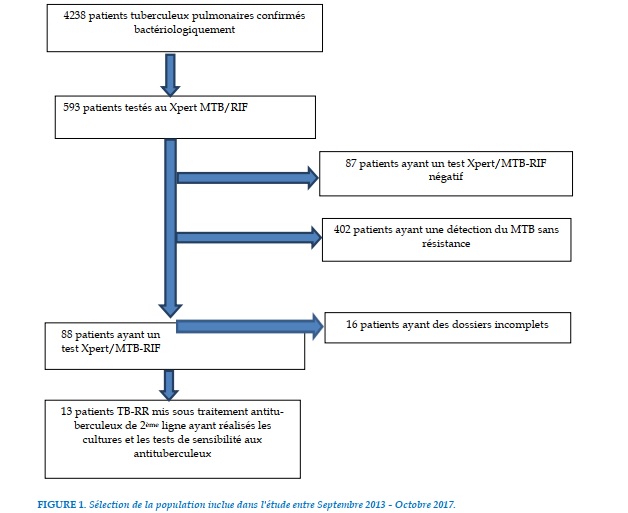
Quatre vingt huit (88) cas ont été dépistés TB-RR et seuls 13 cas ont été enrôlés, bénéficiés de la culture et les test de sensibilité et mis sous traitement antituberculeux de 2e ligne pour un régime de 24 mois.
Il s’agissait de 07 femmes (53, 8%) et de 06 hommes (46,2%).
L’âge moyen des patients était de 28,8 ± 7,4 ans (extrêmes: 18 et 42 ans).
La tranche d’âge de 20 à 39 ans était la plus représentative (84,61%) avec plus de patients entre 20 et 29 ans (53,84%). Le Tableau 1 résume la répartition des cas TB-MR selon les caractéristiques sociodémographiques.
ASPECTS CLINIQUES
Deux notions de contage tuberculeux ont été rapportées (15,4%). La majorité des patients avait déjà reçu un régime de retraitement avec un taux d’achèvement de 62,2 % et un taux d’abandon de 15,4%.
Trois cas (23,1%) TB-MR étaient des nouveaux cas. Le tabagisme était présent chez 06 patients (46,2%), la consommation d’alcool chez 05 (38,5%) patients.
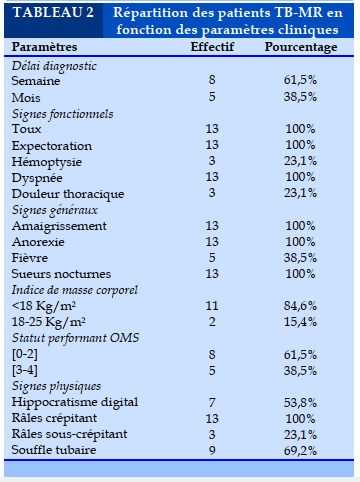
La co-infection TB-VIH était de 15,4% et concernait les deux patients des deux sexes. Par rapport aux signes cliniques, le délai de diagnostic, les signes fonctionnels respiratoires et généraux, ainsi que l’examen physique sont rapportés dans le Tableau 2.
Aspects radiographiques
Par rapport aux signes radiographiques, les lésions parenchymateuses prédominantes étaient faites d’ associations de cavernes et infiltrats dans 11 cas (84, 6%), et les cavernes seules dans 2 cas (15,4%). On notait un élargissement du médiastin dans 10 cas (76, 9%). L’atteinte pleurale représentait la principale lesion associée (7, 7% des cas). Dans 11 cas (84, 6%), les lésions étaient bilatérales et unilatérale dans 02 cas (15, 4%).
Aspects évolutifs
L’évaluation des cas mis sous traitement de 2e ligne a permis de noter une évolution favorable à 61,5%, l’évolution défavorable et les perdu des vue sont représentés respectivement à 7,7% et 23,1% les cas décédés.
Données bacilloscopiques
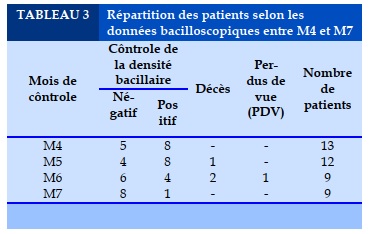
La rapidité de l’initiation de mise sous traitement de 2e ligne avant la culture et la réalisation des tests de sensibilité de 2e ligne et le retard du rendu des résultats ont permis de considérer les résultats à Mo comme M3 mois pour lequel les premiers résultats ont été rapportés le Tableau 3 renseigne sur les données bacilloscopiques rapportées par mois.
Effets secondaires au cours du traitement
Six (06) patients sur les 13 mis sous traitement de 2ème ligne avaient présenté des effets secondaires au cours du traitement soit 46,1 % des patients. Ces effets secondaires étaient constitués de: cochleovestibulaires (23,1%), psychiatriques et rénaux et l’hyper uricémie à 7,7%.
DISCUSSION
Cette étude, présente quelques limites en rapport avec le manque de certaines informations et de son caractère mono centrique, ne donnant pas une présentation générale de la tuberculose multi résistante au niveau national et la problématique de l’assurance qualité des résultats de la microscopie au dépens du XPERT/MTB-RIF qui exclut 87 patients
En rapport avec sa spécificité et sa sensibilité.
Quoi qu’il en soit, ce travail a permis pour la première fois d’évaluer la prise en charge de la tuberculose pharmaco résistante à Brazzaville.
ASPECTS EPIDEMIOLOGIQUES
L’estimation des nouveaux cas de TB-MR au niveau national de 2,8%publié par l’OMS [1] sont proches des données retrouvées par Ouédraogo S M et al au Burkina Faso [4] :3,8% et Mboowa et al en Ouganda [5]: 3,7%.
Cependant les estimations de la fréquence de la tuberculose multi résistante chez les cas déjà traité au Congo est supérieur à celle du Sénégal respectivement de 13% [1] et 11% [6], expliquant ainsi la forte charge de la tuberculose au Congo.
Le taux de létalité dans notre étude est similaire à celle trouvée par Ouédraogo au Burkina-Faso [4] :23,1% mais supérieur à ceux trouvé par Horo et al en Côte d’Ivoire: 15,2% [7].
Ce taux élevé de mortalité dans notre série pourrait s’expliquer par rapport au retard de diagnostic et de la mise sous traitement d’une part et d’autre part, en rapport avec le VIH et à l’étendue des lésions parenchymateuses.
Nous avions observé une légère prédominance féminine (7 F/6 H). Ce qui est contraire aux données de la littérature sur la TB-MR [9].
Une étude plus large pourrait peut-être basculer les tendances.
L’âge moyen de nos patients était de 28,8 ± 7,4 ans avec les extrêmes de 18 et 42 ans.La tranche d’âge de 20 à 39 ans était la plus représentée (84,61%) avec plus de patients entre 20 et 29 ans (53,84%).
Boko et al en Cote d’ivoire [9] avait fait le meme constat notifiant l’ampleur de la maladie entre la tranche de 20 à 40 ans, montrant le caractère jeune de la maladie car ces derniers sont économiquement actives.
La majorité de nos patients étaient célibataires, sans profession avec un niveau instruction secondaire, tous vivant dans la capitale Brazzaville. Ce constat est rapporté par les données de la literature sur le profil de la tuberculose dans des zones de forte endémicité [4,7,9].
La tuberculose considérée souvent comme une maladie des pauvres où les conditions de vie sont précaires et liées à la promiscuité comme le montre nos résultats où le nombre de personnes habitants sur le
même toit avec un cas index est retrouvé dans 84, 6% des cas (entre 5-10 personnes et plus de 10 personnes).
ASPECTS CLINIQUES
La majorité de nos patients avait déjà reçu un régime de retraitement avec un taux d’achèvement de 62,2 % et un taux d’abandon de 15,4%.Trois cas (23,1%) TB-MR étaient des nouveaux cas. Ouédraogo au Burkina Faso [4] avait trouvé des données similaires, notifiant que tous les cas de sa série avait déjà bénéficié d’au moins d’un traitement antituberculeux de première ligne et près de la moitié d’eux avaient terminé leur dernier traitement reçu avec un taux d’achèvement qui était inférieur au notre : 43, 6%.
Le tabagisme était retrouvé dans 46,2%, un peu plus que celui de Ouédraogo.
Il a été démontré par certains auteurs un lien entre le tabagisme et la survenue de la résistance aux antituberculeux [10].
La positivité par le VIH était de 15,4% et concernait les deux patients des deux sexes. Notre résultat est supérieur de celui de Ouédraogo au Burkina Faso [4] qui était de 7,7% et proche de celui de Dosso en Côte d’ Ivoire [11] qui était de 14,1%.
D’une manière générale, la séroprévalence du VIH est plus faible au Burkina Faso qu’en Côte d’Ivoire encore moins au Congo Brazzaville expliquant ainsi ces écarts. Toute fois l’infection par le VIH n’a pas d’impact sur la survenue de la TB-MR [7].
Le délai de diagnostic était en moyenne d’une semaine dans 61,5% des cas.Les signes d’imprégnations tuberculeux étaient majoritairement retrouvés avec un amaigrissement marqué. Les signes physiques n’ont pas été spécifiques. Toutes ces données concordent avec les descriptions classiques des manifestations de la tuberculose retrouvées dans la littérature [7, 9,12].
ASPECTS RADIOGRAPHIQUES
Les lésions radiographiques observées étaient étendues et bilatérales dans 84,6% des cas, associant les cavernes et infiltrats dans 84,6% des cas et les cavernes seules dans 15,4% des cas. L’atteinte pleurale était associée dans 7,7% des cas et un élargissement du médiastin dans 76,9% des cas .Ces résultats sont proches de ceux de Ouédraogo au Burkina Faso [4] et Ahui en Côte d’Ivoire [12],à la différence de la présence de miliaire associée dans certaines lésions retrouvées par Ouédraogo [4] montrant ainsi ,le caractère hétérogène et chronique des lésions de tuberculose pulmonaire pharmaco résistante.
ASPECTS EVOLUTIFS
L’évolution a été favorable dans la majorité des cas avec un succès thérapeutique à 61,5% des cas. 7,7% des cas étaient perdu bien que leur contrôle à M6 était négatif. Le taux de létalité était de 23,1% des cas. On pense que la raison qui expliquerait le caractère perdu de vue serait en rapport avec la multiplicité des effets indésirables liés au traitement.
Nos résultats sont proches de ceux de Ahui en Côte d’ivoire [12] (qui trouvait 62,5% de guérison ,2 échecs et 1 décès) mais supérieur à ceux de Ouédraogo au Burkina Faso [4] (qui trouvait 43,6% de guérison, 23,1% de décès et 28,2% d’échecs). Ces différences de résultats pourraient s’expliquer par rapport à la spécificité de chaque population étudiée car les régimes thérapeutiques sont presque les mêmes et ont une durée d’au moins 20 mois.
Les effets indésirables retrouvés étaient cochleovestibulaires (23,1%), psychiatriques et rénaux et l’hyper uricémie respectivement à 7,7% des cas et étaient jugés mineurs car n’ayant pas permis de substituer une molécule.Plusieurs auteurs [4, 6, 12, 13] ont rapportés ces effets surtout avec la durée importante de 6 mois de la phase d’attaque utilisant entre autre la Kanamycine et la cycloserine.
CONCLUSION
Le taux de résistance dans notre étude ne permet pas d’avoir une appréciation générale de la situation de la TB-MR sur le plan national. Ainsi une autre étude à grande échelle surtout avec l’extension du réseau laboratoire (avec le Xpert MTB-RIF) avec un grand nombre d’échantillons représentatifs de la population générale pourrait complétée celle-ci.
La tuberculose multi résistante reste donc un défi majeur au Congo. Cependant la qualité des données en rapport avec le succès thérapeutique malgré la durée du traitement qui est de 24 mois nous permet de considérer que dans les prochaines années les résultats seront assez encourageants surtout avec l’adoption du régime thérapeutique court de 9 mois. Le Ministère de la santé par le biais du Programme National de Lutte contre la Tuberculose doit créer des conditions optimales pour (i) rendre disponible et de manière pérenne selon la planification ,des antituberculeux de 2e ligne (ii) former les acteurs de santé pour mieux traiter les nouveaux cas et ainsi réduire le nombre de cas bacillifere en retraitement susceptibles d’etre multi résistants et (iii) réduire au maximum le nombre de patients en attente de traitement source de diffusion de la maladie.
CONFLIT D’INTÉRÊT
Aucun.
REFERENCES
1. WHO global report tuberculosis 2017.
2. Centre National de la Statistique et des Etudes Economiques et ICF Macro 2009.Enquete de séroprévalence et sur les indicateurs du Sida-Congo 2009.Calverton, Maryland, USA : CNSEE et ICF Macro.
3. WHO/HTB/TB/2013.2 :4-7
4. Ouedroago SM, Ouédraogo A R, Birba Emile et al. Tuberculose multi résistante à Bobo-Dioulasso : Aspects épidémiologiques, cliniques, radiographiques et evolutifs.RAMFI, 2014 ; 1(2) :30-34.
5. Mboowa G,Namagnada C,Sengooba W. Rifampicine resistance mutations in the 81 bp RRDR of rpoB gene in Mycobacterium tuberculosis clinical isolates uring Xpert MTB/RIF in Kampala ,Uganda :a retrospective study.BioMed Central Infect Dis,2014 ;14 :481-482.
6. Chevalier B, Margery J, Sane M, Camara P, Lefebvre N, et al. Epidémiologie de la resistance de Mycobacterium tuberculosis aux antituberculeux à l’hôpital principal de Dakar : étude retrospective sur quatre ans (2000-2003).Rev Pneumol Clin 2010 ; 66(4) :266-271.
7. Horo K, Aka-Danguy E, Kouassi A B, N’gom A S, Brou-Gode V C, Ahui B J et al. Tuberculose multi résistante : à propos de 84 patients suivis dans un service de pneumologie en Côte d’Ivoire .Rev Pneumol Clin 2011 ; 67(3) :82-88.
8. Programme National de Lutte contre la Tuberculose. Guide de prise en charge de la Tuberculose Pharmaco résistante en République du Congo2017,89p.
9. Kouassi B, Horo K, N’Douba A, Koffi N, N’gom A, Aka-Danguy E, Dosso M. Profil épidémiologique et microbiologique des malades tuberculeux en échec ou de rechute à Abidjan. Soc Pathol Exot.2004;97 :336-7.
10. Trébucq A, Anangonou S, Gninafon M, Lambregts K, Boulahbah F. Prévalence de la resistance primaire et acquise de Mycobacterium tuberculosis aux antituberculeux au Benin après 12 ans d’utilisation des traitements courts. Int J Tuberc Lung Dis.1999;3 :466-467.
11. Dosso M, Bonard D, Msellati P, Bamba A, Doulhourou C, Vincent V. Résistant primaire aux médicaments antituberculeux : une enquête nationale menée en Côte d’ivoire de 1995 à 1996. Int J Tuberc Lung Dis.1999 ; 3 :805-9.
12. Ahui B J, Horo K, Bakayoko A S, Kouassi A B, Anon J C, Brou-Gode V C et al. Evaluation du Traitement de la Tuberculose multi résistante en Côte d’ivoire de 2008 à 2010. Rev Pneumol Cliniq 2013 ; 6 :315-19.
13. Quy H T,Cobelens F G J, Lan N T N, Buu T N,Lambregts C S B,Borgdorff M W et all. Treatment outcomes by drug resistance and HIV status among tuberculosis patients in Ho Chi Minch city. Int J Tuberc Lung Dis 2010;1(6):45-51.
FIGURE - TABLES

REFERENCES
1. WHO global report tuberculosis 2017.
2. Centre National de la Statistique et des Etudes Economiques et ICF Macro 2009.Enquete de séroprévalence et sur les indicateurs du Sida-Congo 2009.Calverton, Maryland, USA : CNSEE et ICF Macro.
3. WHO/HTB/TB/2013.2 :4-7
4. Ouedroago SM, Ouédraogo A R, Birba Emile et al. Tuberculose multi résistante à Bobo-Dioulasso : Aspects épidémiologiques, cliniques, radiographiques et evolutifs.RAMFI, 2014 ; 1(2) :30-34.
5. Mboowa G,Namagnada C,Sengooba W. Rifampicine resistance mutations in the 81 bp RRDR of rpoB gene in Mycobacterium tuberculosis clinical isolates uring Xpert MTB/RIF in Kampala ,Uganda :a retrospective study.BioMed Central Infect Dis,2014 ;14 :481-482.
6. Chevalier B, Margery J, Sane M, Camara P, Lefebvre N, et al. Epidémiologie de la resistance de Mycobacterium tuberculosis aux antituberculeux à l’hôpital principal de Dakar : étude retrospective sur quatre ans (2000-2003).Rev Pneumol Clin 2010 ; 66(4) :266-271.
7. Horo K, Aka-Danguy E, Kouassi A B, N’gom A S, Brou-Gode V C, Ahui B J et al. Tuberculose multi résistante : à propos de 84 patients suivis dans un service de pneumologie en Côte d’Ivoire .Rev Pneumol Clin 2011 ; 67(3) :82-88.
8. Programme National de Lutte contre la Tuberculose. Guide de prise en charge de la Tuberculose Pharmaco résistante en République du Congo2017,89p.
9. Kouassi B, Horo K, N’Douba A, Koffi N, N’gom A, Aka-Danguy E, Dosso M. Profil épidémiologique et microbiologique des malades tuberculeux en échec ou de rechute à Abidjan. Soc Pathol Exot.2004;97 :336-7.
10. Trébucq A, Anangonou S, Gninafon M, Lambregts K, Boulahbah F. Prévalence de la resistance primaire et acquise de Mycobacterium tuberculosis aux antituberculeux au Benin après 12 ans d’utilisation des traitements courts. Int J Tuberc Lung Dis.1999;3 :466-467.
11. Dosso M, Bonard D, Msellati P, Bamba A, Doulhourou C, Vincent V. Résistant primaire aux médicaments antituberculeux : une enquête nationale menée en Côte d’ivoire de 1995 à 1996. Int J Tuberc Lung Dis.1999 ; 3 :805-9.
12. Ahui B J, Horo K, Bakayoko A S, Kouassi A B, Anon J C, Brou-Gode V C et al. Evaluation du Traitement de la Tuberculose multi résistante en Côte d’ivoire de 2008 à 2010. Rev Pneumol Cliniq 2013 ; 6 :315-19.
13. Quy H T,Cobelens F G J, Lan N T N, Buu T N,Lambregts C S B,Borgdorff M W et all. Treatment outcomes by drug resistance and HIV status among tuberculosis patients in Ho Chi Minch city. Int J Tuberc Lung Dis 2010;1(6):45-51.