
 English
English
 French
French
Surgical management of pleural tuberculous empyemas in adults: our experiences in Madagascar
Prise en charge chirurgicale des empyèmes tuberculeux pleuraux chez l’adulte: nos expériences à Madagascar
F. Randrianambinina¹, NNM. Razafimanjato¹, H. Randrianambinina², M. Ravoatrarilandy¹, D-N.T. Ravelomihary¹, HJ-L. Rakotovao¹
1: Service de Chirurgie Thoracique, Centre Hospitalo-Universitaire Joseph Ravoahangy Andrianavalona (CHU-JRA) Antananarivo 101. Madagascar
2: Service de Réanimation Chirurgicale, Centre Hospitalo-Universitaire (CHU) Anosiala Ambohidratrimo 105. Madagascar
Corresponding author
DR. RANDRIANAMBININA Fanomezantsoa
Service de Chirurgie Thoracique, Centre Hospitalo-Universitaire Joseph Ravoahangy Andrianavalona (CHU-JRA) Antananarivo 101 Madagascar BP 4105.
E-mail: fanomez_r@yahoo.fr
ABSTRACT
Introduction. Tuberculosis remains a public health problem in Madagascar. A pleural tuberculous empyema is a chronic infectious complication most often due to a rupture of the subpleural caseous focus in the pleural cavity. The objective of our study is to describe the epidemiological, clinical, paraclinical, therapeutic and progressive aspects of tuberculous empyemas in order to improve their management.
Method. This is a descriptive retrospective study carried out in the Thoracic Surgery Service over a period of five years from January 1, 2014 to December 31, 2018.
Results. We had collected 256 cases of pleural empyema out of 582 adults with pulmonary and / or pleural tuberculosis hospitalized during our study period, of whom 174 were male and 82 were female. All the patients had benefited from a thoracic drainage followed by a surgical intervention including a thoracotomy for washing-drainage in 17.58% of the cases, a pleuro-pulmonary decortication with closing of the parenchymal leaks in 37.5% of the cases and a pleurostomy in 44.92% of cases. We had found 22 cases of post-operative death (08.59%).
Conclusion. The treatment of pleural empyema of tuberculous origin is mainly surgical. Mortality is still very high, prompting early detection of tuberculosis and adequate regular treatment to prevent the onset of this complication.
KEYWORDS: Thoracic surgery; Thoracic drainage; Pleural empyema; Thoracostomy; Tuberculosis.
RÉSUMÉ
Introduction. La tuberculose reste un problème de santé publique à Madagascar. Un empyème tuberculeux pleural est une complication infectieuse chronique due le plus souvent à une rupture du foyer caséeux sous-pleural dans la cavité pleurale. L’objectif de notre étude est de décrire les aspects épidémiologique, clinique, paraclinique, thérapeutique et évolutif des empyèmes tuberculeux afin d’améliorer leur prise en charge.
Méthode. Il s’agit d’une étude rétrospective descriptive réalisée dans le Service de Chirurgie Thoracique sur une période de cinq ans allant du 01er Janvier 2014 au 31 Décembre 2018.
Résultats. Nous avions colligé 256 cas d’empyèmes pleuraux sur 582 adultes présentant une tuberculose pulmonaire et ou pleurale hospitalisés durant notre période d’étude, dont 174 patients étaient de sexe masculin et 82 patients de sexe féminin. Tous les patients avaient bénéficié d’un drainage thoracique suivi d’une intervention chirurgicale dont une thoracotomie pour lavage-drainage dans 17,58% des cas, une décortication pleuro-pulmonaire avec fermeture des fuites parenchymateuses dans 37,5% des cas et une pleurostomie dans 44,92% des cas. Nous avions retrouvé 22 cas de décès post-opératoires (08,59%).
Conclusion. Le traitement d’un empyème pleural d’origine tuberculeuse est essentiellement chirurgical. La mortalité reste encore très élevée incitant au dépistage précoce de la tuberculose et au traitement régulier adéquat pour éviter l’apparition de cette complication.
MOTS CLÉS: Chirurgie thoracique; Drainage thoracique; Empyème pleural; Thoracostomie; Tuberculose.
INTRODUCTION
La tuberculose touche surtout les personnes infectées par le VIH dans les pays développés mais dans les pays en voie de développement comme Madagascar, elle reste un problème de santé publique. Selon les estimations de l’Organisation Mondiale de la Santé (OMS) dans le Global Tuberculosis Report 2016, l’incidence de la tuberculose à Madagascar est de 236 cas pour 100000 habitants c’est-à-dire environ 57000 malades, toutes formes confondues en sont atteints chaque année [1].
Le traitement médical est pris en charge par le Programme National de Lutte contre la Tuberculose (PNLT) à Madagascar mais le traitement chirurgical des complications est entièrement à la charge des patients.
L’empyème tuberculeux pleural est l’une des complications la plus rencontrée, qui est une infection chronique active de la cavité pleurale due le plus souvent à une rupture du foyer caséeux sous-pleural dans la cavité pleurale [2].
L’objectif de notre étude est de décrire les aspects épidémiologique, clinique, thérapeutique et évolutif des empyèmes tuberculeux pleuraux afin d’améliorer leur prise en charge.
METHODE
Il s’agissait d’une étude rétrospective descriptive réalisée dans le Service de Chirurgie Thoracique sur une période de cinq ans allant du 01er Janvier 2014 au 31 Décembre 2018. Nous avions inclus tous les patients âgés de 15 ans et plus, présentant un empyème tuberculeux pleural et ayant un dossier médical complet et qui étaient venus à toutes les consultations de contrôle.
Etaient exclus tous les enfants moins de 15 ans, tous les patients ayant un dossier médical incomplet et ceux qui étaient perdus de vue.
Nous avions analysé plusieurs paramètres tels que la prévalence, l’âge, le genre, les manifestations cliniques et para cliniques, le traitement ainsi que l’évolution post- thérapeutique.
Les données statistiques étaient traitées par Excel 2013*.
Nous avions étudié les dossiers médicaux en respectant l’anonymat et la confidentialité de chaque patient.
La limite de cette étude était qu’il s’agissait d’une étude monocentrique car il n’y a qu’un seul centre de Chirurgie thoracique à Antananarivo, la capitale de Madagascar.
RÉSULTATS
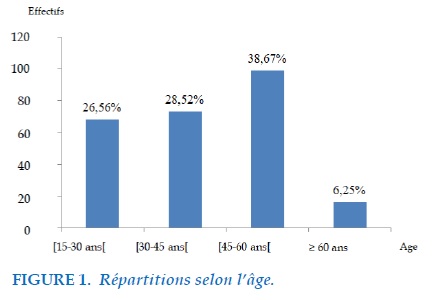
Durant notre période d’étude, 582 patients adultes avaient été hospitalisés dans notre service de Chirurgie thoracique pour une tuberculose pulmonaire et ou pleurale et 256 patients parmi eux (43,99% des cas) avaient présenté un empyème pleural dont 174 patients (67,97% des cas) étaient de sexe masculin et 82 patients (32,03%) de sexe féminin. L’âge médian est de 47 ans allant de 15 ans à 73 ans avec un pic de fréquence dans la tranche d’âge entre 45 et 60 ans (38,67% des cas) (Figure 1).
Les patients avaient présenté un pyopneumothorax dans 76,95% des cas et une pleurésie purulente seule dans 23,05% des cas.
Tous les patients avaient bénéficié d’une radiographie du thorax et seuls 05,08% des patients avaient pu avoir un scanner thoracique. L’examen biochimique du liquide pleural a montré un liquide exsudatif pour tous les patients et une surinfection bactérienne a été retrouvée chez 51 patients (19,92% des cas) lors des examens bactériologiques du liquide pleural dont avec des bactéries multi-resistantes (BMR) dans 74,51% des cas (Tableau 1). Tous les patients étaient séro-négatifs à la VIH.
Tous les patients avaient bénéficié d’un drainage thoracique suivi d’une intervention chirurgicale telle qu’une thoracotomie pour lavage-drainage dans 17,58% des cas (n=45), une décortication pleuropulmonaire avec fermeture des éventuelles fuites parenchymateuses dans 37,5% des cas (n=96) et une pleurostomie ou thoracostomie ou appelée aussi une thoracoplastie dans 44,92% des cas (n=115) (Figure 2).
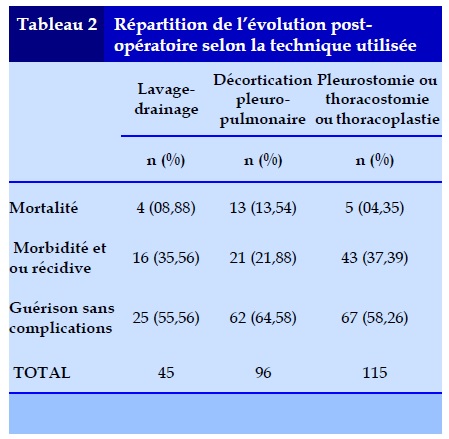
A l’évolution, nous avions eu 22 décès post-opératoires qui représentaient 08,59% des cas dont 15 décès (68,18%) suite à un choc septique, 4 décès (18,18%) suite à un choc hypovolémique et 3 décès (13,64%) suite à une dénutrition sévère. Nous avions colligé 9 cas de récidive de l’empyème pleural (03,52%) et le reste des patients évoluaient vers la guérison. Parmi la technique chirurgicale utilisée, la pleurostomie ou thoracostomie ou thoracoplastie avait un faible taux de mortalité (04,35%) mais donne un taux assez élevé de morbidité post- opératoire (37,39%) (Tableau 2).
DISCUSSION
L’empyème tuberculeux pleural a plusieurs pathogénies telles que : une rupture du caséum du parenchyme pulmonaire dans l’espace pleurale, une progression d’une tuberculose pleurale avec pleurésie, une extension directe d’un abcès froid para vertébral d’origine tuberculeuse ainsi qu’une propagation de l’infection par voie hématogène [3]. Dans la littérature, 2 à 3 millions de personnes sont infectées par le Mycobactérium tuberculosis dans le monde dont 5 à 15% développent une tuberculose maladie dans leur vie [4]. En 2014, il y a eu 9,6 millions de nouveaux cas dans le monde dont 12% sont VIH positif [4]. La pleurésie tuberculeuse constitue la manifestation la plus rencontrée des tuberculoses extra-pulmonaires et elle représente 30 à 80% de toutes formes de pleurésie [5]. Dans la littérature, nous n’avions pas trouvé des études épidémiologiques qui rapportaient des prévalences de l’empyème tuberculeux pleural mais dans l’étude de Terra RM et coll, 11,6% des empyèmes pleuraux étudiés étaient d’origine tuberculeuse [6].
Dans notre étude, nous avions constaté une prédominance masculine ce qui correspondait aux résultats retrouvés par Baofu Chen et ses collaborateurs (54,4% hommes et 45,6% femmes) [3]. Ceci peut s’expliquer par la fragilité pulmonaire et immunitaire due au tabagisme chez l’homme. L’empyème tuberculeux pleural peut toucher les sujets âgés comme celui rapporté par Richard Long et ses collaborateurs (84 ans) [2], mais l’âge moyen tourne autour des quarantaines dans la majorité des cas comme celui de notre étude (47 ans) et celui de Baofu et colll (42 +/- 9,7 ans) [3]. Cependant, dans une étude de Somenath Kundu et ses collaborateurs, comparant les empyèmes pleuraux tuberculeux et non tuberculeux, ils avaient retrouvé un âge moyen plus jeune chez les empyèmes tuberculeux (32,5 ans) que chez les non tuberculeux (46,5 ans) [7]. Ceci s’explique par l’hyper activité de la population jeune favorisant l’exposition aux mycobactéries flottant dans l’air avec la pollution.
L’état clinique du patient présentant un empyème pleural tuberculeux est en général plus mauvais que celui d’origine non tuberculeux à cause de la maladie parenchymateuse fibro-cavitaire concomitante, la fréquence de fistule broncho-pulmonaire ainsi que la mauvaise condition générale du patient tels que l’existence d’un collapsus thoracique, d’un pincement des espaces intercostales et l’existence d’une scoliose [3]. La fréquence de fistule broncho-pulmonaire associée explique le taux élevé de pyopneumothorax dans notre étude. Parfois, un empyème tuberculeux reste asymptomatique dû à la séquestration et est seulement découvert au cours d’un examen radiographique du thorax pour une autre raison ou quand le patient développe une fistule broncho-pulmonaire ou présente un empyème pariétal [8, 3].
On rencontre le plus souvent une surinfection bactérienne à cause de la baisse de l’immunité et de ces mauvaises conditions générales des patients citées ci-dessus. Dans la littérature, une surinfection avec du Salmonella non-typhi a été rapporté par Yuichi Mukai et coll ainsi que Crum NF [9,10]. Dans l’étude de Somenath Kundu et coll, 8 patients sur 29 présentant un empyème tuberculeux avaient eu une surinfection bactérienne [7].
Concernant le traitement, la prise en charge des empyèmes pleuraux tuberculeux restent encore un chalenge que ce soit pour le traitement médical que pour le traitement chirurgical car la difficulté de pénétration des antituberculeux à travers une plèvre épaissie, fibrosée et calcifiée due à l’empyème entraine une augmentation des résistances aux antituberculeux et la chirurgie sur un patient qui est déjà en mauvais état général peut causer le plus souvent une élévation de taux de morbidité et de mortalité post-opératoire [2, 11,12]. Dans la guide thérapeutique Américaine en 2016, le traitement médical des empyèmes pleuraux tuberculeux utilise les mêmes molécules c’est-à-dire l’Isoniazide, l’Ethambuthol, la Rifampicine et la Pyrazinamide mais la durée du traitement n’est pas encore établie et que le principal traitement consiste en un drainage pleural suivi de la chirurgie le plus souvent [13]. Dans notre étude, la prise en charge chirurgicale est dominée par un drainage thoracique suivi d’une pleurostomie ou thoracostomie ou thoracoplastie dans la majorité de cas (44,92%) et la décortication a été effectuée dans 37,5% des cas. Dans l’étude de Somenath Kundu et coll, 16 patients sur 29 présentant un empyème pleural (55,2%) avaient bénéficié d’une intervention chirurgicale dont 4 décortications, 10 décortications avec fermeture de fistule broncho- pleurale et seulement 2 patients avaient eu une pleurostomie [7]. Nombreuses études avaient rapportaient que la décortication par vidéothoracoscopie constitue le meilleur choix dans la chirurgie des empyèmes pleuraux tuberculeux car elle diminue la durée d’hospitalisation, le temps opératoire ainsi que la douleur post-opératoire et la mortalité [3, 6, 14].
Zhao Liu et coll avaient même retrouvé une différence significative (p < 0,05) par rapport à la thoracotomie concernant le temps opératoire, la durée d’intubation, la transfusion post-opératoire et la durée d’hospitalisation mais il n’y avait pas eu de différence significative concernant les complications post-opératoires [14]. Cependant, à Madagascar où on n’a pas encore de la vidéothoracoscopie, la pleurostomie ou thoracostomie ou thoracoplastie était la plus utilisée pour opérer dans une courte durée de temps opératoire ces patients fragiles et immunodéprimés. Dans notre étude, elle a le plus faible taux de mortalité post-opératoire (04,35%). Comme l’empyème pleural tuberculeux se présente le plus souvent au stade III de son évolution avec une fréquence élevée de fistule broncho-pleurale, l’obtention d’une bonne ré expansion pulmonaire en post-opératoire est difficile justifiant ainsi l’indication fréquente de pleurostomie chez nous. Effectivement, la pleurostomie est indiquée pour permettre un débridement et un drainage ample de la cavité pleurale ainsi que pour réaliser une irrigation de la surface purulente [15]. Mais elle peut aggraver la dénutrition à cause de la perte d’énergie par la sortie du liquide dans sa cavité expliquant le taux de morbidité post- opératoire très élevé. La prise en charge nutritionnelle pré et post-opératoire par l’anesthésiste-réanimateur et le chirurgien est ainsi très importante pour ces patients.
CONCLUSION
L’empyème pleural tuberculeux se manifeste surtout par un pyopneumothorax à cause de la fréquence de fistules broncho-pulmonaires associées, rendant difficile l’obtention d’une bonne ré expansion pulmonaire après le traitement chirurgical. Ainsi, la pleurostomie ou thoracostomie ou thoracoplastie constitue la technique chirurgicale la plus adoptée chez nous car elle se réalise avec une courte durée opératoire, résout le problème d’absence de ré expansion pulmonaire post-opératoire et donne un faible taux de mortalité. Cependant, il faut améliorer la prise en charge nutritionnelle du patient en péri-opératoire afin de diminuer la morbi-mortalité liée à la perte d’énergie par la cavité de la pleurostomie chez un patient qui est déjà affaibli par la tuberculose.
CONFLIT D’’INTÉRÊT
Aucun.
RÉFÉRENCES
1. Ministère de la Santé Publique. Manuel du Programme National de Lutte contre la Tuberculose à Madagascar. 6ème édition. Antananarivo: Wellprint; 2017.
2. Long R, Barrie J, Peloquin CA. Therapeutic drug monitoring and the conservative management of chronic tuberculous empyema: case report and review of the literature. BMC Infectious Diseases 2015 ; 15:327. DOI 10.1186/s12879-015-1093-7.
3. Chen B, Zhang J, Ye Z, Ye M, Ma D, Wang C, Zhu C. Outcomes of Video-Assisted Thoracic Surgical Decortication in 274 Patients with Tuberculous Empyema. Ann Thorac Cardiovasc Surg 2015 ; 21: 223–8.
4. Porcel JM. Advances in the diagnosis of tuberculous pleuritis. Ann Transl Med 2016 ; 4(15) : 282.
5. Xiong Y, Gao X, Zhu H, Ding C, Wang J. Role of medical thoracoscopy in the treatment of tuberculous pleural effusion. J Thorac Dis 2016 ; 8(1) : 52-60.
6. Terra RM, Waisberg DR, Jesus de Almeida JL, Devido MS, Peˆ go-Fernandes PM, Jatene FB. Does videothoracoscopy improve clinical outcomes when implemented as part of a pleural empyema treatment algorithm? Clinics 2012 ; 67(6): 557-63.
7. Kundu S, Mitra S, Mukherjee S, Das S. Adult thoracic empyema: A comparative analysis of tuberculous and nontuberculous etiology in 75 patients. Lung India 2010 Oct-Dec ; 27(4): 196–201.
8. Light RW. Tuberculous Pleural Effusions. In: Light RW, editor. Pleural Diseases. 6th ed. New York, NY: Lippincott Williams & Wilkins; 2013. p. 247–62.
9. Mukai Y, Agatsuma T, Ideura G. Salmonella houtenae-induced Empyema Complicated with Chronic Tuberculous Empyema. Intern Med 2018; 57:1141-4.
10. Crum NF. Non-typhi Salmonella empyema: case report and review of the literature. Scand J Infect Dis 2005 ; 37: 852-7.
11. Elliot AM, Berning SE, Iseman MD, Peloquin CA. Failure of drug penetration and acquisition of drug resistance in chronic tuberculous empyema. Tubercle Lung Dis 1995 ; 76: 463–7.
12. Okemba-Okombi FH, Ndinga Essango E, Kaswa Kayomo M, Ossale Abacka BK, Bopaka RG, Atipo Ibara BI. Multi-resistant tuberculosis in Brazzaville: Epidemiological, clinical, radiographic and progressive aspects. J Func Vent Pulm 2020;33(11):1-6.
13. Nahid P, Dorman SE, Alipanah N, Barry PM, Brozek JL, Cattamanchi A, et al. Official American Thoracic Society/Centers for Disease Control and Prevention/Infectious Diseases Society of America Clinical Practice Guidelines: Treatment of Drug-Susceptible Tuberculosis. Clinical Infectious Diseases 2016 ; 63(7): e147–95.
14. Liu Z, Cao S, Zhu C, Wei L, Zhang H, Li Q. Application of Thoracoscopic Hybrid Surgery in the Treatment of Stage III Tuberculous Empyema. Ann Thorac Cardiovasc Surg 2015; 21: 523–8.
15. Filomeno LTB, Campos JRM, Machuca TN, Neves-Pereira JC, Terra RM. Prosthesis for open pleurostomy (POP): management for chronic empyemas. Clinics 2009 ; 64(3): 203-8.
FIGURES - TABLES


RÉFÉRENCES
1. Ministère de la Santé Publique. Manuel du Programme National de Lutte contre la Tuberculose à Madagascar. 6ème édition. Antananarivo: Wellprint; 2017.
2. Long R, Barrie J, Peloquin CA. Therapeutic drug monitoring and the conservative management of chronic tuberculous empyema: case report and review of the literature. BMC Infectious Diseases 2015 ; 15:327. DOI 10.1186/s12879-015-1093-7.
3. Chen B, Zhang J, Ye Z, Ye M, Ma D, Wang C, Zhu C. Outcomes of Video-Assisted Thoracic Surgical Decortication in 274 Patients with Tuberculous Empyema. Ann Thorac Cardiovasc Surg 2015 ; 21: 223–8.
4. Porcel JM. Advances in the diagnosis of tuberculous pleuritis. Ann Transl Med 2016 ; 4(15) : 282.
5. Xiong Y, Gao X, Zhu H, Ding C, Wang J. Role of medical thoracoscopy in the treatment of tuberculous pleural effusion. J Thorac Dis 2016 ; 8(1) : 52-60.
6. Terra RM, Waisberg DR, Jesus de Almeida JL, Devido MS, Peˆ go-Fernandes PM, Jatene FB. Does videothoracoscopy improve clinical outcomes when implemented as part of a pleural empyema treatment algorithm? Clinics 2012 ; 67(6): 557-63.
7. Kundu S, Mitra S, Mukherjee S, Das S. Adult thoracic empyema: A comparative analysis of tuberculous and nontuberculous etiology in 75 patients. Lung India 2010 Oct-Dec ; 27(4): 196–201.
8. Light RW. Tuberculous Pleural Effusions. In: Light RW, editor. Pleural Diseases. 6th ed. New York, NY: Lippincott Williams & Wilkins; 2013. p. 247–62.
9. Mukai Y, Agatsuma T, Ideura G. Salmonella houtenae-induced Empyema Complicated with Chronic Tuberculous Empyema. Intern Med 2018; 57:1141-4.
10. Crum NF. Non-typhi Salmonella empyema: case report and review of the literature. Scand J Infect Dis 2005 ; 37: 852-7.
11. Elliot AM, Berning SE, Iseman MD, Peloquin CA. Failure of drug penetration and acquisition of drug resistance in chronic tuberculous empyema. Tubercle Lung Dis 1995 ; 76: 463–7.
12. Okemba-Okombi FH, Ndinga Essango E, Kaswa Kayomo M, Ossale Abacka BK, Bopaka RG, Atipo Ibara BI. Multi-resistant tuberculosis in Brazzaville: Epidemiological, clinical, radiographic and progressive aspects. J Func Vent Pulm 2020;33(11):1-6.
13. Nahid P, Dorman SE, Alipanah N, Barry PM, Brozek JL, Cattamanchi A, et al. Official American Thoracic Society/Centers for Disease Control and Prevention/Infectious Diseases Society of America Clinical Practice Guidelines: Treatment of Drug-Susceptible Tuberculosis. Clinical Infectious Diseases 2016 ; 63(7): e147–95.
14. Liu Z, Cao S, Zhu C, Wei L, Zhang H, Li Q. Application of Thoracoscopic Hybrid Surgery in the Treatment of Stage III Tuberculous Empyema. Ann Thorac Cardiovasc Surg 2015; 21: 523–8.
15. Filomeno LTB, Campos JRM, Machuca TN, Neves-Pereira JC, Terra RM. Prosthesis for open pleurostomy (POP): management for chronic empyemas. Clinics 2009 ; 64(3): 203-8.
ARTICLE INFO DOI: 10.12699/jfvpulm.11.34.2020.24 Conflict of Interest