
 English
English
 French
French
Tuberculosis of the child: Clinical and therapeutic evolutionary epidemiological aspects at the University Hospital Sylvanus Olympio de Lomé
Tuberculose de l’’enfant: Aspects épidémiologiques cliniques thérapeutiques et évolutifs au CHU Sylvanus Olympio de Lomé
KA. Aziagbe1, OA. Moussa1, P. Efalou2, G. Gbadamassi1, AT. Adambounou1, M.J-C. Mpassi1, D. Biao1, K. Adjoh 1
1 : Service de Pneumo-Phtisiologie du Centre Hospitalier Universitaire Sylvanus Olympio de Lomé
2 : Service de Médecine du CHU Kara. Département de Médecine de la FSS Université de Kara
Corresponding author
Dr. Koffi Atsu Aziagbé
Service de Pneumo-Phtisiologie du Centre Hospitalier Universitaire Sylvanus Olympio de Lomé
E-mail: aziagbekoffiatsu@yahoo.fr
ABSTRACT
Introduction. Tuberculosis (TB) is a global health problem with 1 million cases in children under 15 in 2017 and 250,000 deaths in 2016 according to WHO. The purpose of our work was to study cases of tuberculosis in children. We conducted a prospective, descriptive study on TB in all its forms in children aged 0 to 15 years, carried out over the period from January 1, 2016 to December 31, 2018, in the Pneumo-phtisiology department of the Sylvanus Olympio University Hospital Center, Lome.
Results. The hospital prevalence is 06.84% of cases. Boys represent 79.1% of cases. The average age is 09.6 years old. The 11 to 15 age group is the most affected with 50% of cases. Important risk factors are promiscuity (79.06%). The predominant clinical signs are cough (87.2%), signs of TB impregnation (96.51%). On chest X-ray objective reticulonodular lesions in 45.35% of cases, and diffuse in 81.39%. The finding of AFB on gastric tube fluid was positive in 51.16% of cases. The histology of lymph node biopsies was contributive in 18.60% of cases. The new cases represent 90.7%. The pulmonary form represents 71% of which 60.46% were positive microscopy (TPM +). All patients were put on anti-tuberculosis treatment. The cure rate was 79.06%, the mortality rate was 09.3% and the lost-eye rate was 11.63%.
Conclusion. Childhood TB remains common and difficult to diagnose. In poor countries, the evolution under treatment is marked by a high rate of loss of sight requiring a strengthening of surveillance.
KEYWORDS: Tuberculosis; Children; Togo
RÉSUMÉ
Introduction. La tuberculose (TB) constitue un problème de santé mondial avec 1 million de cas chez les enfants de moins de 15 ans en 2017 et 250 000 décès en 2016 selon l'OMS [1]. Le but de notre travail était d’étudier les cas de tuberculose chez les enfants. Nous avons mené une étude prospective, descriptive sur la TB dans toutes ses formes chez les enfants de 0 à 15 ans réalisée sur la période allant du 01 janvier 2016 au 31 décembre 2018 dans le service de Pneumo-phtisiologie du Centre Hospitalier Universitaire Sylvanus Olympio de Lomé.
Résultats. La prévalence hospitalière est de 06,84 % des cas. Les garçons représentent 79,1% des cas. L’âge moyen est de 09,6 ans. La tranche d’âge 11 à 15 ans est la plus touchée avec 50% des cas. Les facteurs de risque importants est la promiscuité (79,06%). Les signes cliniques prédominants sont la toux (87,2%), les signes d’imprégnation TB (96,51%). A la radiographie du thorax objective des lésions réticulo-nodulaires dans 45,35% des cas, et diffuses dans 81,39%. La recherche de BAAR sur le liquide du tubage gastrique était positive dans 51,16% des cas. L’histologie des biopsies ganglionnaires était contributive dans 18,60% des cas. Les nouveaux cas représentent 90,7%. La forme pulmonaire représente 71% dont 60,46% étaient à microscopie positive (TPM+). Tous les patients étaient mis sous traitement antituberculeux. Le taux de guérison était de 79,06%, le taux de mortalité de 09,3% et le taux de perdu de vue 11,63%.
Conclusion. La tuberculose de l’enfant reste fréquente et difficile à diagnostiquer. Dans les pays pauvres, l’évolution sous traitement est marquée par un taux élevé de perdus de vue nécessitant un renforcement de la surveillance.
MOTS CLÉS: Tuberculose; Enfants; Togo
INTRODUCTION
La tuberculose (TB) constitue un sérieux problème de santé dans le monde. En 2017 selon l'Organisation mondiale de la santé (OMS) sur 10 millions de cas de tuberculose dans le monde, 1 million de cas sont diagnostiqués chez des enfants de moins de 15 ans soit 10%. La mortalité infantile en 2016 était de 250 000 décès soit 13% [1]. La tuberculose infantile reste souvent sous diagnostiquée du fait de l’insuffisance du plateau technique, du taux élevé de la forme latente et l’infection par le VIH particulièrement dans les pays à revenu faible.
Le risque élevé de développer une tuberculose maladie avec 50% chez l’enfant de moins d’1 an, diminue avec l’âge jusqu’à 10 % chez l’adulte [2,3]. La tuberculose infantile est souvent la conséquence d'une contamination par un adulte bacillifère vivant dans l'entourage de l'enfant [4,5]. La TB pulmonaire est la forme la plus fréquente chez l’enfant [6]. Chez l'enfant la tuberculose multirésistante est une forme fréquente et grave [7]. Il faut noter que les éléments diagnostiques de la TB chez l’enfant varient selon la symptomatologie clinique et le plateau technique [8]. Au Togo on estime le nombre total des nouveaux cas de tuberculose toutes formes confondues à 2633 cas en 2017 [9] dont 3,45 % était retrouvé chez les enfants de moins de 15 ans. La lutte contre la tuberculose repose sur le dépistage et le traitement des TB maladies et des formes latentes chez l'enfant [3]. L’objectif de cette étude est de décrire les aspects épidémiologique, diagnostique, thérapeutique et évolutif de la tuberculose de l’enfant à Lomé.
MÉTHODE
Il s’est agit d’une étude prospective, descriptive sur la TB dans toutes ses formes réalisée sur une période de 02 ans allant du 01 janvier 2016 au 31 décembre 2018 dans le service de Pneumo-phtisiologie du Centre Hospitalier Universitaire Sylvanus Olympio de Lomé. Etaient inclus dans l’étude tous les enfants des deux sexes, de moins de 15 ans consultés dans les centres de diagnostic et de traitement (CDT) de Lomé et des centres hospitaliers universitaires de Lomé, présentant les symptômes respiratoires diagnostiqués comme d’origine tuberculeuse et référés dans le service de pneumo-phtisiologie du CHU Sylvanus Olympio pour prise en charge. Chaque enfant était examiné par un médecin pneumologue.
Le bilan paraclinique était constitué systématiquement d’une radiographie du thorax et le bilan étiologique était basé sur la recherche du BK dans les expectorations, le liquide pleural ou le liquide de tubage gastrique par un examen direct, le Genexpert (PCR) et la culture sur milieu MGIT ou BACTEC, une histopathologie des pièces de biopsie (pleurale, ganglionnaire, etc) dans le diagnostic des formes extrapulmonaires. Chaque enfant était revu à la fin du traitement antituberculeux avec une radiographie thoracique de contrôle. Les enfants diagnostiqués et suivis dans les autres centres de santé du pays ne sont pas retenus. Le recueil des données a été réalisé par les médecins pneumologues du service sur une fiche d’enquête préalablement établie avec le consentement des parents des enfants. Le logiciel d’analyse utilisé est IBM/SPSS Statistique version 21.0.
RÉSULTATS
Données épidémiologiques
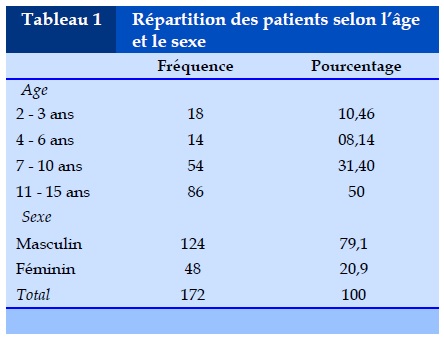
Pendant la période d’étude 1176 cas de tuberculose ont été pris en charge dans le service dont 172 cas de tuberculose chez l’enfant de moins de 15 ans soit 06,84 % des cas. Les garçons étaient majoritaires avec 79,1% des cas soit un sex ratio H/F de 3,8. L’âge moyen des patients est 09,6 ans avec des extrêmes allant de 02 à 14 ans. La tranche d’âge de 11-15 ans représente 50% des cas, les nourrissons représentent 01,2%. Les données de l’âge et le sexe des patients sont représentées dans le Tableau 1.
Données cliniques
les Facteurs de risque sont representés dans le Tableau 2.
Les Signes cliniques
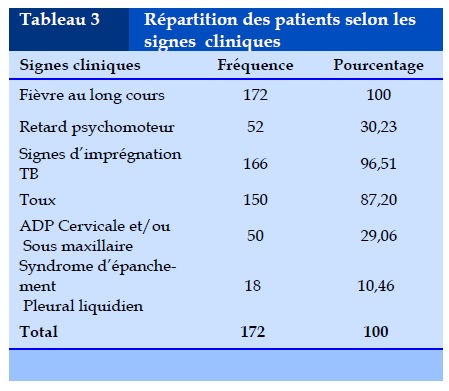
La toux constitue le symptôme respiratoire le plus fréquent avec 87,2% des cas. Les signes d’imprégnation TB sont retrouvés dans 96,51%. Les signes cliniques retrouvés chez les enfants sont représentés dans le Tableau 3.
Données paracliniques
Les caractéristiques des lésions radiographiques sont représentées dans le Tableau 4.
Moyens de confirmation du diagnostic
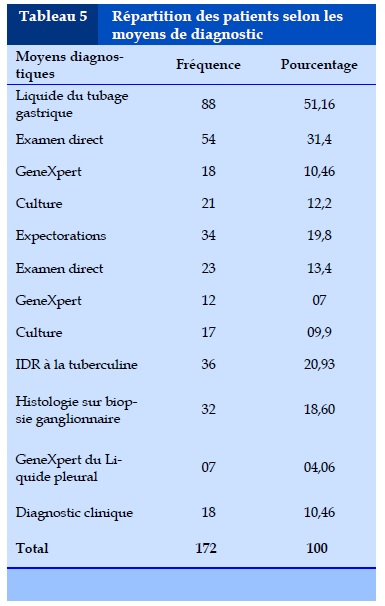
La recherche de BAAR était réalisée sur tubage gastrique dans 51,16% et sur expectoration dans 19,8% des cas. Les données sur les moyens de confirmation mycobactériologiques sont représentées dans le Tableau 5.
Parmi les cas de tuberculose chez les enfants, 90,7% étaient des nouveaux cas contre 09,3% de rechute. Les formes pulmonaires représentaient 71% dont 60,46% étaient à microscopie positive (TPM+).
Les formes extra pulmonaires représentaient 22,7% des cas et la tuberculose multifocale représente 06,3%.
Aspects thérapeutiques et évolutifs
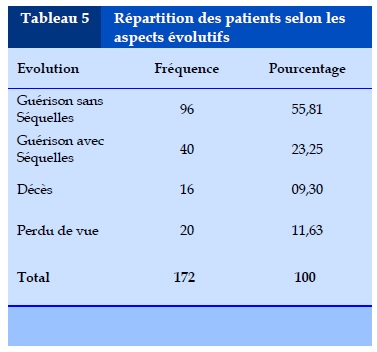
Tous les patients étaient mis sous traitement antituberculeux avec un succès thérapeutique dans 83,72%.Le taux de guérison est de 79,06% avec un taux de mortalité de 09,3%.
Les données sur le suivi des patients sont représentées dans le Tableau 6.
DISCUSSION
La tuberculose reste encore fréquente malgré les différentes stratégies mises en place. Toutes les couches de la société sont touchées. En effet dans notre étude chez les enfants, la proportion des cas de TB de l’enfant représentait 06,84 % de tous les cas. Nos résultats sont inférieurs à ceux de l’OMS avec 10% de TB de l’enfants [1], mais supérieurs à ceux de Tao NN et al en 2019 avec 02,4% [9] et à ceux de Huerga et al en 2018 avec 2,09% [11].
Dans la littérature, l’âge moyen de 09 ans est classique, mais la prévalence selon le sexe, l‘atteinte des nourrissons et la tranche d’âge la plus touchée varie d’une étude à l’autre [10,11,13].
Les facteurs de risque les plus importants dans notre serie sont l’absence de vaccination par le BCG (11%), l’infection à VIH, la malnutrition, la promiscuité et la notion de contage tuberculeux. Selon le pays, dans la littérature, l’infection à VIH, la malnutrition et la surpopulation avec la promiscuité favorisent la tuberculose dans les pays à revenu faible, alors que dans les pays à revenu élevé c’est beaucoup plus les patients bacillifères qui contaminent les enfants. Sur le plan clinique, la malnutrition et le retard staturo-ponderale sont fréquemment présents au moment du diagnostic de la tuberculose [14-18].
Dans notre étude, sur le plan diagnostic, la tuberculose à été retenue uniquement sur la base de la clinique dans 10,46% et bactériologiquement confirmée dans 89,54%. Nos résultats sont supérieurs à ceux de Unterweger M et al en 2019 [12], de Khatib S en 2016 [13] et de Jaganath D et al en 2019 [19].
La radiographie du thorax retrouve les lésions classiques de la tuberculose avec un syndrome alvéolo-interstitiel, la miliaire et le syndrome d’épanchement pleural liquidien. L’IDR est positive dans 20,93% des cas. Nos résultats sont inferieurs à ceux de Khatib S et al avec 80% de positivité de l’IDR [13]. La PCR (GeneXpert) a été utilisé pour le diagnostic dans 81,4% des cas avec une positivité et une sensibilité à la ripamcine chez 21,51% das cas. Nos résultats sont inférieurs à ceux [26] de lalittérature avec une positivité de 62%. La PCR est de plus en plus utilisée chez l’enfant avec de nouvelles techniques notamment l’Xpert Ultra dont la sensibilité est supérieure à celui du Xpert [19,20,21].
Dans notre étude, l’atteinte pulmonaire était prédominante avec 84,36% dont 44,8% étaient à microscopie positive (TPM+). La tuberculose extra pulmonaire (TEP) représente 17,7% des cas avec prédominance de l’atteinte ganglionnaire et pleurale. Les formes cliniques de la tuberculose de l’enfant dans notre étude concordent avec les données de la littérature [10,12,24].
Tous les enfants étaient mis sous traitement antituberculeux selon le protocole du programme national de lutte anti tuberculeuse au Togo. Le recours à la corticothérapie par voie orale n’a été possible que dans 08,14 % des cas. Le succès thérapeutique était de 83,72% dans notre serie.
L’évolution était marquée par un taux de guérison de 79,06%, une mortalité de 09,3% et surtout un taux de perdus de vue de 11,63%. Nos résultats sont similaires à ceux de la litterature dans les pays à revenu faible caractérisés par un taux élévé aussi bien de décès que de perdus de vue [1,13,25].
Le traitement de la tuberculose de l’enfant reste difficile en rapport avec le taux elévé d’inobservance thérapeutique et de perdus de vue associé.
CONCLUSION
La tuberculose est une affection touchant toutes les couches sociales et les enfants ne sont pas épargnés. Les moyens diagnostiques sont parfois limités et la PCR (Genexpert) constituent un appui important au diagnostic de la tuberculose de l’enfant. Cette maladie reste un problème de santé publique dans le monde et en particulier dans nos milieux du fait d’un taux élevé d’inobservance thérapeutique et de perdus de vue imposant de facto un renforcement du système de surveillance.
CONFLIT D’’INTÉRÊT
Aucun.
RÉFÉRENCES
1. Organisation mondiale de la santé. Rapport mondial sur la tuberculose 2018. WHO / CDS / TB / 2018.20.
2. Seddon JA, Shingadia D. Épidémiologie et fardeau de la tuberculose chez les enfants: une perspective mondiale. Infect Drug Resist. 2014; 7 : 153–165.
3. Aubry Pierre, Gaüzère Bernard-Alex. Tuberculose – SIDA ; Actualités 2018. Méd Tropicale, Mise à jour le 03/01/2019.
4. Martinez L , Lo NC , Cordons O , Hill PC , Khan P , Hatherill M et al. La transmission de la tuberculose chez l'enfant en dehors du ménage: remettre en question les paradigmes historiques pour éclairer les futures stratégies de santé publique. Lancet Respir Med. 2019 juin; 7 (6): 544-552. doi: 10.1016 / S2213-2600 (19) 30137-7. Epub 2019 8 mai.
5. Huerga H, Sanchez Padilla E, Melikyan N, Atshemyan H, Hayrapetyan A, Ulumyan A et al. High prevalence of infection and low incidence of disease in child contacts of patients with drug resistant tuberculosis: a prospective cohort study. BMJ 2018;0:1–7. doi:10.1136/ archdischild-2018-315411.
6. Ramos JM,Pérez-Butragueño M , Tesfamariam A, Reyes F, Tiziano G, Endirays J. Comparing tuberculosis in children aged under 5 versus 5 to 14 years old in a rural hospital in southern Ethiopia : an 18-year retrospective cross-sectional study. BMC Public Health 2019; 19: 856. Doi: 10.1186 / s12889-019-7206-2.
7. Slimani H, Bricha M, Sqalli FE, Hammi S, Bourkadi JE. Tuberculose multirésistante chez l’enfant: à propos de deux cas. Pan African Medical Journal. 2016; 23:126 doi:10.11604/pamj.2016.23.126.9041.
8. ElfihriS, Ben Amor J, ZahraouiK R, Marc K, Soualhi M, Bourkadi JE. Aspects diagnostiques de la tuberculose de l’enfant : expérience de l’hôpital Moulay-Youssef, Rabat, Maroc. Rev Mal Resp2017; 34 : Supplement, January, p A17.
9. Rapport annuel du Programme National de Lutte contre la Tuberculose (PNLT) 2018.
10. Tao NN, Li YF, Liu YX, Liu JY, Song WM, Liu Y et al. Epidemiological characteristics of pulmonary tuberculosis among children in Shandong, China, 2005–2017. BMC Infectious Diseases 2019; 19:408 https://doi.org/10.1186/s12879-019-4060-x.
11. Huerga H, Sanchez-Padilla E, Melikyan N, Atshemyan H, Hayrapetyan A, Ulumyan A. High prevalence of infection and low incidence of disease in child contacts of patients with drug resistant tuberculosis: a prospective cohort study. BMJ 2018;0:1–7.
12. Unterweger M, Götzinger F, Bogyi M, Zacharasiewicz A, Mädel C, Tiringer K, Reinweber M, Frischer T. Childhood tuberculosis in Vienna between 2010 and 2016. Wien Klin Wochenschr.2019 May 23.
13. Khatib S,Bricha, Hammi S, Benamor J, Bourkadi J. Tuberculose de l’enfant : à propos de 285 cas. Rev Mal Resp 2016; 33, Supplement, January 2016, p A161.
14. Martinez L, Lo NC, Cords O, Hill PC, Khan P, Hatherill M et al. Paediatric tuberculosis transmission outside the house hold: challenging historical paradigms to inform future public health strategies. Lancet Respir Med.2019 Jun;7(6):544-552. doi: 10.1016/S2213-2600(19)30137-7.
15. Khan MK , Islam MN, Ferdous J, Alam MM. Un aperçu de l'épidémiologie de la tuberculose. Mymensingh Med J.2019 Jan; 28 (1): 259-266.
16. Umanah TA, Ncayiyana JR, and Nyasul PS. Predictors of cure among HIV co-infected multidrug-resistant TB patients at Sizwe Tropical Disease Hospital Johannesburg, South Africa. Trans R Soc Trop Med Hyg 2015; 109: 340–348 doi:10.1093/trstmh/trv025.
17. Randriatsarafara FM, Vololonarivelo BEE, Rabemananjara NNG, Randrianasolo JBO, Rakotomanga JDM, Randrianarimanana VD. Facteurs associés à la tuberculose chez l’enfant au Centre Hospitalier Universitaire Mère-Enfant de Tsaralalàna, Antananarivo: une étude cas-témoins. Pan African Medical Journal 2014; 19:224 doi:10.11604/pamj.2014.19.224.4676.
18. Jaganath D, Muper E. Childhood Tuberculosis and Malnutrition. The Journal of Infectious Diseases 2012; 206:1809–15. DOI:10.1093/infdis/jis608.
19. Jaganath D, Wobudeya E, Sekadde MP, Nsangi B, Haq H, Cattamanchi A. Seasonality of childhood tuberculosis cases in Kampala, Uganda, 2010-2015. PLOS ONE 2019 14(4): e0214555.https://doi.org/10.1371/journal.
20. Detjen AK, AR DiNardo, J Leyden, KR Steingart, D Menzies, Schiller I, et al. . Test Xpert MTB / RIF pour le diagnostic de la tuberculose pulmonaire chez l’enfant: revue systématique et méta-analyse. Lancet Respir Med. (2015) 3 : 451–61.
21. Delacourt C. Particularités de la tuberculose chez l’enfant. Rev Mal Resp 2011; 28, 29-541.
22. Mac Lean E, Sulis G, Denkinger CM, Johnston JC, Pai M, Ahmad Khan F. 2019. Diagnostic accuracy of stool Xpert MTB/RIF for detection of pulmonary tuberculosis in children: a systematic review and meta analysis .JClinMicrobiol57:e02057-18.https:// doi.org/10.1128/JCM.02057-18.
23. Landa Y. Épidémiologie de la tuberculose de l’enfant à l’hôpital d’enfant entre 2008 et 2013. [Thèse de Méd]. Faculté de Médecine et de Pharmacie Marrakech, Université Cadi Ayyad ; 2015, N°114.
24. Wobudeya E, Jaganath D, Sekadde MP, Nsangi B, Haq H, and Cattamanch A. Outcomes of empiric treatment for pediatric tuberculosis, Kampala, Uganda, 2010–2015. BMC Public Health 2019; 19: 446.
25. Randriatsarafara FM, Vololonarivelo BEE, Rabemananjara NNG, Randrianasolo JBO, Rakotomanga JDM, Randrianarimanana VD. Facteurs associés à la tuberculose chez l’enfant au Centre Hospitalier Universitaire Mère-Enfant de Tsaralalàna, Antananarivo: une étude cas-témoins. Pan African Medical Journal. 2014; 19:224.
TABLES



RÉFÉRENCES
1. Organisation mondiale de la santé. Rapport mondial sur la tuberculose 2018. WHO / CDS / TB / 2018.20.
2. Seddon JA, Shingadia D. Épidémiologie et fardeau de la tuberculose chez les enfants: une perspective mondiale. Infect Drug Resist. 2014; 7 : 153–165.
3. Aubry Pierre, Gaüzère Bernard-Alex. Tuberculose – SIDA ; Actualités 2018. Méd Tropicale, Mise à jour le 03/01/2019.
4. Martinez L , Lo NC , Cordons O , Hill PC , Khan P , Hatherill M et al. La transmission de la tuberculose chez l'enfant en dehors du ménage: remettre en question les paradigmes historiques pour éclairer les futures stratégies de santé publique. Lancet Respir Med. 2019 juin; 7 (6): 544-552. doi: 10.1016 / S2213-2600 (19) 30137-7. Epub 2019 8 mai.
5. Huerga H, Sanchez Padilla E, Melikyan N, Atshemyan H, Hayrapetyan A, Ulumyan A et al. High prevalence of infection and low incidence of disease in child contacts of patients with drug resistant tuberculosis: a prospective cohort study. BMJ 2018;0:1–7. doi:10.1136/ archdischild-2018-315411.
6. Ramos JM,Pérez-Butragueño M , Tesfamariam A, Reyes F, Tiziano G, Endirays J. Comparing tuberculosis in children aged under 5 versus 5 to 14 years old in a rural hospital in southern Ethiopia : an 18-year retrospective cross-sectional study. BMC Public Health 2019; 19: 856. Doi: 10.1186 / s12889-019-7206-2.
7. Slimani H, Bricha M, Sqalli FE, Hammi S, Bourkadi JE. Tuberculose multirésistante chez l’enfant: à propos de deux cas. Pan African Medical Journal. 2016; 23:126 doi:10.11604/pamj.2016.23.126.9041.
8. ElfihriS, Ben Amor J, ZahraouiK R, Marc K, Soualhi M, Bourkadi JE. Aspects diagnostiques de la tuberculose de l’enfant : expérience de l’hôpital Moulay-Youssef, Rabat, Maroc. Rev Mal Resp2017; 34 : Supplement, January, p A17.
9. Rapport annuel du Programme National de Lutte contre la Tuberculose (PNLT) 2018.
10. Tao NN, Li YF, Liu YX, Liu JY, Song WM, Liu Y et al. Epidemiological characteristics of pulmonary tuberculosis among children in Shandong, China, 2005–2017. BMC Infectious Diseases 2019; 19:408 https://doi.org/10.1186/s12879-019-4060-x.
11. Huerga H, Sanchez-Padilla E, Melikyan N, Atshemyan H, Hayrapetyan A, Ulumyan A. High prevalence of infection and low incidence of disease in child contacts of patients with drug resistant tuberculosis: a prospective cohort study. BMJ 2018;0:1–7.
12. Unterweger M, Götzinger F, Bogyi M, Zacharasiewicz A, Mädel C, Tiringer K, Reinweber M, Frischer T. Childhood tuberculosis in Vienna between 2010 and 2016. Wien Klin Wochenschr.2019 May 23.
13. Khatib S,Bricha, Hammi S, Benamor J, Bourkadi J. Tuberculose de l’enfant : à propos de 285 cas. Rev Mal Resp 2016; 33, Supplement, January 2016, p A161.
14. Martinez L, Lo NC, Cords O, Hill PC, Khan P, Hatherill M et al. Paediatric tuberculosis transmission outside the house hold: challenging historical paradigms to inform future public health strategies. Lancet Respir Med.2019 Jun;7(6):544-552. doi: 10.1016/S2213-2600(19)30137-7.
15. Khan MK , Islam MN, Ferdous J, Alam MM. Un aperçu de l'épidémiologie de la tuberculose. Mymensingh Med J.2019 Jan; 28 (1): 259-266.
16. Umanah TA, Ncayiyana JR, and Nyasul PS. Predictors of cure among HIV co-infected multidrug-resistant TB patients at Sizwe Tropical Disease Hospital Johannesburg, South Africa. Trans R Soc Trop Med Hyg 2015; 109: 340–348 doi:10.1093/trstmh/trv025.
17. Randriatsarafara FM, Vololonarivelo BEE, Rabemananjara NNG, Randrianasolo JBO, Rakotomanga JDM, Randrianarimanana VD. Facteurs associés à la tuberculose chez l’enfant au Centre Hospitalier Universitaire Mère-Enfant de Tsaralalàna, Antananarivo: une étude cas-témoins. Pan African Medical Journal 2014; 19:224 doi:10.11604/pamj.2014.19.224.4676.
18. Jaganath D, Muper E. Childhood Tuberculosis and Malnutrition. The Journal of Infectious Diseases 2012; 206:1809–15. DOI:10.1093/infdis/jis608.
19. Jaganath D, Wobudeya E, Sekadde MP, Nsangi B, Haq H, Cattamanchi A. Seasonality of childhood tuberculosis cases in Kampala, Uganda, 2010-2015. PLOS ONE 2019 14(4): e0214555.https://doi.org/10.1371/journal.
20. Detjen AK, AR DiNardo, J Leyden, KR Steingart, D Menzies, Schiller I, et al. . Test Xpert MTB / RIF pour le diagnostic de la tuberculose pulmonaire chez l’enfant: revue systématique et méta-analyse. Lancet Respir Med. (2015) 3 : 451–61.
21. Delacourt C. Particularités de la tuberculose chez l’enfant. Rev Mal Resp 2011; 28, 29-541.
22. Mac Lean E, Sulis G, Denkinger CM, Johnston JC, Pai M, Ahmad Khan F. 2019. Diagnostic accuracy of stool Xpert MTB/RIF for detection of pulmonary tuberculosis in children: a systematic review and meta analysis .JClinMicrobiol57:e02057-18.https:// doi.org/10.1128/JCM.02057-18.
23. Landa Y. Épidémiologie de la tuberculose de l’enfant à l’hôpital d’enfant entre 2008 et 2013. [Thèse de Méd]. Faculté de Médecine et de Pharmacie Marrakech, Université Cadi Ayyad ; 2015, N°114.
24. Wobudeya E, Jaganath D, Sekadde MP, Nsangi B, Haq H, and Cattamanch A. Outcomes of empiric treatment for pediatric tuberculosis, Kampala, Uganda, 2010–2015. BMC Public Health 2019; 19: 446.
25. Randriatsarafara FM, Vololonarivelo BEE, Rabemananjara NNG, Randrianasolo JBO, Rakotomanga JDM, Randrianarimanana VD. Facteurs associés à la tuberculose chez l’enfant au Centre Hospitalier Universitaire Mère-Enfant de Tsaralalàna, Antananarivo: une étude cas-témoins. Pan African Medical Journal. 2014; 19:224.
ARTICLE INFO DOI: 10.12699/jfvpulm.11.34.2020.36 Conflict of Interest