
 English
English
 French
French
Indications of nocturnal ventilatory polygraphs in Ouagadougou—Burkina Faso
Indications des polygraphies ventilatoires nocturnes à Ouagadougou—Burkina Faso
Bougma G.1, Ouédraogo A. R.2, Tiendrebeogo A. J. F.1, Boncoungou K.1, Ouédraogo J.1, Damoue S.1, Minoungou J. C.1, Kabore M.1, Ouédraogo G.1, Badoum G.1, Ouédraogo M.1
1: Service de pneumologie, Centre Hospitalier Universitaire Yalgado Ouédraogo, Ouagadougou, Burkina Faso
2: Service de pneumologie, Centre Hospitalier Universitaire de Tengandogo, Ouagadougou, Burkina Faso
Corresponding author:
BOUGMA Ghislain, S/C 01 BP 170 Ouaga 01.
E-mail: bougmaghisso@yahoo.fr
ABSTRACT
Introduction. The introduction of ventilatory polygraphy (PV) in the diagnosis of Obstructive Sleep Apnea Hyponea Syndrome (OSAHS) in Burkina Faso dates back to a decade ago. Also, previous studies on OSAHS in our country were almost all clinical without polygraphic confirmation. This motivated the present study, the objective of which was to identify the reasons for the ventilatory polygraph recordings made in Ouagadougou (Burkina Faso).
Material and method. This was a retrospective, descriptive and analytical study conducted from 1rst January 2015 to 31 December 2020 in three health facilities in the city of Ouagadougou in Burkina Faso.
Results. Out of 623 polygraphs performed, 332 (53.29%) reports were concerned. The mean age of the patients was 48.16 ± 13.31 years [15-84 years] with a sex ratio of 1.2. Most patients were referred by pulmonologists (50.60%; 168/332). PV was performed in 84.64% (281/332) of cases at home. The major indications for polygraphic recording were snoring (43.07%; 143/332) and hypertension (23.80%; 79/332). PV was pathological in 256/ 332 (77.10%) cases, with an obstructive mechanism predominating in 242/256 (94.53%) patients. Specifically, snorers were confirmed as apneic in 76.22% (109/143) (p=0.11) and hypertensives in 86.07% (68/79) (p=4.72) of cases.
Conclusion. The most common indication for polygraphic recording was snoring followed by hypertension. PV was pathological in 77.10% of the subjects recorded. The challenge in the management of OSAHS remains the accessibility of therapeutic means in our context.
KEYWORDS: Ventilatory polygraphy ; Indications ; Obstructive sleep apnea syndrome ; Ouagadougou.
RÉSUMÉ
Introduction. L’introduction de la polygraphie ventilatoire (PV) dans le diagnostic du Syndrome d'Apnées Hypopnées Obstructives du Sommeil (SAHOS) au Burkina Faso remonte à une décennie. Aussi, les précédentes études sur le SAHOS dans notre pays étaient presque toutes cliniques sans une confirmation polygraphique. Cela a motivé la présente étude dont l’objectif était d’identifier les motifs des enregistrements de polygraphie ventilatoire réalisés à Ouagadougou (Burkina Faso).
Matériel et méthode. Il s’est agi d’une étude rétrospective, descriptive et analytique menée du 1er Janvier 2015 au 31 Décembre 2020, au niveau de trois structures sanitaires de la ville de Ouagadougou au Burkina Faso
Résultats. Sur 623 polygraphies réalisées, 332 (53,29%) rapports ont été concernés. L’âge moyen des patients était 48,16 ans ± 13,31 ans [15-84 ans] avec un sex-ratio de 1,2. La plupart des patients était adressée par des pneumologues (50,60% ; 168/332). La PV a été réalisée dans 84,64% (281/332) des cas à domicile. Les indications majeures de l’enregistrement polygraphique étaient le ronflement (43,07% ; 143/332) et l’hypertension artérielle (23,80% ; 79/332). La PV était pathologique dans 256/ 332 (77,10%) cas, avec un mécanisme obstructif prédominant chez 242/256 (94,53%) patients. Spécifiquement, les ronfleurs avaient été confirmés apnéiques dans 76,22% (109/143) (p=0,11) et les hypertendus dans 86,07% (68/79) (p=4,72) des cas.
Conclusion. L’indication de l’enregistrement polygraphique la plus retrouvée était le ronflement suivi de l’hypertension artérielle. La PV était pathologique chez 77,10% des sujets enregistrés. Le défis de la prise en charge du SAHOS reste l’accessibilité aux moyens thérapeutiques dans notre contexte.
MOTS CLÉS: Polygraphie ventilatoire; Indications; Syndrome d’apnées hyponées obstructives du sommeil; Ouagadougou.
INTRODUCTION
Les troubles respiratoires au cours du sommeil (TRS) constituent un problème de santé publique majeur [1]. En Afrique subsaharienne, leur prévalence est de 43,2% dans la population générale [2]. Le Syndrome d'Apnées Hypopnées Obstructives du Sommeil (SAHOS) est le type le plus courant des TRS [3]. Sa prévalence dans le monde est 12,5 % chez les hommes et 5,9 % chez les femmes [4]. En Afrique, la prévalence globale du risque de SAHOS est estimée à 30 % dans la population générale (36 % chez les hommes contre 24 % chez les femmes) [5].
La polysomnographie (PSG) est le gold standard dans l’exploration de ces affections [6], mais est d’acquisition difficile surtout dans nos contrées. Cependant, la polygraphie ventilatoire (PV) constitue une alternative [7]. En l’absence de PSG, la PV reste la méthode de diagnostic disponible. En effet, elle permet la confirmation du diagnostic du SAHOS chez les patients présentant une probabilité clinique modérée à élevée de cette maladie, sans comorbidité ou autres troubles du sommeil associés, ainsi que le contrôle de l’efficacité du traitement du SAHOS [7] ;
Au Burkina Faso, les symptômes évocateurs de SAHOS sont de plus en rencontrés en consultation [8]. Malgré l’introduction de la PV en pratique clinique il y’a une décennie, le diagnostic polygraphique du SAHOS demeure d’accès difficile. Aussi, à notre connaissance, les quelques rares études sur le SAHOS dans notre pays se sont presque toutes intéressées aux symptômes sans une confirmation polygraphique. Cela a motivé la présente étude dont l’objectif est d’identifier les motifs des enregistrements de polygraphie ventilatoire réalisés à Ouagadougou (Burkina Faso).
MATERIEL ET METHODE
Cadre d’étude
Cette étude s’est déroulée à Ouagadougou, capitale politique et administrative du Burkina Faso. Le système de santé burkinabè se présente sous forme pyramidale avec trois (03) niveaux dans lesquels se rangent les établissements publics et privés qui assurent les soins de santé. Le diagnostic et la prise en charge des TRS se fait aussi bien dans les structures publiques que privées de santé du pays. Ainsi, nous avons réalisé cette étude au niveau de trois structures de santé de la ville de Ouagadougou où est réalisé l’essentiel des enregistrements polygraphiques du pays. Il s’agit d’une structure sanitaire publique, le service de pneumologie du Centre Hospitalier Universitaire Yalgado Ouédraogo (CHU-YO) et de deux structures de santé privées que sont la Clinique Edgard Ouédraogo (CEO) et la Clinique Yati (CY). Elles sont toutes dotées d’un système d’enregistrement du sommeil de type III [9] et de personnels qualifiés en diagnostic des TRS. En rappel, la polygraphie ventilatoire (PV) est classée type III des enregistrements du sommeil selon « l’American Sleep Disorders Association ». Ses principaux avantages restent sa meilleure accessibilité, la mise en place plus simple de ses capteurs, sa durée de lecture plus courte, et son moindre coût [9]. Le coût moyen d’un enregistrement polygraphique à Ouagadougou varie entre 35.000 et 55. 000 FCFA (environ 54 et 84 euros) selon le site de l’enregistrement.
Type et période d’étude
Il s’est agi d’une étude transversale descriptive et analytique, à collecte rétrospective. Elle s’est déroulée sur une période de six ans, allant du 1er Janvier 2015 au 31 Décembre 2020.
Recueil des données et population d’étude
Les données ont été collectées dans les trois structures sus-citées à partir des registres des rapports de polygraphie ventilatoire. Seuls les rapports de PV complets des patients âgés d’au moins 15 ans avec un temps total de sommeil estimé supérieur ou égal à six (06) heures ont été retenus. N’ont pas été inclus, les rapports incomplets ou les rapports de PV complets des patients âgés de moins de 15 ans et/ou avec un temps total de sommeil estimé inférieur à six (06) heures. Un médecin collecteur a procédé à une revue documentaire des rapports de polygraphie ventilatoire, en recueillant les données sociodémographiques (âge et sexe), les données anthropométriques (poids, taille, indice de masse corporelle (IMC)), l’indication de la PV, la qualité du prescripteur (pneumologue, cardiologue, anesthésiste, ORL, généraliste, neurologue, physiologiste, autres), la période et le lieu d’enregistrement (année, domicile, milieu hospitalier), ainsi que les résultats de la PV (durée d’enregistrement, index de désaturation en oxygène (IDO), index de ronflement (IR), index d’apnées hypopnées (IAH), profil du SAS (obstructif, central ou mixte)). L’interprétation des polygraphies ventilatoires dans tous les centres était assurée par un médecin formé au diagnostic et à la prise en charge des TRS.
Analyse des données
Les données ont été analysées avec le logiciel Epi info dans sa version 7.2.2.6. Le test de Chi2 ou le test exact de Fisher a été utilisé pour la comparaison des variables catégorielles lorsque nécessaire avec un intervalle de confiance à 95%. Les valeurs moyennes ont été présentées avec l’écart type comme indice de dispersion. Un test était considéré comme statistiquement significatif si p est inférieur à 0,05.
Considération éthique
L’étude s’est déroulée dans le respect de l’anonymat et de la confidentialité des informations recueillies.
Elle a été réalisée en conformité avec les lois bioéthiques et avec les bonnes pratiques cliniques en vigueur au Burkina Faso.
Définitions opérationnelles
Syndrome d’apnées du sommeil [10] : Le SAS est défini à partir des critères de l’American Academy of Sleep Medicine, par la présence des critères A ou B, et du critère C :
Critère A = Somnolence diurne excessive non expliquée par d’autres facteurs.
Critère B = Au moins deux des critères suivants non expliqués par d’autres facteurs :
Ronflements sévères et quotidiens ;
Sensations d’étouffement ou de suffocation pendant le sommeil ;
Sommeil non réparateur ;
Fatigue diurne ;
Difficultés de concentration ;
Nycturie (plus d’une miction par nuit).
Critère C = Critère polysomnographique ou polygraphique : Index d’apnées hypopnées (IAH) ≥ 5.
Indice de Masse Corporelle (IMC) [11] : il correspond au rapport du poids (Kilogramme) sur la taille au carré (mètre). IMC (Kg/m²) = poids (Kg) / taille ²(m). L’IMC est classé en quatre stades selon l’OMS :
IMC < 18,5 Kg/m2 : Maigreur
18,5 ≤ IMC < 25 Kg/m2 : Normal
25 ≤ IMC < 30 Kg/m2 : Surcharge pondérale
IMC ≥ 30 Kg/m2 : Obésité.
RESULTATS
Données générales de la population d’étude
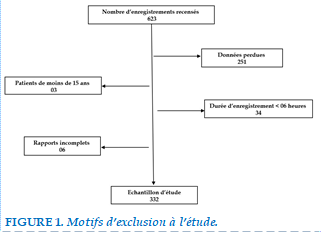
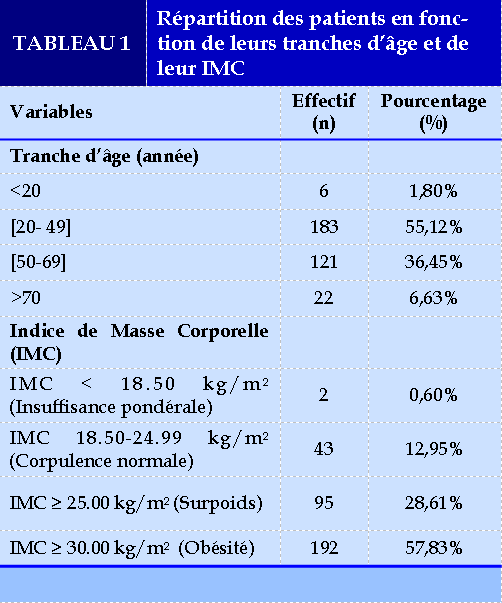
Sur 623 polygraphies réalisées, 332 (53,29%) rapports ont concerné notre d’étude. La Figure 1 donne des détails sur les motifs d’exclusion des rapports à la présente étude. L’âge moyen des patients était de 48,16 ans ± 13,31 ans [15-84 ans], avec une prédominance des patients âgés de plus de 50 ans soit 43,07% des cas (143/332). Les hommes étaient au nombre de 182/332 (54,82%), soit un sex-ratio de 1,2. L’indice de masse corporelle était en moyenne de 32,37 kg/m2 [13,59 - 63,25 kg/m2]. Une obésité était retrouvée dans 57,83% des cas (192/332) (Tableau 1).
Période et lieu de l’enregistrement de la polygraphie ventilatoire
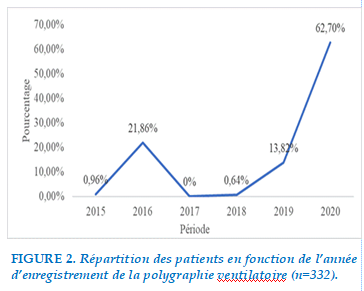
Les enregistrements ont été réalisés pour la plupart au cours de l’année 2020 (208/ 332 soit 62,70%) comme illustrée dans la Figure 2. L’enregistrement de la PV avait été réalisé dans 84,64% des cas (281/332) à domicile.
Prescripteurs et motif de l’enregistrement polygraphique
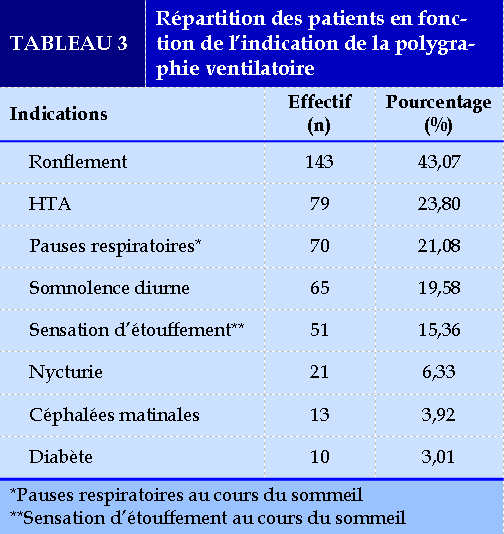
Cinquante virgule soixante pourcent (50,60% ; 168/332) des patients ont été adressés par des pneumologues et 27,71% (92/332) par des cardiologues (Tableau 2). Les indications majeures de l’enregistrement polygraphique étaient le ronflement dans 43,07% des cas (143/332) suivi de l’hypertension artérielle dans 23,80% des cas (79/332) (Tableau 3).
Données de l’enregistrement polygraphique
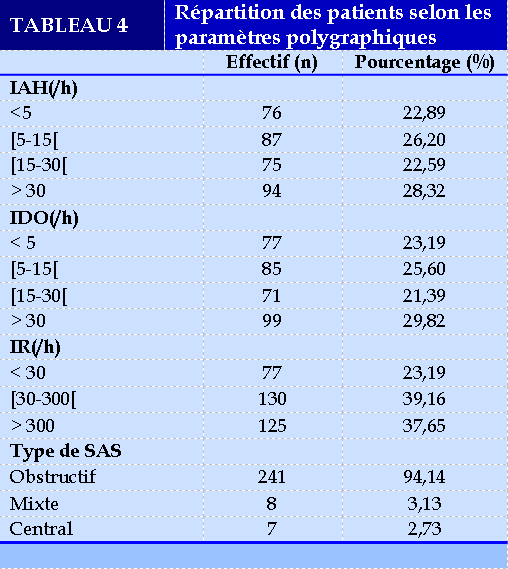
La durée moyenne des enregistrements était de 6,98 heures ± 7,31 heures [6,25 - 8,71 heures]. L’index de désaturation en oxygène (IDO) était supérieur à 30/heure chez 99/332 (29,82%) patients. Cent vingt-cinq d’entre eux (125/332 ; 37,65%) avaient un index de ronflement (IR) > 300/heure. La PV était pathologique (syndrome d’apnées du sommeil (SAS) confirmé) chez 256/332 (77,10%) de ces présumés apnéiques. Il s’agissait d’un SAS sévère (IAH> 30/heure) chez 71/256 (27,73%) de ces apnéiques. Le mécanisme obstructif (SAHOS) était prédominant (94,53 % des patients). Le Tableau 4 donne des précisions sur les paramètres polygraphiques de la population d’étude.
Confirmation diagnostique selon le motif de l’enregistrement de la PV
Les sujets ronfleurs avaient été confirmés apnéiques dans 76,22% des cas (109/143) (p = 0,11). Quatre-vingt-six virgule zéro sept pourcent (86,07%) des hypertendus (68/79) avaient été confirmés apnéiques (p = 4,72). Le Tableau 5 détaille les liens statistiques entre les différents symptômes et la confirmation du SAS.
DISCUSSION
Ce travail comporte les limites inhérentes aux études à collecte rétrospective. La perte d’un nombre important de rapports polygraphiques (251/623) entre 2017 et 2018 pourrait constituer une autre limite de ce travail. Il s’avère donc nécessaire de mettre en place un système sécurisé d’archivage des données. A Ouagadougou, les symptômes évocateurs du SAHOS représentent 5,9 % de l’ensemble des consultations de pneumologie [12]. Ces chiffres contrastent avec le faible nombre de polygraphies ventilatoires réalisées ces six dernières années (623 enregistrements). En effet, le SAHOS reste toujours peu connu et sous diagnostiqué en Afrique subsaharienne [12-14]. En 2017, seulement 20,8 % des patients reçus en consultation de médecine du sommeil à Ouagadougou affirmaient avoir eu des informations sur le SAHOS [12]. À la méconnaissance des patients, répond assez souvent, celle des professionnels de santé [13-15]. Aussi, le diagnostic du SAHOS est relativement récent au Burkina Faso. Il existe donc un besoin d’information sur les symptômes évocateurs du SAHOS et la disponibilité des moyens diagnostics.
Plus de la moitié des PV de notre échantillon a été demandée par des pneumologues (50,6 %). Pourtant, de nombreuses autres spécialités médicales sont concernées par les TRS, notamment l’anesthésiologie, la réanimation, la neurologie, la psychiatrie, l’oto-rhino-laryngologie, la pédiatrie, l’urologie, la sexologie, l’endocrinologie, la gériatrie, la médecine interne, la médecine du travail, l’ophtalmologie etc.…. Les TRS représentent tout à la fois des pathologies spécifiques et des pathologies d’impact intéressant ces diverses spécialités : il s’agit de pathologies transversales dont leur prise en charge complexe impose la multidisciplinarité.
L’enregistrement polygraphique nocturne avait été réalisé dans 84,64% des cas à domicile. La PV ne nécessite pas obligatoirement une hospitalisation. Cela rend plus compliant son enregistrement et permet la réduction du coût de l’examen, ce qui est un facteur pouvant motiver davantage les patients dans notre contexte.
Le ronflement était le motif de l’enregistrement polygraphique le plus retrouvé (43,07%) dans cette étude. Nos données sont corroborées par plusieurs études [15 ;17]. Il s’agit d’un symptôme très fréquent dans la population générale et pratiquement constant dans le SAHOS [18]. Il témoigne d’une occlusion partielle des voies aériennes supérieures, entraînant une augmentation de la résistance des voies aériennes provoquant ainsi au passage des vibrations [18]. Ce mécanisme est également responsable d’un sommeil agité marqué par des sensations d’étouffement et des pauses respiratoires [19]. Ces dernières sont le plus souvent signalées par l’entourage [19]. Elles étaient retrouvées chez respectivement 21,08 % et 15,36% des patients de cette étude. Ces troubles au cours du sommeil sont à l’origine de céphalées matinales, souvent rapportées par les patients atteints d’un SAHOS [20]. Elles sont généralement associées à d’autres signes majeurs du SAHOS, ce qui permet de les distinguer des autres causes de céphalées [20]. Elles étaient retrouvées chez 3,92% de nos patients.
L’HTA était la seconde indication prédominante de l’enregistrement polygraphique dans la présente population (23,80%). La prévalence élevée des symptômes évocateurs du SAHOS dans la population de patients souffrant d’hypertension artérielle est également retrouvée par d’autres auteurs [5;17;21]. En effet, l’hypoxie intermittente liée aux apnées est à l’origine d’une stimulation du chémoréflexe et des systèmes rénine angiotensine-aldostérone et sympathique, expliquant les à-coups tensionnels nocturnes et l’HTA résistante [22]. Ceci justifie un dépistage systématique du SAHOS devant toute HTA résistante [23].
En dehors de ces précédents motifs de l’enregistrement polygraphique, un des symptômes les plus gênants du SAHOS est la somnolence diurne, car souvent dangereuse par l’augmentation du risque de survenue d’accident de travail et de circulation [24]. Ce symptôme faisait partie de l’indication de la PV chez 19,58% de nos patients. C’est un signe cardinal du SAHOS [18]. Elle est la conséquence de la mauvaise qualité du sommeil observée chez l’apnéique [19]. Ce sommeil est caractérisé par des hypoxies répétées, une pression négative intrathoracique élevée, une sécrétion accrue du peptide natriurétique atrial, une diminution de l’activité rénine plasmatique, et de multiples réveils corticaux ou comportementaux avec stimulation sympathique [25]. Certaines de ces conséquences hormonales (sécrétion accrue du peptide natriurétique atrial, diminution de l’activité rénine plasmatique) peuvent concourir à augmenter la diurèse, à l’origine d’une nycturie. Ce symptôme était retrouvé chez 6, 33% de ces patients. Une obésité était retrouvée chez 57,83% d’entre eux, concordant avec les données de la littérature [16]. Bien que l’obésité soit un facteur de risque reconnu du SAHOS, la littérature suggère que le SAHOS est un facteur de risque de diabète de type 2 et d’insulinorésistance, indépendamment de l’obésité [26]. Le diabète faisait partie du motif de l’enregistrement polygraphique chez 3,01% des patients de la présente étude.
Sur l’ensemble de nos patients, 77,10% d’entre eux (256/332) ont été confirmés apnéiques. Il s’agissait d’un mécanisme obstructif (SAHOS) dans 94,14 % des cas (241/256). Cette nette prédominance du SAHOS est rapportée dans la littérature [3]. Plus de trois quarts des ronfleurs (76,22% ; 109/143) ont été confirmés apnéiques. Il en était de même pour les patients hypertendus (86,07% ; 68/79). Cependant, dans notre série, ces proportions n’étaient pas statistiquement liées à un IAH pathologique (≥ 5/heure). En réalité, aucun symptôme pris isolément, n’est à lui seul évocateur d’un TRS. Les fortes proportions observées dans notre étude se justifient par le fait que chacun de ces symptômes s’inscrit dans un faisceau d’arguments qui ont motivé la demande de l’enregistrement polygraphique. Le diagnostic de SAHOS est le plus souvent évoqué, devant un ensemble d’arguments cliniques, surtout quand il existe des facteurs de risque (sexe masculin, obésité) ou des complications [27].
CONCLUSION
Ce travail a permis de préciser les motifs des enregistrements polygraphiques à Ouagadougou. Les pneumologues étaient les demandeurs les plus représentés de PV et le motif de l’enregistrement polygraphique le plus retrouvé était le ronflement suivi de l’hypertension artérielle. Le diagnostic d’apnée du sommeil a été confirmé chez 77,10% des sujets enregistrés. Le défis de la prise en charge du SAHOS reste l’accessibilité aux moyens thérapeutiques dans notre contexte.
CONFLIT D’INTERET
Les auteurs déclarent ne pas avoir de lien d’intérêt.
REFERENCE
| 1. Teculescu D. Troubles respiratoires pendant le sommeil et accidents du travail ou de la vie courante. Santé Publique 2007/2 (Vol. 19), pages 147 à 152. |
| 2. Wachinou A. P., Houehanou C., Ade S. et al. Prevalence of sleep-disordered breathing in an African general population: The Benin Society and Sleep (BeSAS) study. Lancet Respir Med 2022 https://doi.org/10.1016/S2213-2600(21)00537-3 |
| 3. Morgenthaler TI, Kagramanov V, Hanak V, et al. Complex sleep apnea syndrome: is it a unique clinical syndrome? Sleep 2006 ;29(9) :1203-9 |
| 4. Heinzer R, Marti-Soler H, Haba-Rubio J. et al. Prevalence of sleep apnoea syndrome in the middle to old age general population. Lancet Respir Med. 2016 ;4(2) : e5-e6 |
| 5. Akor A. A., Ogedengbe J O, Chori B et al. A Survey of the Prevalence and Anthropometric Correlates of the Risk for Obstructive Sleep Apnoea in Abuja, Nigeria; West Afr J Med . 2022 Mar 30;39(3):223-227. |
| 6. Krieger J. Place de la polysomnographie dans le syndrome d’apnée obstructive du sommeil. In: Weitzenblum E, Racineux J, editors. Syndrome d'apnées obstructives du sommeil. 2 ème éd. Paris : Masson; 2004. p.83-104. |
| 7. Haute Autorité de Santé. Polysomnographie et polygraphie respiratoire – Annexes. SEAP – SEESP/ mai 2012 |
| 8. Ouédraogo G., Ouédraogo A. R., Adambounou A. S. et al. Prevalence of symptoms of sleep apnoea syndrome in Burkina Faso ; African Journal of Thoracic and Critical Care Medicine Vol. 25, No. 2. 2019 |
| 9. Association SopcotASD. Practice parameters for the use of portable recording in the assessment of obstructive sleep apnea. Sleep 1994;17:732–7. |
| 10. The Report of an American Academy of Sleep Medicine Task Force. Sleep-related breathing disorders in adults: recommendations for syndrome defi nition and measurement techniques in clinical research.. Sleep 1999 ; 22 : 667-89 |
| 11. Organisation Mondiale de la Santé – International Classification of adult underweight, overweight and obesity according to BMI – Dernière visite le 5 Mai 2014 – http://apps.who.int/bmi/index.jsp?introPage=intro_3.html. |
| 12. Ouédraogo A R, Ouédraogo G, Bemba E L P et al. Motifs de référence en consultation sommeil au Burkina Faso : À propos du syndrome d’apnées obstructif du sommeil. Médecine du Sommeil. 1 déc 2018;15(4):191‑7. |
| 13. Adambounou A S, Adjoh K S, Ouedraogo A R, et al. Etat des lieux des connaissances et attitudes des médecins de Lomé sur le syndrome d’apnées du sommeil. J Fran Viet Pneu. 2016; 21(7): 7-14. |
| 14. Boncoungou K, Ouedraogo A R, Badoum G, et al. Syndrome d’apnée du sommeil: état des lieux des connaissances et de la pratique des médecins généralistes à Ouagadougou au Burkina Faso en 2016. Rev Pneumol Trop. 2016; 26: 39-44. |
| 15. Bemba, E. L. P. Connaissance et attitude des médecins sur le syndrome d’apnée du sommeil (SAS) à Brazzaville (CONGO). Médecine du Sommeil, 2017 ; 14(1), 26–27. |
| 16. Adjoh K S, Adambounou A S, Gbadamassi A G et al. Apport de la polygraphie ventilatoire nocturne dans le diagnostic du syndrome d’apnées du sommeil. RevPneumol Trop 2018 ; 30 |
| 17. Tete B. O., Assouline P, Makulo J. R. R. et al. Performance de l’oxymétrie nocturne dans le diagnostic du syndrome d’apnées du sommeil. Etude monocentrique menée au centre Hospitalier de Longjumeau/France Performance of nocturnal oximetry in the diagnosis of sleep apnea syndrome. Single-center study from Longjumeau Hospital Center / France Ann. Afr. Med., vol. 11, n° 4, Sept. 2018 |
| 18. Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badr S et al. The occurrence of sleepdisordered breathing among middle-aged adults. N Engl J Med 1993 ; 328(17) : 1230-1235 |
| 19. Guilleminault C, Tilkian A, Dement WC. The sleep apnea syndromes. Ann Rev Med 1976;27:465—84. |
| 20. Meslier N, Vol S, Balkau B, , et al. Prevalence of symptoms of sleep apnoea syndrome. Study in a French middle-aged population. Rev Mal Respir 2007;24:305—13. |
| 21. Yaméogo NV, Samadoulougou A, Kagambèga LJ, et al. Troubles du sommeil, symptômes anxio-dépressifs et risque cardio-vasculaire chez les hypertendus noirs africains: étude transversale de 414 hypertendus suivis en ambulatoire au CHU de Ouagadougou (Burkina Faso). Pan Afr Med J,Vol 21 N°1 2015 |
| 22. Baguet JP, Pépin JL, Hammer L, et al. Conséquences cardiovasculaires du syndrome d’apnées obstructives du sommeil. Rev Med Interne 2003;24:530-7. |
| 23. Ehret G. B. Bertschi A. P. Hypertension artérielle résistante. Rev Med Suisse 2010; 6:1721-7 |
| 24. Leger D., Ement P. Somnolence et risque accidentel. Médecine et conduite automobile, la presse médicale, octobre 2015, n° 10. |
| 25. Baruzzi A, Riva R, Cirignotta F et al. Atrial natriuretic peptide and catecholamines in obstructive sleep apnea syndrome. Sleep 1991;14:83-6. |
| 26. Meslier N. Syndrome d’apnées du sommeil, diabète et insulinorésistance Doi : 10.1016/S1769-4493(07)70041-9 |
| 27. Weitzenblum E, Racineux JL. Syndrome d’apnées obstructives du sommeil de l’adulte-stratégie diagnostique. Syndrome d’apnées obstructives du sommeil. 2 ème éd. Paris : Masson; 2004. 7: 97-106. |
Figures - Tables


REFERENCE
| 1. Teculescu D. Troubles respiratoires pendant le sommeil et accidents du travail ou de la vie courante. Santé Publique 2007/2 (Vol. 19), pages 147 à 152. |
| 2. Wachinou A. P., Houehanou C., Ade S. et al. Prevalence of sleep-disordered breathing in an African general population: The Benin Society and Sleep (BeSAS) study. Lancet Respir Med 2022 https://doi.org/10.1016/S2213-2600(21)00537-3 |
| 3. Morgenthaler TI, Kagramanov V, Hanak V, et al. Complex sleep apnea syndrome: is it a unique clinical syndrome? Sleep 2006 ;29(9) :1203-9 |
| 4. Heinzer R, Marti-Soler H, Haba-Rubio J. et al. Prevalence of sleep apnoea syndrome in the middle to old age general population. Lancet Respir Med. 2016 ;4(2) : e5-e6 |
| 5. Akor A. A., Ogedengbe J O, Chori B et al. A Survey of the Prevalence and Anthropometric Correlates of the Risk for Obstructive Sleep Apnoea in Abuja, Nigeria; West Afr J Med . 2022 Mar 30;39(3):223-227. |
| 6. Krieger J. Place de la polysomnographie dans le syndrome d’apnée obstructive du sommeil. In: Weitzenblum E, Racineux J, editors. Syndrome d'apnées obstructives du sommeil. 2 ème éd. Paris : Masson; 2004. p.83-104. |
| 7. Haute Autorité de Santé. Polysomnographie et polygraphie respiratoire – Annexes. SEAP – SEESP/ mai 2012 |
| 8. Ouédraogo G., Ouédraogo A. R., Adambounou A. S. et al. Prevalence of symptoms of sleep apnoea syndrome in Burkina Faso ; African Journal of Thoracic and Critical Care Medicine Vol. 25, No. 2. 2019 |
| 9. Association SopcotASD. Practice parameters for the use of portable recording in the assessment of obstructive sleep apnea. Sleep 1994;17:732–7. |
| 10. The Report of an American Academy of Sleep Medicine Task Force. Sleep-related breathing disorders in adults: recommendations for syndrome defi nition and measurement techniques in clinical research.. Sleep 1999 ; 22 : 667-89 |
| 11. Organisation Mondiale de la Santé – International Classification of adult underweight, overweight and obesity according to BMI – Dernière visite le 5 Mai 2014 – http://apps.who.int/bmi/index.jsp?introPage=intro_3.html. |
| 12. Ouédraogo A R, Ouédraogo G, Bemba E L P et al. Motifs de référence en consultation sommeil au Burkina Faso : À propos du syndrome d’apnées obstructif du sommeil. Médecine du Sommeil. 1 déc 2018;15(4):191‑7. |
| 13. Adambounou A S, Adjoh K S, Ouedraogo A R, et al. Etat des lieux des connaissances et attitudes des médecins de Lomé sur le syndrome d’apnées du sommeil. J Fran Viet Pneu. 2016; 21(7): 7-14. |
| 14. Boncoungou K, Ouedraogo A R, Badoum G, et al. Syndrome d’apnée du sommeil: état des lieux des connaissances et de la pratique des médecins généralistes à Ouagadougou au Burkina Faso en 2016. Rev Pneumol Trop. 2016; 26: 39-44. |
| 15. Bemba, E. L. P. Connaissance et attitude des médecins sur le syndrome d’apnée du sommeil (SAS) à Brazzaville (CONGO). Médecine du Sommeil, 2017 ; 14(1), 26–27. |
| 16. Adjoh K S, Adambounou A S, Gbadamassi A G et al. Apport de la polygraphie ventilatoire nocturne dans le diagnostic du syndrome d’apnées du sommeil. RevPneumol Trop 2018 ; 30 |
| 17. Tete B. O., Assouline P, Makulo J. R. R. et al. Performance de l’oxymétrie nocturne dans le diagnostic du syndrome d’apnées du sommeil. Etude monocentrique menée au centre Hospitalier de Longjumeau/France Performance of nocturnal oximetry in the diagnosis of sleep apnea syndrome. Single-center study from Longjumeau Hospital Center / France Ann. Afr. Med., vol. 11, n° 4, Sept. 2018 |
| 18. Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badr S et al. The occurrence of sleepdisordered breathing among middle-aged adults. N Engl J Med 1993 ; 328(17) : 1230-1235 |
| 19. Guilleminault C, Tilkian A, Dement WC. The sleep apnea syndromes. Ann Rev Med 1976;27:465—84. |
| 20. Meslier N, Vol S, Balkau B, , et al. Prevalence of symptoms of sleep apnoea syndrome. Study in a French middle-aged population. Rev Mal Respir 2007;24:305—13. |
| 21. Yaméogo NV, Samadoulougou A, Kagambèga LJ, et al. Troubles du sommeil, symptômes anxio-dépressifs et risque cardio-vasculaire chez les hypertendus noirs africains: étude transversale de 414 hypertendus suivis en ambulatoire au CHU de Ouagadougou (Burkina Faso). Pan Afr Med J,Vol 21 N°1 2015 |
| 22. Baguet JP, Pépin JL, Hammer L, et al. Conséquences cardiovasculaires du syndrome d’apnées obstructives du sommeil. Rev Med Interne 2003;24:530-7. |
| 23. Ehret G. B. Bertschi A. P. Hypertension artérielle résistante. Rev Med Suisse 2010; 6:1721-7 |
| 24. Leger D., Ement P. Somnolence et risque accidentel. Médecine et conduite automobile, la presse médicale, octobre 2015, n° 10. |
| 25. Baruzzi A, Riva R, Cirignotta F et al. Atrial natriuretic peptide and catecholamines in obstructive sleep apnea syndrome. Sleep 1991;14:83-6. |
| 26. Meslier N. Syndrome d’apnées du sommeil, diabète et insulinorésistance Doi : 10.1016/S1769-4493(07)70041-9 |
| 27. Weitzenblum E, Racineux JL. Syndrome d’apnées obstructives du sommeil de l’adulte-stratégie diagnostique. Syndrome d’apnées obstructives du sommeil. 2 ème éd. Paris : Masson; 2004. 7: 97-106. |
ARTICLE INFO DOI: 10.12699/jfvpulm.14.43.2023.39
Conflict of Interest
Non
Date of manuscript receiving
25/01/2023
Date of publication after correction
25/06/2023
Article citation
Bougma G, Ouédraogo A. R, Tiendrebeogo A. J. F, Boncoungou K, Ouédraogo J, Damoue S, Minoungou J. C, Kabore M, Ouédraogo G, Badoum G, Ouédraogo M. Indications of nocturnal ventilatory polygraphs in Ouagadougou—Burkina Faso. J Func Vent Pulm 2023;43(14):39-45