
 English
English
 French
French
Causes and factors associated with the death of patients in the pulmonology department in Abidjan, Ivory Coast
Causes et facteurs associés au décès des patients dans le service de pneumologie à Abidjan, Cote d’Ivoire
Samaké K, Bakayoko I, Koné Z, Daix ATJ, Kilanko GE, Aholia CV, Bakayoko AS, Domoua KMS
Service de Pneumo-phtisiologie, Centre Hospitalier Universitaire de Treichville, Abidjan
Corresponding author: Samaké Kadiatou, Service de Pneumo-phtisiologie, Centre Hospitalier Universitaire de Treichville, BP V03 Abidjan, Côte d'Ivoire.
E-mail: samakekekadiatou22@yahoo.fr
ABSTRACT
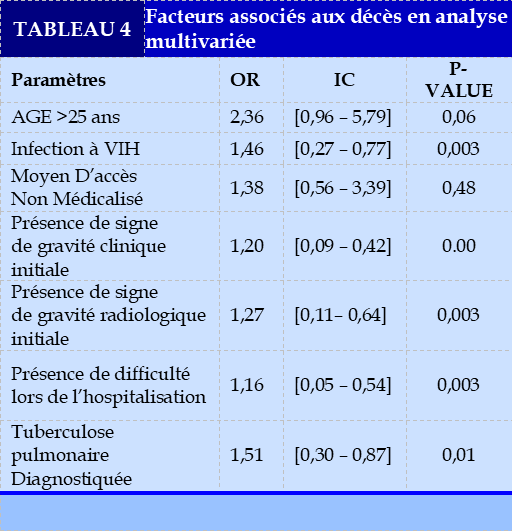
Introduction. Respiratory diseases constitute a major cause of morbidity and mortality worldwide. The objective of our study was to identify the causes and factors associated with the death of patients in the pulmonology department of the Treichville University Hospital. Materials and method. This was a retrospective cross-sectional study analyzing of patients who died while hospitalized in the pneumology department of Treichville University Hospital between April 2019 and April 2020. Results. The study covered 514 files included, including 177 deaths, representing an overall mortality of 34.4%. There were 109 men and 68 women with an average age of 45.20 years. The main antecedents were HIV infection (42.18%) and tuberculosis (38.1%). The main causes of death were pulmonary tuberculosis (49.69%), pneumocystosis (20.75%) and bacterial pneumonia (18.87%). Severe anemia (53.68%) and severe renal failure (19.85%) were the biological abnormalities associated with pulmonary pathologies. In univariate analysis, the factors associated with deaths were age less than 25 years, HIV seropositivity, non-medical access to the service, self-medication, the presence of signs of initial clinical and radiological severity, a diagnosis of tuberculosis and neoplastic pathology, also the existence of difficulties during hospitalization. Multivariate analysis revealed HIV infection (OR: 1.46, CI [0.27 – 0.77], P = 0.003), diagnosed pulmonary tuberculosis (OR: 1.51, CI [0.30]. – 0.87], P = 0.01), the presence of signs of clinical severity (OR: 1.20, CI [0.09 – 0.42], P = 0.00) and initial radiological (OR: 1.27, CI [0.11 – 0.64], P = 0.003) and the presence of difficulties during hospitalization (OR: 1.16, CI [0.05 – 0.54], P = 0.003 ). Conclusion. Mortality remains high in pulmonology hospitalizations. Currently, tuberculosis and HIV infection are the main causes of death. Efforts to combat these two conditions must be strengthened by taking into account these factors associated with deaths.
KEYWORDS: Death; Pulmonology; Factors; Causes; Diagnosis.
RÉSUMÉ
Introduction. Les maladies respiratoires constituent une cause majeure de morbi-mortalité dans le monde. L’objectif de notre étude était d’analyser les causes et les facteurs associés aux décès des patients dans le service de pneumologie du CHU de Treichville. Matériels et méthodes. Il s’agissait d’une étude transversale rétrospective cas-témoins comparant les patients décédés aux patients non décédés en hospitalisation dans le service de pneumologie du CHU de Treichville entre avril 2019 à avril 2020. Résultats. L’étude a porté sur 514 dossier inclus dont 177décés, soit une mortalité globale de 34,4%. Il s’agissait de 109 hommes et 68 femmes d’âge moyen de 45,20 ans. Les principaux antécédents étaient l’infection à VIH (42,18%) et la tuberculose (38,1%). Les principales causes du décès étaient la tuberculose pulmonaire (49,69%), la pneumocystose (20,75%) et la pneumopathie bactérienne (18,87%). L’anémie sévère (53,68%) et l’insuffisance rénale sévère (19,85%) étaient les anomalies biologiques associées aux pathologies pulmonaires. En analyse univariée, les facteurs associés aux décès étaient l’âge inférieur à 25 ans, la séropositivité au VIH, l’accès non médicalisé au service, l’automédication, la présence de signes de gravité clinique et radiologique initiale, un diagnostic de tuberculose et de pathologie néoplasique, aussi l’existence de difficultés lors de l’hospitalisation. L’analyse multivariée a révélé l’infection à VIH (OR : 1,46, IC [0,27 – 0,77], P= 0,003), la tuberculose pulmonaire diagnostiquée (OR : 1,51, IC [0,30 – 0,87], P= 0,01), la présence de signe de gravité clinique (OR : 1,20, IC [0,09 – 0,42], P = 0,00) et radiologique initiale (OR : 1,27, IC [0,11 – 0,64] ,P= 0,003) et la présence de difficultés lors de l’hospitalisation (OR : 1,16, IC [0,05– 0,54] ,P = 0,003). Conclusion. La mortalité reste élevée en hospitalisation de pneumologie. A l’heure actuelle, la tuberculose et l’infection à VIH constituent les principales causes de décès. Les efforts de lutte contre ces deux affections doivent être renforcés en prenant en compte ces facteurs associés aux décès.
MOTS CLÉS: Décès; Pneumologie; Facteurs; Causes; Diagnostic.
INTRODUCTION
Les affections touchant le poumon sont d’origine diverses et peuvent être aigues ou chroniques. Les plus impliqués sont celles d’origines infectieuse et tumorale [1]. Elles constituent une cause majeure de morbi-mortalité avec 56,9 millions de décès dans le monde [2]. Cette mortalité varie d’une région à une autre. En Europe, on compte 1 million de décès dû aux pathologies respiratoires avec une prédominance des maladies liées au tabagisme à savoir les cancers pulmonaires et la BPCO [3]. Par contre en Afrique, les infections respiratoires basses sont la principale cause de décès enregistrée sur le continent en 2016, suivie de la tuberculose qui occupait la 6ème place [2]. Dans cette région, les pathologies respiratoires infectieuses dont la tuberculose demeure un problème de santé publique [4]. La mortalité liée aux affections respiratoires dans cette contrée varie de 9,2 à 29,95% avec des facteurs associés tels que le tabagisme et l’infection à VIH [5,6,7].
En effet, Une étude réalisée au Mali en 2016 a objectivé un taux élevé de décès en hospitalisation pneumologique de 29,95% et la tuberculose était le diagnostic le plus retrouvé [4]. Les résultats des travaux menés au Nigeria et Côte d’Ivoire en 2013, en milieu hospitalier pneumologique, avaient noté un taux de décès respectivement de 9,2% et 17,7% avec des facteurs associés tels que le tabagisme et l’infection à VIH [5,7].
Si dans les pays à revenu élevé, il existe des systèmes pour collecter les informations sur la mortalité, ce n’est pas le cas dans de nombreux pays africains où les données sur la mortalité sont insuffisantes ou incomplètes [2,8]. Nous nous sommes proposés de faire une revue des dossiers des malades décédés au cours de leur hospitalisation avec pour objectif d’analyser les causes et les facteurs associés aux décès des patients dans le service de pneumologie du CHU de Treichville.
METHODES
Il s’agissait d’une étude transversale rétrospective cas témoins analysant les dossiers médicaux des patients décédés en hospitalisation dans le service de pneumophtisiologie du CHU de Treichville à Abidjan sur une période de 12 mois allant d’avril 2019 à avril 2020. Avaient été inclus dans notre série, tous patients des deux sexes, âgés d’au moins 18 ans hospitalisés dans le service pendant la période d’étude suscité et dont l’issue de fin d’hospitalisation était consignée dans le dossier médical. Les patients ont été classés en deux groupes. D’une part, des personnes décédées en hospitalisation (cas) et d’autre part, des patients hospitalisés non décédées en cours d’hospitalisation (les témoins dans le centre. Ont été exclus de l’étude ceux dont les dossiers n’ont pas été retrouvés ou inexploitables et ceux décédés dès l’admission en hospitalisation (au cours des trente premières minutes).
Le recueil des données s’est faite grâce à une fiche d’enquête standardisée et anonyme. Les paramètres étudiés étaient les données sociodémographiques (âge, sexe), les antécédents médicaux (statut VIH, tuberculose, tabagisme), l’itinéraire thérapeutique (structures de soins visitées, référence médicalisée ou non), données cliniques, les données évolutives (statut décédé ou non, durée de l’hospitalisation) et les difficultés lors de l’hospitalisation (liés au système de soins, au personnel médical ou au patient et/ou à sa famille). La saisie et l’analyse des données étaient faites à l’aide des logiciels CS Pro version 6.2, Stata version 13, Microsoft Word et Excel 2016. Sur le plan analytique, Les variables qualitatives ont été présentées en termes d’effectifs (n) et de pourcentages (%).
Quant aux variables quantitatives, elles ont été exprimées en termes de médianes (intervalles interquatiles) ou de moyennes (écart-types). Sur le plan analytique, le test de chi deux a été utilisé pour la comparaison des proportions et de Fisher exact pour les effectifs inférieurs à 5. Une analyse par régression logistique univariée des variables incluant toutes les variables à l’inclusion et une analyse par régression logistique multivariée des variables associées au risque de décès ont été réalisées.
Le seuil de significativité pour la sélection des variables a été fixé à 20% (p<0,2) au niveau de l’analyse univariée et de 5% (p<0,05%) pour le modèle multivarié. La valeur de p<0,05 (5%) a été considérée comme significative. L’anonymat et la confidentialité des données ont été respectés d’abord à l’aide d’une fiche d’enquête anonyme et à la restriction de l’accès à notre base de données grâce à un code d’accès.
RESULTATS
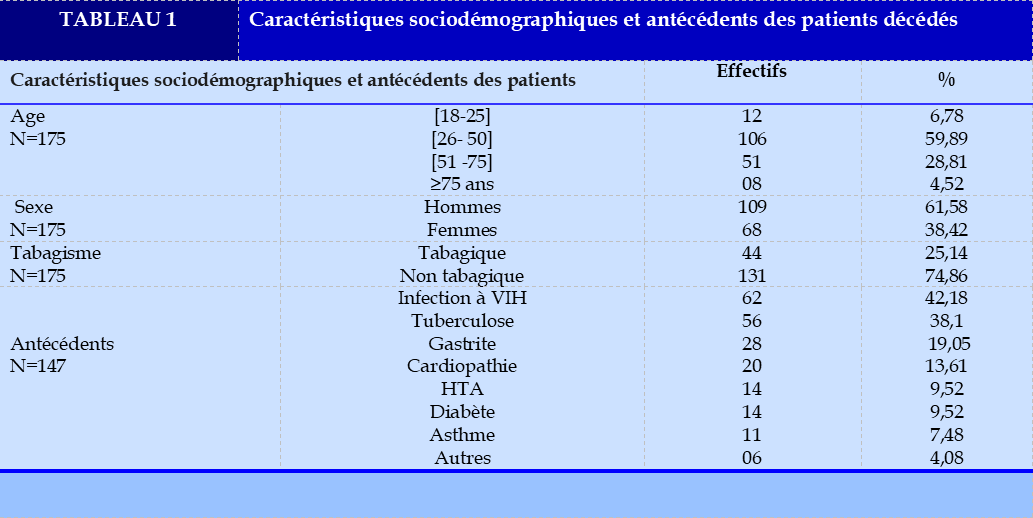
Sur la période d’étude concernée, 678 patients ont été hospitalisés dans le service de pneumologie du CHU de Treichville. Nous avons retenu 514 dossiers de patients dont 177 dossiers de patients décédés, soit un taux de mortalité de 34,4%. La moyenne d’âge des patients décédés était de 45,20 ans (écart-type de 15,24 ; minimum 16 ans ; maximum 87 ans) ; avec une médiane de 43.5 ans. La tranche d’âge de 26 à 50 ans était la plus représentée avec 59,86%. La majorité des patients étaient des hommes (61,5%) avec un sex-ratio de 1,60. Les principaux antécédents médicaux étaient l’infection à VIH (42,18%), la tuberculose (38,1%) et le tabagisme actif (24%). Les caractéristiques sociodémographiques et les antécédents des patients sont présentés dans le Tableau 1.
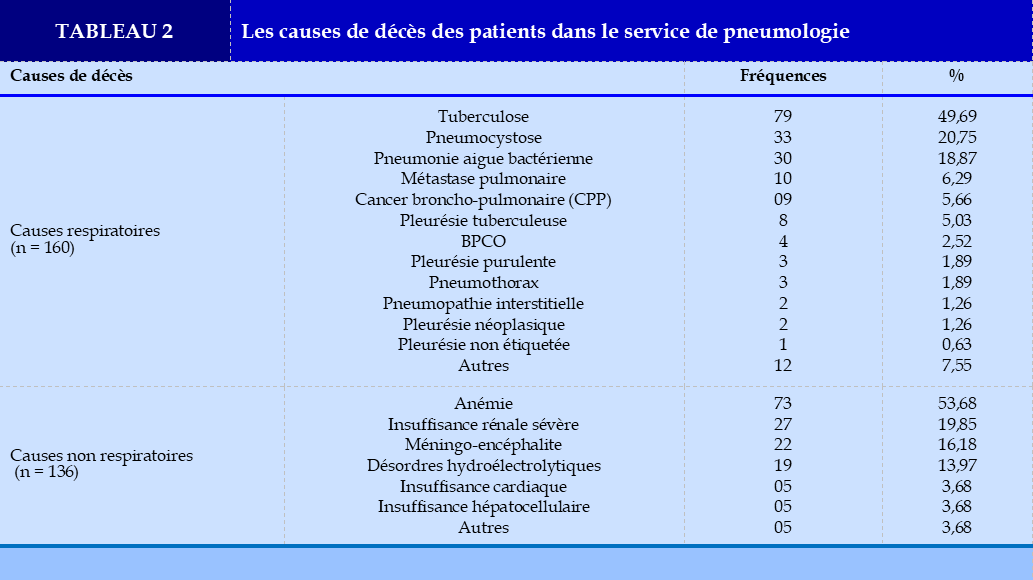
La majorité des patients décédés Parmi les patients décédés, 70/177soit 39,55 % avaient fréquenté au moins deux structures de soins (39,55%) et 64/92 soit (69,56%) avait bénéficié d’un transport médicalisé pour l’admission au service. Les signes évoluaient depuis plus de 14 jours avant l’admission chez 119/174 soit 68,39% des patients décédés avec une différence statistiquement non significative. (P-value : 0,11 OR : 0,73 et IC [0,49-1,07]). Les causes des décès représentées principalement par la tuberculose pulmonaire (49,69%) sont répertoriées dans le Tableau 2. L’évaluation à la 72ième heure d’hospitalisation était marquée par la survenue de décès dans 42,37% des cas.
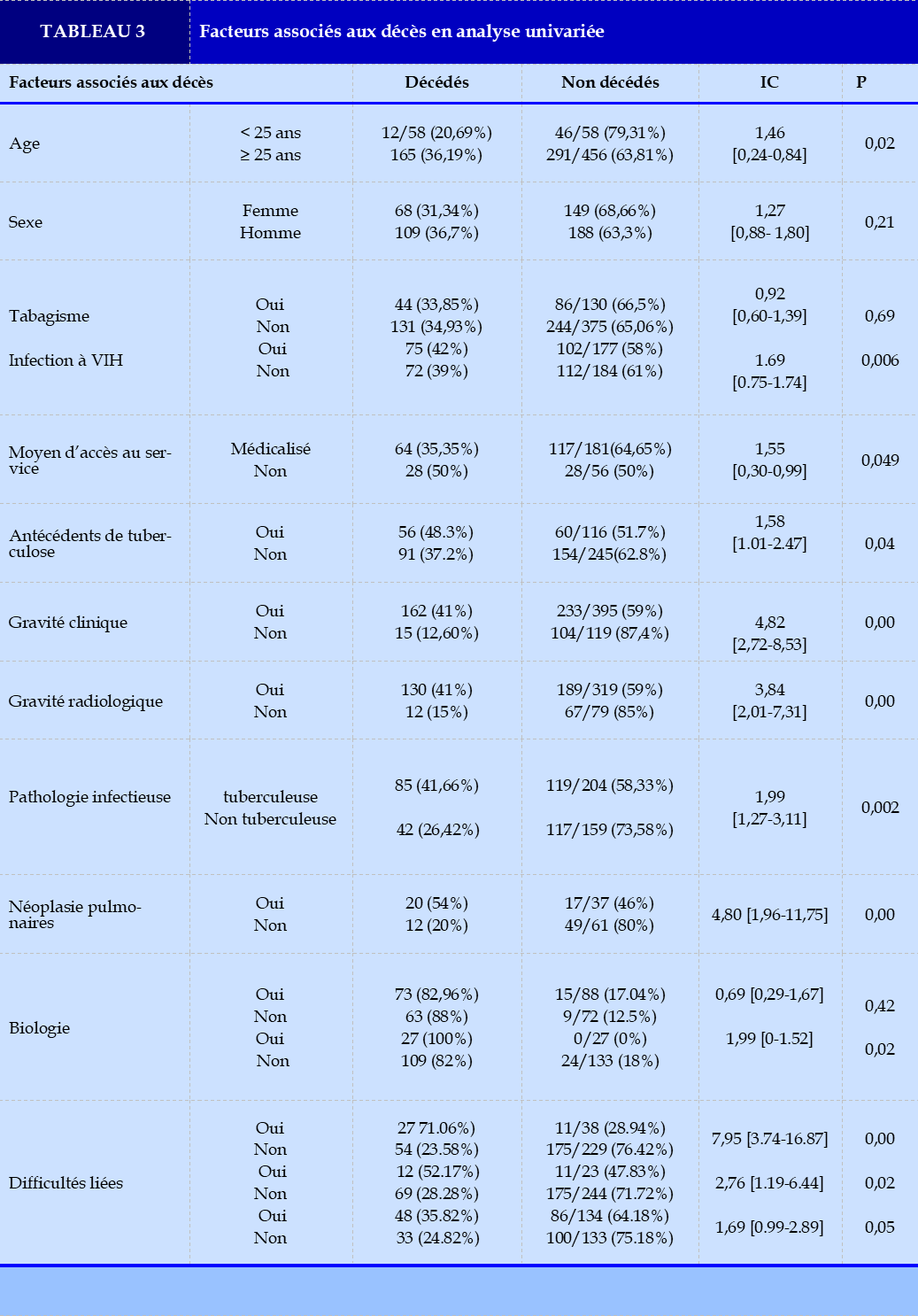
En cours d’hospitalisation, les difficultés rencontrées (49,15%) étaient fréquemment en rapport avec le patient et/ou sa famille (27,12%). Il s’agissait de difficultés financières dans 25,42% des cas. Les difficultés en rapport avec le système de soins (15,25%) étaient liées à une indisponibilité plus fréquente de produits sanguins (13,56%). En analyse univariée, l’âge inférieur à 25 ans, l’infection à VIH, l’accès non médicalisé au service, la présence de signes de gravité clinique et radiologique initiale, un diagnostic de tuberculose et de pathologie néoplasique et l’existence de difficultés lors de l’hospitalisation étaient significativement associés aux décès comme indiqué dans le Tableau 3.
En analyse multivariée, les facteurs associés au décès étaient l’infection à VIH (p=0,003), la tuberculose pulmonaire (p=0,01), la présence de signes de gravité clinique (p=0,00) et radiologique (p=0,003) et la présence de difficultés lors de l’hospitalisation (p=0,003) comme cela se voit dans le Tableau 4.
DISCUSSION
Dans notre étude, la mortalité par rapport à l’ensemble des hospitalisations a été de 34,43%. Ce chiffre est nettement en dessous des 98,1% trouvés par thomas Dell’Accio à Grenoble [9] et au-dessus des 29,95% de Sissoko et al. Au Mali [6], des 5,7% de M. et al au Nigeria [5], et des 4,7%de Karwat et al en Pologne [10]. Ces décès peuvent s’expliquer par un long itinéraire entrainant un retard de consultation tel que constaté dans notre étude où environ 40% des patients avaient visité au moins deux structures sanitaires avant leur admission dans le service.
L’âge moyen des patients décédés était de 45,20 ans avec une médiane de 43,50 ans et la tranche d’âge de 26 à 50 ans était la plus touchée. Ce résultat est comparable avec celui de Desalu et al au Nigéria où la tranche d’âge majoritaire était comprise entre 25 et 44 ans [11]. Par contre, dans l’étude de sissoko au Mali [6] et de Yassine et al au Maroc [12], la mortalité était plus forte parmi les patients âgés surtout dans la tranche d’âge de 60-95 ans [6,12] .
La prédominance masculine notée dans notre étude (61,5%) concorde avec ceux rapportés par de travaux antérieurs [7,13]. La survenue du décès était indépendante du sexe. Ces sujets majoritairement des adultes jeunes et de sexe masculin seraient plus actifs et donc plus souvent exposés à certains facteurs environnementaux comme les aérocontaminants.
Les âges supérieurs à 25 ans étaient associés à un risque plus élevé de décès dans notre série. (p=0,02 ; OR : 0,46 ; IC à 95% : [0,24-0,84]). Les âges élevés sont classiquement associés à d’autres comorbidités lesquelles grèvent le pronostic de ces patients. L’infection à VIH (42,18%) et la tuberculose pulmonaire (38,10%) étaient les principaux antécédents et significativement associés au risque de décès (p=0,006 ; OR : 1,69 ; IC à 95% : [1,16-2,47]) et (p=0,04 ; OR : 1,58 ; IC à 95% : [1,01-2,47]).
La majorité des études Africaines retrouvait ce lourd fardeau de la pandémie à VIH à des proportions variables. Les séries hospitalières ivoiriennes et nigérianes rapportaient respectivement 26% et 39,7% [5,7]. Des taux plus élevés de plus 60% d’infection au VIH ont été rapporté par Kishamawe en Tanzanie [13]. Par contre, une autre ivoirienne avait trouvé une prédominance des cancers [5]. Un autre facteur de risque retrouvé chez nos patients décédés était le tabagisme (24%) qui a largement été démontré comme un facteur d’initiation et d’aggravation des affections respiratoires courantes [14]. Cependant dans notre série, le tabagisme n’était pas associé au décès.
La durée d’évolution des signes cliniques de plus de 14 jours (68,39%), n’était pas associée au décès. Ce constat est également retrouvé dans une autre série ivoirienne de Diaw et al [5] et dans les études d’Efalou au Togo [15] et de Hopstaken [16] en Hollande où la durée d’évolution des symptômes avant l’admission n’influençait pas le devenir des patients. La représentation sociale de la maladie dans notre contexte africain et les croyances des patients font que ceux-ci ne se décident à consulter qu’après plusieurs tentatives infructueuses d’autres alternatives thérapeutiques notamment traditionnelles (guérisseurs et devins) [17]. Environ 40% des patients de l’étude avaient visité au moins deux structures sanitaires avant leur admission au service de pneumologie (p=0,06 ; OR : 0,70 ; IC à 95% : [0,48-1,02]) et l’accès au service non médicalisé pour plus d’un tiers des patients (30,43%), était associé à la survenue de décès (p= 0,049 ; OR : 0,55 ; IC à95%: [0,30-0,99]).
Le bénéfice d’un transport médicalisé a été démontré dans l’étude de Godefay et al en 2016 en Ethiopie, où le transport médicalisé des parturientes vers des services obstétricaux d’urgence était corrélé à une réduction substantielle de la mortalité relative des femmes enceintes [18]. Peu importe le mode d’accès dans le service, le long itinéraire thérapeutique, contribue à l’aggravation de l’état de santé qui devient parfois critique. Ce qui se voit dans notre étude à travers la gravité clinique et radiologique observée à l’admission chez les patients. La présence de signes de gravité cliniques (91,53%) et radiologiques (73,45%) était significativement associée aux décès
des patients avec respectivement (p=0,00 ; OR : 4,82 ; IC à 95% : [2,72-8,53]) et (p=0,00 ; OR : 3,84 ; IC à 95% : [2,01-7,31]). Les signes de gravité clinique initiale étaient principalement la détresse respiratoire (65,43%) et l’anémie clinique (21,60 %) et les signes radiologiques étaient essentiellement des lésions bilatérales (73,45%). Cette gravité clinique et/ou radiologique initiale est décrite dans l’étude d’Horo et al où la détresse respiratoire était observée dans 30,5% [19]et dans celle d’Efalou et al [15] où la détresse respiratoire, l’anémie clinique et la gravité radiologique étaient les facteurs associés aux décès. L’étendue des lésions radiologiques aggrave la détresse respiratoire du fait d’une perturbation importante de l’hématose à l’origine du décès plus rapidement. Ces patients en situation de détresse respiratoire devraient bénéficier d’une assistance respiratoire adaptée donc dans une unité de soins intensifs. L’admission dans une unité de réanimation reste problématique dès lors que les patients sont suspects de tuberculose, en raison du risque de contamination des autres patients et du matériel de réanimation. L’évaluation du tableau clinique après la 72e heure d’hospitalisation, retrouvait une amélioration seulement chez 2,26% de patients et une forte proportion de décès de 42,37%. Le diagnostic à l’origine du décès était principalement la pathologie infectieuse (79,37%) faite de la tuberculose pulmonaire (49,69%) suivie de la suspicion de pneumocystose (20,75%) et la pneumopathie bactérienne (18,87%). Cette prédominance de la tuberculose et de la pneumocystose pourrait s’expliquer par la prévalence élevée de l’infection à VIH et le fait que la Côte d’Ivoire est en zone d’endémie tuberculeuse [20]. Nos résultats sont similaires à ceux d’Umoh et al au Nigéria [7] et de Toure et al à Dakar [21] qui trouvaient la tuberculose comme principale cause de décès des patients hospitalisés et un peu différent de celui de Sissoko et al au Mali qui retrouvait en dehors de la tuberculose en tête, les pneumonies comme la 2éme cause de décès [6]. Par contre, Ouédraogo et al, au Burkina Faso, retrouvaient la pneumopathie bactérienne (44,9%) en tête, suivie de la tuberculose (33,8%) comme principales causes de décès [22]. En France, Dell’Accio [9] retrouvait le cancer broncho-pulmonaire comme principale cause de décès (66,66%), conséquence du tabagisme important de ces 30 dernières années. Au Téhéran, Pishgar et al en 2020 retrouvaient l’insuffisance respiratoire par BPCO (44,2%) suivie de la pneumopathie aigue (15,9%) et le cancer du poumon (10,2%). Selon cette étude, la pollution environnementale et le tabagisme expliquaient ce résultat [22].
Les pathologies infectieuses prédominantes avec en tête la tuberculose dans notre travail étaient associées à l’anémie sévère (53,68%), ce qui est conforme à l’étude réalisée au Togo en 2017 où l’anémie sévère était de façon significative associée au décès [15]. Parmi les facteurs extra respiratoires, seule l’insuffisance rénale sévère était significativement associée au décès des patients. Cette insuffisance rénale sévère aggrave l’anémie, laquelle aggrave à son tour la défaillance respiratoire. Nos résultats sont différents de ceux obtenu par Efalou et al [15] où seule l’insuffisance cardiaque était significativement représentée chez les patients décédés.
Les difficultés rencontrées en cours d’hospitalisation étaient significatives associées au décès des patients. Les problèmes en rapport avec le système de soins et le patient notamment l’indisponibilité de produits sanguins, les difficultés financières à honorer les bilans et ordonnances nécessaire à la prise en charge ont été retrouvé par Efalou [15] au Togo.
Limites de l’étude
Au cours de notre étude, nous avons rencontré quelques contraintes notamment une collecte difficile des données liée à un mauvais archivage, parfois des dossiers incomplets et au manque d’archiviste de formation dans notre service.
CONCLUSION
La mortalité reste élevée en hospitalisation de pneumologie. Les patients continuent de payer le lourd tribut de l’infection à VIH et de la tuberculose. Les efforts de lutte contre ces deux affections doivent être renforcés en prenant en compte dans les stratégies de lutte ces facteurs associés aux décès des patients
CONFLITS D’INTERET
Aucun.
REFERENCES
| 1. Agence régionale de la santé corse. Analyse de la morbi-mortalité en région corse.Version juin 2012 : 23-25P. |
| 2. .World Health Organization WHO. Geneva : Les 10 principales causes de mortalité. [Internet]. [Consulté le 25 oct. 2020]. Disponible sur : https://www.who.int/fr/news-room/the-top-10-causes-of-death |
| 3. Gibson GJ, Loddenkemper R, Lundbäck B, Sibille Y. Respiratory health and disease in Europe: the new European Lung White Book. European Respiratory Journal 2013 ; 42(3) :559-63. |
| 4. Organisation Mondiale de la Santé (OMS). Plan mondial halte à la tuberculose 2011-2015 : Transformer la lutte vers l’élimination de la tuberculose, Edition 2011, 2p. |
| 5. Diaw A, Horo K, Boko A, Toloba Y. et Diallo S. Profil des décès en milieu pneumologique. Rev mal respir 2013; 30 : 118. |
| 6. Sissoko BF, Baya B, Soumaré D, Ouattara K, Kanouté T, M’Baye O et al. Caractéristiques épidemio- clinique et diagnostique des patients décédés au service de pneumo-phtisiologie du centre hospitalier universitaire du point g. Revue Malienne d’Infectiologie et de Microbiologie 2016 ; 7 : 39-46 |
| 7. Umoh VA, Otu A, Okpa H and Effa E. The Pattern of Respiratory Disease Morbidity and Mortality in a Tertiary Hospital in Southern-Eastern Nigeria. Annals of Thoracic Medicine 2006 ; 1 (2): 76–80. |
| 8. Ratovoson R, Laurent R, Meslé F. P15.1.6 Mortalité et santé en Afrique subsaharienne. : p22. [Consulté le 25 oct. 2020] Disponible sur : www.ined.fr |
| 9. Dell’Accio T. La Revue de Morbidité et de Mortalité dans un service de Pneumologie et oncologie thoracique au Centre hospitalier de Chambéry 2006-2010. Grenoble (France) ; 2012. 65p |
| 10. Hopstaken RM, Coenen S, Butler CC, Nelemans P, Muris JW, Rinkens PE et al. Prognostic factors and clinical outcome in acute lower respiratory tract infections: a prospective study in general practice. Fam Pract 2006 ; 23(5):512-9. |
| 11. Desalu OO, Oluwafemi JA, Ojo O. Respiratory diseases morbidity and mortality among adults attending a tertiary hospital in Nigeria. J Bras Pneumol 2009; 35(8):745-52 |
| 12. Yassine N, Bartan M, Bouayad Z, Narcis A, Bahloui A, El Meziane A. Causes De Décès dans un service des maladies respiratoires, Hôpital Ibn Rochd, Casablanca, Maroc. Rev Mal Resp 2000 ; suppl, 1.15 |
| 13. Kishamawe C, Rumisha SF, Mremi IR, Bwana VM, Chiduo MG, Massawe IS. Trends, patterns and causes of respiratory disease mortality among inpatients in Tanzania, 2006-2015. Trop Med Int Health TM IH 2019; 24(1):91‑100 |
| 14. Taghizadeh N, Vonk JM, HM Boezen. Lifetime smoking history and cause-specific mortality in a cohort study with 43 years of follow-up. PLOS ONE 2016;DOI:10.1371/journal.pone 0153310:18p |
| 15. Efalou P, Adjoh KS, Adambounou AS, Wateba IM, Aziagbe KA, Boukari M et al. Facteurs associés au décès dans les affections respiratoires non tuberculeuses. Rev Mal Respir 2017; 28: 3-9 . |
| 16. Hopstaken RM, Coenen S, Butler CC, Nelemans P, Muris JW, Rinkens PE et al. Prognostic factors and clinical outcome in acute lower respiratory tract infections: a prospective study in general practice. Fam Pract 2006 ; 23(5) : 512-9. |
| 17. Bonnet D. Anthropologie et santé publique : une approche du paludisme au Burkina Faso. Societé, développement et santé. Ellipses. Paris, 1990 ;16 :243-253. |
| 18. Godefay H, Kinsman J, Admasu K, Byass P. Can innovative ambulance transport avert pregnancy–related deaths? One–year operational assessment in Ethiopia. J Glob Health 2016: 6 (1). |
| 19. Horo K, Kone A, Koffi MO, Ahui JMB, Brou-Godé CV, Kouassi BA et al. Diagnostic comparé des pneumopathies bactériennes et de la tuberculose pulmonaire chez les patients VIH positifs. Rev Mal Respir 2016; 33:47-55. |
| 20. WHO. World Health Organization. Geneva 2019. Impact mondial de la tuberculose. Disponible sur https://www.who.int/fr/news-room/fact-sheets/detail/tuberculosis |
| 21. Touré NO, Dia Kane Y, Diatta A, Thiam K, Cissé MF, Hane AA. Mortalité dans un service de pneumologie de Dakar. Rev Mal Respir 2012; 10.390 |
| 22. Ouédraogo M et Coll. Morbi-mortalité dans le service de pneumologie du CHU Yalgado Ouédraogo de Ouagadougou. Rév Mal. Respir 2009 ; 26 :88 |
| 23. Pishgar E, Fanni Z, Tavakkolinia J, Mohammadi A, Kiani B, Bergquist R. Mortality rates due to respiratory tract diseases in Tehran, Iran during 2008-2018: a spatiotemporal, cross-sectional study. BMC Public Health 2020; 20(1):1414 |
TABLE
REFERENCES
| 1. Agence régionale de la santé corse. Analyse de la morbi-mortalité en région corse.Version juin 2012 : 23-25P. |
| 2. .World Health Organization WHO. Geneva : Les 10 principales causes de mortalité. [Internet]. [Consulté le 25 oct. 2020]. Disponible sur : https://www.who.int/fr/news-room/the-top-10-causes-of-death |
| 3. Gibson GJ, Loddenkemper R, Lundbäck B, Sibille Y. Respiratory health and disease in Europe: the new European Lung White Book. European Respiratory Journal 2013 ; 42(3) :559-63. |
| 4. Organisation Mondiale de la Santé (OMS). Plan mondial halte à la tuberculose 2011-2015 : Transformer la lutte vers l’élimination de la tuberculose, Edition 2011, 2p. |
| 5. Diaw A, Horo K, Boko A, Toloba Y. et Diallo S. Profil des décès en milieu pneumologique. Rev mal respir 2013; 30 : 118. |
| 6. Sissoko BF, Baya B, Soumaré D, Ouattara K, Kanouté T, M’Baye O et al. Caractéristiques épidemio- clinique et diagnostique des patients décédés au service de pneumo-phtisiologie du centre hospitalier universitaire du point g. Revue Malienne d’Infectiologie et de Microbiologie 2016 ; 7 : 39-46 |
| 7. Umoh VA, Otu A, Okpa H and Effa E. The Pattern of Respiratory Disease Morbidity and Mortality in a Tertiary Hospital in Southern-Eastern Nigeria. Annals of Thoracic Medicine 2006 ; 1 (2): 76–80. |
| 8. Ratovoson R, Laurent R, Meslé F. P15.1.6 Mortalité et santé en Afrique subsaharienne. : p22. [Consulté le 25 oct. 2020] Disponible sur : www.ined.fr |
| 9. Dell’Accio T. La Revue de Morbidité et de Mortalité dans un service de Pneumologie et oncologie thoracique au Centre hospitalier de Chambéry 2006-2010. Grenoble (France) ; 2012. 65p |
| 10. Hopstaken RM, Coenen S, Butler CC, Nelemans P, Muris JW, Rinkens PE et al. Prognostic factors and clinical outcome in acute lower respiratory tract infections: a prospective study in general practice. Fam Pract 2006 ; 23(5):512-9. |
| 11. Desalu OO, Oluwafemi JA, Ojo O. Respiratory diseases morbidity and mortality among adults attending a tertiary hospital in Nigeria. J Bras Pneumol 2009; 35(8):745-52 |
| 12. Yassine N, Bartan M, Bouayad Z, Narcis A, Bahloui A, El Meziane A. Causes De Décès dans un service des maladies respiratoires, Hôpital Ibn Rochd, Casablanca, Maroc. Rev Mal Resp 2000 ; suppl, 1.15 |
| 13. Kishamawe C, Rumisha SF, Mremi IR, Bwana VM, Chiduo MG, Massawe IS. Trends, patterns and causes of respiratory disease mortality among inpatients in Tanzania, 2006-2015. Trop Med Int Health TM IH 2019; 24(1):91‑100 |
| 14. Taghizadeh N, Vonk JM, HM Boezen. Lifetime smoking history and cause-specific mortality in a cohort study with 43 years of follow-up. PLOS ONE 2016;DOI:10.1371/journal.pone 0153310:18p |
| 15. Efalou P, Adjoh KS, Adambounou AS, Wateba IM, Aziagbe KA, Boukari M et al. Facteurs associés au décès dans les affections respiratoires non tuberculeuses. Rev Mal Respir 2017; 28: 3-9 . |
| 16. Hopstaken RM, Coenen S, Butler CC, Nelemans P, Muris JW, Rinkens PE et al. Prognostic factors and clinical outcome in acute lower respiratory tract infections: a prospective study in general practice. Fam Pract 2006 ; 23(5) : 512-9. |
| 17. Bonnet D. Anthropologie et santé publique : une approche du paludisme au Burkina Faso. Societé, développement et santé. Ellipses. Paris, 1990 ;16 :243-253. |
| 18. Godefay H, Kinsman J, Admasu K, Byass P. Can innovative ambulance transport avert pregnancy–related deaths? One–year operational assessment in Ethiopia. J Glob Health 2016: 6 (1). |
| 19. Horo K, Kone A, Koffi MO, Ahui JMB, Brou-Godé CV, Kouassi BA et al. Diagnostic comparé des pneumopathies bactériennes et de la tuberculose pulmonaire chez les patients VIH positifs. Rev Mal Respir 2016; 33:47-55. |
| 20. WHO. World Health Organization. Geneva 2019. Impact mondial de la tuberculose. Disponible sur https://www.who.int/fr/news-room/fact-sheets/detail/tuberculosis |
| 21. Touré NO, Dia Kane Y, Diatta A, Thiam K, Cissé MF, Hane AA. Mortalité dans un service de pneumologie de Dakar. Rev Mal Respir 2012; 10.390 |
| 22. Ouédraogo M et Coll. Morbi-mortalité dans le service de pneumologie du CHU Yalgado Ouédraogo de Ouagadougou. Rév Mal. Respir 2009 ; 26 :88 |
| 23. Pishgar E, Fanni Z, Tavakkolinia J, Mohammadi A, Kiani B, Bergquist R. Mortality rates due to respiratory tract diseases in Tehran, Iran during 2008-2018: a spatiotemporal, cross-sectional study. BMC Public Health 2020; 20(1):1414 |
ARTICLE INFO DOI: 10.12699/jfvpulm.15.46.2024.19
Conflict of Interest
Non
Date of manuscript receiving
17/03/2024
Date of publication after correction
26/06/2024
Article citation
Samaké K, Bakayoko I, Koné Z, Daix ATJ, Kilanko GE, Aholia CV, Bakayoko AS, Domoua KMS. Causes and factors associated with the death of patients in the pulmonology department in Abidjan, Ivory Coast. J Func Vent Pulm 2024;46(15):19-25