
 English
English
 French
French
Evolution of the bacterial ecosystem in nontuberculous purulent pleurisy in Bouake (Côte d'Ivoire) between 2014 and 2023
Evolution de l’écosystème bactérien dans les pleurésies purulentes non tuberculeuses à Bouaké (Côte d’Ivoire) entre 2014 et 2023
Anon J.C1, Yeo L1, Dje-Bi H1, Monemo P2, Toh-Bi Y1, Dembélé R1, Kadiane N.J3, Achi H.V1
1: Université Alassane Ouattara / Service de pneumologie, CHU de Bouake
2: Université Alassane Ouattara / Service de bactériologie-virologie, CHU de Bouake
3: Université Alassane Ouattara / Service des maladies infectieuses et tropicales, CHU de Bouake
Corresponding author:
ANON Jean-Claude; 01 BP 20 Bouaké 01—Côte d’Ivoire.
E-mail: anon.claude@gmail.com
ABSTRACT
Introduction. The aim was to evaluate the evolution of the bacteriological profile in purulent pleurisy in Bouake.
Method. we conducted a retrospective comparative study between two cohorts of 217 medical records of patients aged at least 15 years, hospitalized for purulent pleurisy in the pulmonology department of Bouake University Hospital, in 2014 and 2023, i.e., 104 cases in 2014 and 113 cases in 2023.
Results. Bacteriological profile of nontuberculous purulent pleurisy changed between 2014 and 2023. We observed a significant regression in the frequency of Streptococcus pneumoniae (30.7% vs. 4.6%). In contrast, Streptococcus sp (30.7%) and Staphylococcus aureus (23.3%) were the most common germs in 2023. In addition, an increase in the frequency of multidrug-resistant bacteria was detected (38.5% vs. 51.2%). The main highly resistant bacteria were quinolone-resistant extended-spectrum beta-lactamase-producing Enterobacteriaceae (EBLSE-QR) in 31.8% cases and penicillinase-producing bacteria (PASE) in 36.4% of cases.
Conclusion. Emergence of highly resistant bacteria could be an obstacle to correct management of bacterial pleurisy in Bouake.
KEYWORDS: Purulent pleurisy; Bacteria; Antibiotics; Resistance; Bouake; Côte d'Ivoire.
RÉSUMÉ
Introduction. il s’agissait d’évaluer l’évolution du profil bactériologique dans les pleurésies purulentes à Bouaké.
Matériel et méthode. nous avons mené une étude comparative rétrospective entre deux cohortes de 217 dossiers médicaux des malades âgés d’au moins 15 ans, hospitalisés pour une pleurésie purulente dans le service de pneumologie au CHU de Bouaké, en 2014 et 2023, soit 104 dossiers en 2014 et 113 dossiers en 2023.
Résultats. Le profil bactériologique des pleurésies purulentes non tuberculeuses a changé entre 2014 et 2023. Nous avons observé une régression significative de la fréquence de Streptococcus pneumoniae (30,7% vs 4,6%). En revanche, Streptococcus sp (30,2%) et Staphylococcus aureus (23,3%) étaient les germes les plus fréquents en 2023. De plus, il a été détecté un accroissement de la fréquence des bactéries multirésistantes (38,5% vs 51,2%). Les principales bactéries hautement résistantes étaient les entérobactéries productrices de bêta-lactamase à spectre étendu résistantes aux quinolones (EBLSE-QR) dans 31,8% des cas et les bactéries productrices de pénicillinase (PASE) dans 36,4% des cas.
Conclusion. L’émergence des bactéries hautement résistantes pourrait constituer une entrave à la prise en charge correcte des pleurésies bactériennes à Bouaké.
MOTS CLÉS: Pleurésies purulentes; Bactéries; Antibiotiques; Résistance; Bouaké; Côte d’Ivoire.
INTRODUCTION
La pleurésie purulente ou empyème pleural est une pathologie thoracique définie anatomiquement par la présence de liquide purulent entre les deux feuillets de la plèvre. La nature purulente du liquide est confirmée macroscopiquement par un aspect de pus franc et microscopiquement par la présence d’un nombre élevé de polynucléaires neutrophiles altérés [1]. Après une forte décroissance avec l'arrivée des antibiotiques, l'incidence des pleurésies purulentes est en augmentation depuis le milieu des années 1990, avec l’avènement de l’infection au VIH [2,3].
Des données récentes suggèrent que les causes bactériennes de l’empyème thoracique sont significativement différentes entre les patients adultes et pédiatriques, entre les empyèmes acquis dans la communauté et les empyèmes nosocomiales et peuvent varier selon les régions géographiques du monde. Les cliniciens doivent donc connaître la bactériologie locale de l’empyème afin de guider le traitement antibiotique. A Bouaké en Côte d’Ivoire, les données sur l’écosystème bactérien local des pleurésies purulentes étaient rarement disponibles. La prise en charge des pleurésies purulentes y était basée sur une antibiothérapie probabiliste, associant l’amoxicilline / Acide clavulanique et une fluoroquinolone, avec des résultats mitigés. La présente étude a donc pour objectif d’évaluer l’évolution de l’écosystème bactérien local, afin d’améliorer la prise en charge des pleurésies purulentes.
METHODES
Type et cadre de l’étude
Il s’agissait d’une étude de cohorte rétrospective, comparant deux groupes de malades hospitalisés dans le service de Pneumologie au Centre Hospitalier Universitaire (CHU) de Bouaké, pour une pleurésie purulente. Le service de Pneumologie de Bouaké est le troisième service spécialisé dans la prise en charge des maladies respiratoires en Côte d’Ivoire. Il est situé dans la partie centre du pays à près de 343 Km au Nord d’Abidjan. La pleurésie purulente y représentait le troisième motif d’hospitalisation, après la tuberculose et les pneumopathies bactériennes. Initialement, la prise en charge de cette infection respiratoire était empirique. Puis les premiers examens bactériologiques sur le liquide pleural ont débuté en 2014. Après dix ans d’examens bactériologiques en routine sur les pleurésies purulentes, nous voudrions, par la présente étude évaluer l’évolution du profil des germes isolés au laboratoire central du CHU de Bouaké. Ce laboratoire de référence régionale utilise les techniques standards de recherche et d’identification des germes, sans omettre la détection de la résistance aux antibiotiques.
Population et période d’étude
Pour réaliser cette étude, nous avons consulté le registre des hospitalisations entre janvier 2014 et décembre 2023. Les dossiers de tous les malades âgés de 15 ans au moins et mentionnant le diagnostic de pleurésie purulente ont été sélectionnés. Puis, nous avons retenu tous les dossiers médicaux complets contenant des informations précises sur l’analyse bactériologique du liquide pleural. Enfin de façon pratique, nous avons librement choisi de comparer les activités des deux années extrêmes de cette période. Sur la base de ces critères, nous avons enrôlé de façon exhaustive 217 dossiers médicaux dont 104 pour la cohorte 2014 et 113 pour la cohorte 2023.
Déroulement de l’étude
Conformément à la déontologie médicale et à l’éthique scientifique, nous avons, à partir d’une fiche d’enquête anonyme et informatisable, collecté des informations sur les paramètres cliniques et bactériologiques. Le traitement informatique des données recueillies a été réalisé à partir du logiciel Epi info version 7. Le test de comparaison des proportions a été effectué au seuil alpha égal à 5%.
RESULTATS
Caractéristiques cliniques
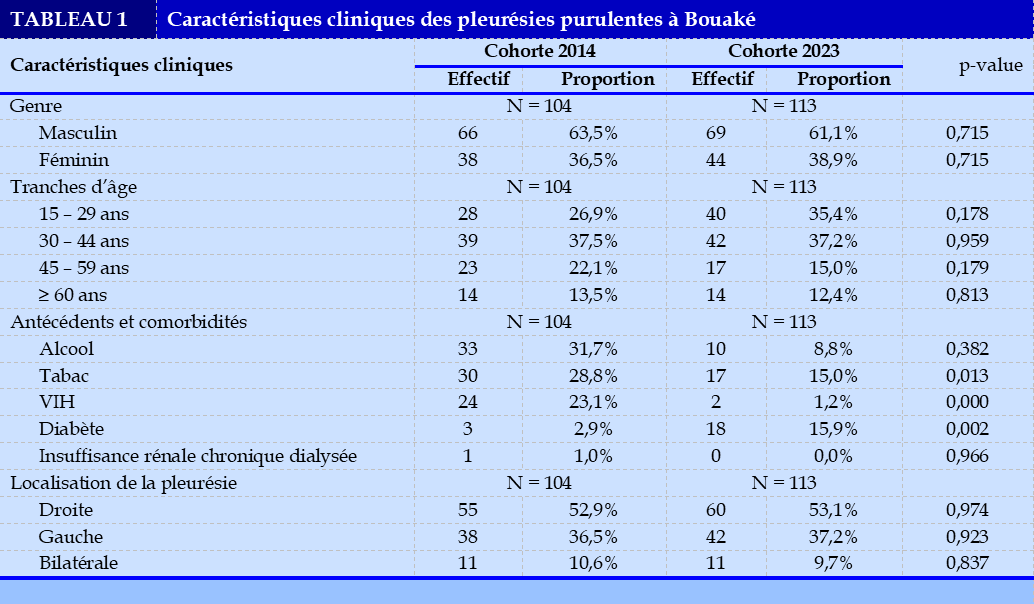
Selon le Tableau 1 , les deux populations sont homogènes. Les pleurésies purulentes sont fréquentes chez les sujets jeunes, du genre masculin (62,2%), ayant un âge compris entre 15 et 44 ans (68,7%). Globalement, elles survenaient sur des terrains fragilisés par le tabagisme (21,7%), l’alcoolisme (19,8%), l’infection VIH (12,0%) et le diabète (9,7%). Cependant, nous avons observé une régression significative de la prévalence du VIH passant de 23,1% en 2014 à 1,2% en 2023. Par ailleurs, la localisation préférentielle des pleurésies purulentes demeure l’hémithorax droit dans 53,0% des cas.
Profil bactériologique
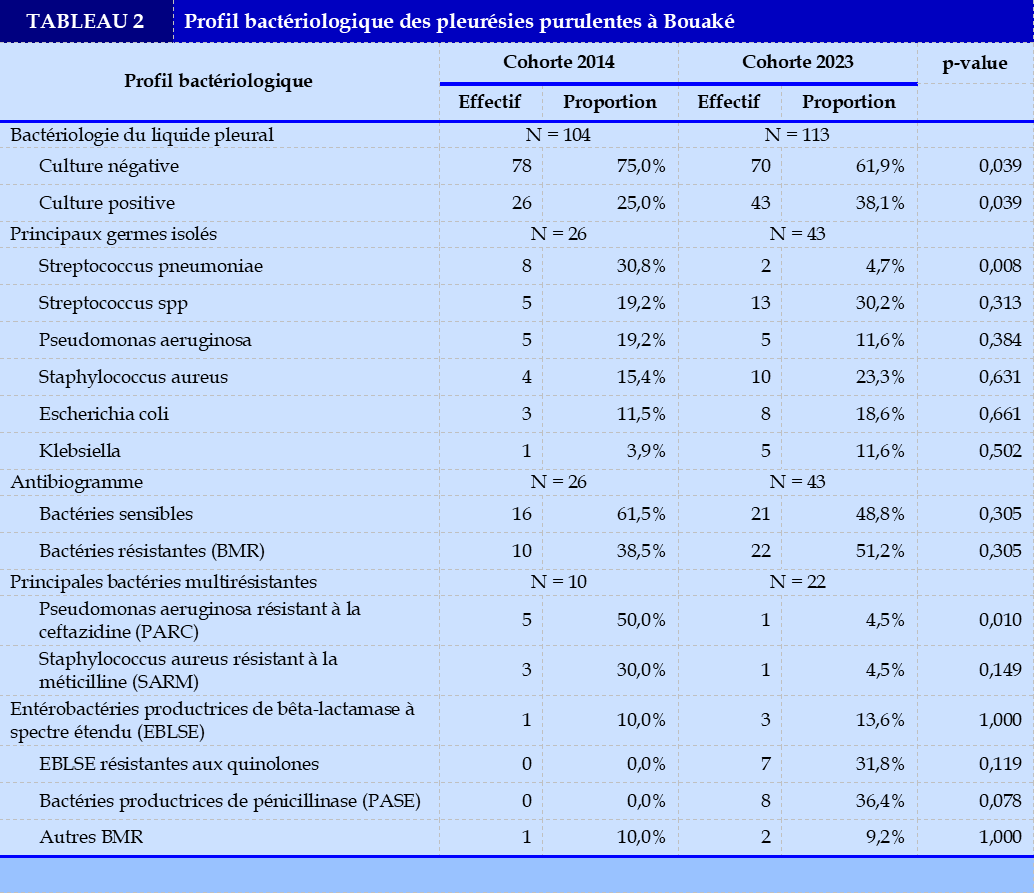
Sur le plan bactériologique, l’analyse du Tableau 2 révèle une amélioration relative du rendement diagnostique de la culture du liquide pleural, passant de 25,0% en 2014 à 38,1% en 2023. En revanche, nos résultats ont mis en évidence une régression significative de la fréquence de Streptococcus pneumoniae (30,8% vs 4,7%). A contrario, nous avons noté une prédominance non significative de Streptococcus sp (30,2%) et de Staphylococcus aureus (23,3%) en 2023. De plus, les tests de sensibilité aux antibiotiques ont permis de détecter l’émergence progressive des bactéries multirésistantes (38,5% vs 51,2%), avec une prédominance des entérobactéries productrices de bêta-lactamase à spectre étendu (EBLSE) résistantes aux quinolones (31,8%) et des bactéries productrices de pénicillinase (36,4%).
DISCUSSION
Dans notre étude, les pleurésies purulentes admettaient une prédominance masculine et atteignaient fréquemment les sujets jeunes ayant un âge compris entre 15 et 44 ans. C’est une situation habituelle en Afrique où la population est jeune [4–6]. Cependant, dans les pays développés où la population est vieillissante, les personnes âgées en sont les plus touchées. Les principales comorbidités associées aux pleurésies purulentes étaient le tabagisme (21,7%), l’alcoolisme (19,8%), l’infection VIH (12,0%) et le diabète (9,6%). La prévalence du VIH dans notre étude semble faible par rapport aux données de la littérature [2–6]. Toutefois, son évolution est similaire à celle observée au niveau de la population générale en Côte d’Ivoire [7,8].
L’étiologie bactérienne non tuberculeuse des pleurésies purulentes est variée [3,9]. Pendant longtemps, elle a été dominée par le pneumocoque [5]. Mais, cette prédominance du pneumocoque tend à disparaitre, en lien probablement avec la généralisation de la vaccination contre le pneumocoque dès l’âge de 2 ans [10]. Notre étude a retrouvé une régression significative de la fréquence du pneumocoque dans les pleurésies purulentes. Celui-ci est progressivement remplacé par les streptocoques (30,2%) et le staphylocoque (23,3%). Ce constat est également fait par d’autres auteurs [11,12].
Par ailleurs, cette modification de l’écosystème bactérien des pleurésies purulentes est suivie d’une émergence de bactéries multirésistantes (BMR). Notre étude a mis en évidence un accroissement de la fréquence des BMR dans les pleurésies purulentes. Les principaux germes résistants isolés dans notre étude étaient les entérobactéries productrices de bêta-lactamase à spectre étendu et résistantes aux quinolones (EBLSE-QR) dans 31,8% des cas et les bactéries productrices de pénicillinase (PASE) dans 38,4% des cas. Cette émergence de bactéries hautement résistantes fait craindre un risque d’impasse thérapeutique [13]. Il conviendrait alors de mettre en place des mesures rigoureuses d’hygiène et d’asepsie dans les unités de soins, tout en règlementant la prescription et la délivrance des antibiotiques.
CONCLUSION
Les modifications fréquentes de l’écosystème bactérien dans les pleurésies purulentes s’accompagnent le plus souvent d’une émergence de bactéries hautement résistantes. Ce qui rend parfois difficile la prise en charge des pleurésies bactériennes. Il serait donc convenable de règlementer la délivrance des antibiotiques et appliquer des mesures d’hygiène hospitalière rigoureuses pour prévenir la propagation des bactéries multirésistantes.
Conflit d’intérêt
Les auteurs ne déclarent aucun conflit d’intérêt.
REFERENCES
TABLES
REFERENCES
ARTICLE INFO DOI: 10.12699/jfvpulm.15.46.2024.48
Conflict of Interest
Non
Date of manuscript receiving
22/03/2024
Date of publication after correction
26/06/2024
Article citation
Anon J.C, Yeo L, Dje-Bi H, Monemo P, Toh-Bi Y, Dembélé R, Kadiane N.J, Achi H.V. Evolution of the bacterial ecosystem in nontuberculous purulent pleurisy in Bouake (Côte d'Ivoire) between 2014 and 2023. J Func Vent Pulm 2024;46(15):48-52