
 English
English
 French
French
Clinical and evolutionary aspects of cervico-facial cellulitis following non-steroidal anti-inflammatory drugs at the Surgical Intensive Care Unit of Joseph Ravoahangy Andrianavalona University Hospital Center (CHU JRA) - Antananarivo - Madagascar
Aspects clinique et évolutif des cellulites cervico-faciales post Anti-inflammatoires non-stéroïdiens au Service de Réanimation Chirurgicale du Centre Hospitalier Universitaire Joseph Ravoahangy Andrianavalona (CHU JRA) - Antananarivo - Madagascar
Randriambola, TA. Randriamandrato, HH. Mihantarivony, AT. Rajaonera
Service de Réanimation Chirurgicale CHUJRA. Antananarivo, Madagascar
Corresponding author: RANDRIAMANDRATO Tantely Anjarahaingo. Service de Réanimation Chirurgicale CHUJRA. Antananarivo, Madagascar.
E-mail: ilontsaina@yahoo.fr
ABSTRACT
Introduction. Cervicofacial cellulitis is very common in intensive care. This study was conducted to describe the clinical and evolutionary aspects of patients with cervicofacial cellulitis in our Surgical Intensive Care Unit. Method. This was a four-year retrospective descriptive study of adult patients admitted for cervicofacial cellulitis. We assessed the clinical aspects, including predisposing factors and complications, as well as the disease progression profile of these patients. Results. Ninety-three cases of cellulitis were recorded, with a prevalence of 2.16%. The average age was 29.88 years, with a male predominance. A total of 89 patients (95.7%) had taken nonsteroidal anti-inflammatory drugs (NSAIDs) outside the hospital setting. Alcohol consumption (9.67%) and smoking (7.52%) were the most commonly found medical histories, and 87 patients (94%) had odontogenic cellulitis. Significant complications (p = 0.0005) included mediastinitis in 88 patients (94.62%), pyothorax in 16 patients (17.20%), and necrotizing fasciitis in 6 cases (6.45%). In terms of outcomes, 64 patients (69%) died, of whom 63 (98%) had taken NSAIDs, in a context of septic shock and acute respiratory distress syndrome. Conclusion. The use of NSAIDs has already been described as one of the key predisposing factors contributing to the occurrence of complications, particularly mediastinitis.
KEYWORDS: AINS; Cellulitis; Septic Shock; Mediastinitis; Mortality.
RÉSUMÉ
Introduction. Les cellulites cervico-faciales sont très fréquentes en réanimation. Ce travail a été réalisé pour décrire les aspects cliniques et évolutifs des patients présentant une cellulite cervico-faciale dans notre Service de Réanimation chirurgicale. Méthode. Il s’agissait d’une étude rétrospective descriptive sur 4 ans des patients adultes admis pour cellulites cervico-faciales. Nous avons évalué les aspects cliniques avec les facteurs prédisposant et les complications, et le profil évolutif de ces patients. Résultats. Quatre-vingt-treize cas de cellulites ont été répertoriés avec une fréquence de 2,16%. L’âge moyen était de 29,88 ans à prédominance masculine ; 89 patients soit 95,7% avaient pris des anti-inflammatoires non stéroïdiens (AINS) en extra-hospitalier. L’éthylisme (9,67%) et le tabagisme (7,52%) étaient les antécédents les plus trouvés et 87 patients (94%) avaient des cellulites odontogènes. Les complications retrouvées de façon significative (p = 0,0005) étaient la médiastinite chez 88 patients (94,62%), le pyothorax chez 16 patients (17,20%) et 6 cas de fasciite nécrosante (6,45%). Dans l’évolution, 64 patients sont décédés soit 69% dont 63 patients (98%) étaient sous AINS dans un contexte de Choc septique et de syndrome de détresse respiratoire aigüe. Conclusion. La prise d’AINS était déjà décrite comme un des facteurs prédisposant essentiels participant à la survenue des complications notamment la médiastinite.
MOTS CLÉS: AINS ; Cellulites; Choc Septique; Médiastinite; Mortalité
INTRODUCTION
La cellulite cervico-faciale fait partie des infections des tissus et des parties molles les plus fréquentes. Elle constitue une des plus graves urgences infectieuses en otorhinolaryngologie et en chirurgie maxillo-faciale. L’incidence des cellulites cervico-faciales varie en fonction des pays et des études. Cette maladie se voit surtout dans les pays de bas niveau socio-économique et en voie de développement. Dans ces pays, elles représentent environ 4,2% à 45% des hospitalisations [1]. La population la plus touchée est la classe d’âge jeune que ce soit dans un pays Africain ou Européen et on note une prédominance masculine [2]. La mortalité est comprise entre 15 à 40% [3] et est liée aux complications dues au retard de la prise en charge. Les complications les plus redoutables et responsables de mortalité élevée sont la médiastinite avec syndrome de détresse respiratoire aigüe et l’état de choc septique. Plusieursfacteurs de risque sont reconnus comme à l’origine de la cellulite cervico-faciale y compris la prise d’anti-inflammatoires non stéroïdiens (AINS), les antécédents comme le diabète, le tabagisme [1] [4].
Cette étude que nous avons réalisée dans notre service de Réanimation Chirurgicale du Centre Hospitalier Universitaire Joseph Ravoahangy Andrianavalona (CHU JRA) porte sur les patients présentant des cellulites cervicales et a pour objectif de déterminer les facteurs prédisposants, les aspects cliniques et évolutifs des cellulites cervico-faciales.
METHODES
Il s’agit d’une étude rétrospective, descriptive et observationnelle réalisée au sein du service de Réanimation Chirurgicale du Centre Hospitalier Universitaire Joseph Ravoahangy Andrianavalona (CHUJRA) Antananarivo à Madagascar.Cette étude s’est étalée sur une période de 48 mois allant de Janvier 2017 à Décembre 2020 et incluant tous les patients âgés de plus de quinze ans, admis pour une cellulite cervico-faciale diagnostiquée. Les patients âgés de quinze ans et moins ainsi que les autres localisations de cellulite autres que cervico-faciales n’étaient pas inclus dans l’étude.
L’étude est réalisée sur des dossiers des patients admis, ayant répondu aux critères d’inclusion durant notre période d’étude. L’échantillon retenu est rapportée aux nombres des patients admis dans le service pendant la période d’étude pour déterminer la fréquence.
Nous avons étudiés les paramètres suivants
Signes physiques à l’entrée
Les examens paracliniques
Biologie
Marqueurs inflammatoires: taux de Leucocytes, CRPHémostase (TP, TCA, Fibrinogène)La fonction rénale évluée par la Créatininémie et Urée.
Imageries pour confirmer le diagnostic ou en vue d’un bilan d’extension de la cellulite
Radiographie thoracique, Scanner cervico-thoracique et cérébral, Echographie des parties molles cervico-faciales, pleurale ou péricardique.
Les caractéristiques de prise en charge
Analyse statistique
Les données sont traitées par le logiciel ONISA Stat et les résultats étaient exprimés en pourcentage, moyenne et écart type. La valeur de p-value inférieure à 0,05 était considérée comme significative pour les tests comparatifs.
RESULTATS
Durant la période d’étude de 4 ans, 4300 patients soit une moyenne de 1075 patients par an sont admis dans le service de réanimation chirurgicale. Parmi ces patients admis, 93 cas de cellulites cervico-faciales ont été répertoriés avec une fréquence de 2,16% soit environ 23 cas par an.
Caractéristiques des patients (Tableau 1)
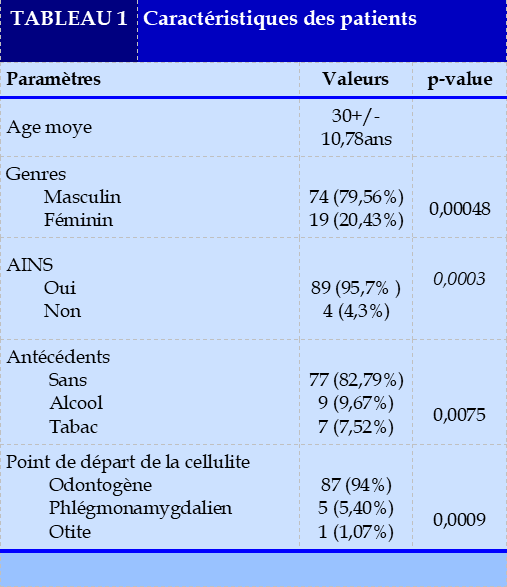
L’âge moyen de nos patients était de 30+/-10,78 ans avec des âges extrêmes de 16 ans et 64ans et une prédominance dans la tranche d’âge de 16 à 25 ans dans 39,78% de cas. Le genre masculin prédomine avec 74 patients soit 79,56% des patients et 19 patientes soit 20,43% sont du genre féminin dont une femme enceinte, le sex-ratio était de 3,8. Avant leurs admissions, 89 patients soit 95,7% ont pris des médicaments à type d’anti-inflammatoires non stéroïdiens à type de diclofénac (58,42%) et ibuprofène (41,44%) en extra-hospitalier et seulement 4 patients (4,3%) n’en ont pas reçus (p = 0,0003). Il est à noter que ces médicaments étaient pris en automédication dans la plupart des cas.
Nous avons constaté de façon nette que la majeure partie des patients n’ont pas d’antécédents particuliers 77 (82,79%) et pour ceux qui en avaient, les antécédents trouvés étaient l’éthylisme chez 9 patients (9,67%), 7cas de tabagisme (7,52%).
Chez 87 patients soit 94%, la cellulite avait une origine odontogène, 5 patients soit 5,40% avaient présenté un phlegmon péri amygdalien et nous avons un cas d’otite moyenne chronique p = 0,0009.
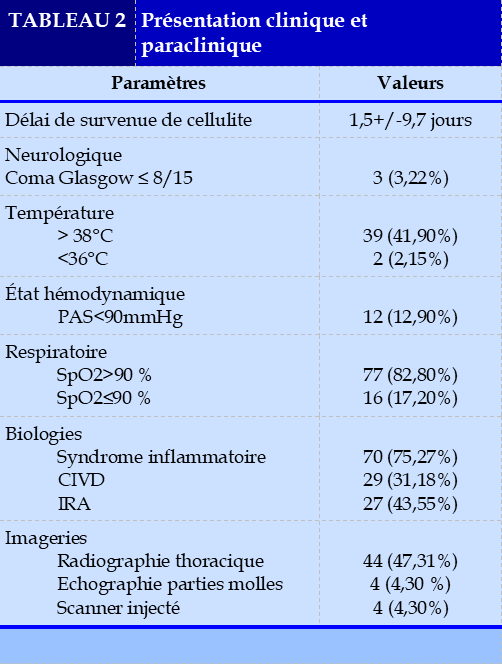
Le délai moyen d’apparition des symptômes en faveur de la cellulite était de 11,5+/-9,7 jours après la première prise d’anti-inflammatoires. A l’admission en réanimation, trois patients avaient présenté un coma associé à un score de Glasgow moins de 8/15. Trente-neuf patients soit 41,90% avaient présenté une fièvre avec une température supérieure ou égale à 38°C, et nous avons noté deux cas d’hypothermie inférieure à 36°C.
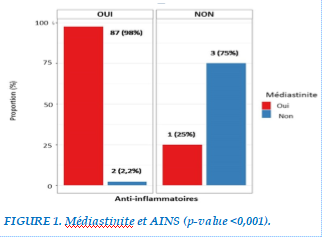
Sur le plan hémodynamique, nous avons noté 12 patients (12,90%) qui avaient présenté une hypotension artérielle avec une PAS moyenne à 88mmHg nécessitant l’administration de vasopresseurs à type de Noradrénaline et de Dobutamine. Au niveau respiratoire, 76 patients soit 82% étaient intubés et mis sous ventilation mécanique à l’admission soit pour un syndrome d’épuisement respiratoire avec hypoxie sévère à SpO2 à 84% soit à cause des troubles de la conscience. Les complications retrouvées étaient la médiastinite chez 88 patients (94,62%) dont 87 (98%) d’entre eux étaient sous AINS en pré-hospitalier avec p-value <0,001 (Figure 1), 32 cas (34%) de choc septique, 20 patients (17,20%) présentaient un pyothorax, 6 cas (6,45%) de fasciite nécrosante, 3 cas (3,22%) de cellulite orbitaire, et un cas d’abcès cérébral (Figure 2).
Examens paracliniques (Tableau 2)
Parmi les patients sélectionnés, 70 patients soit 75,27% avaient présenté un syndrome inflammatoire important avec une hyperleucocytose à 20,31G/L+/-11.08 associée à une élévation de CRP à 125+/-56mg/l. Une coagulopathie à type de CIVD était retrouvée chez 29 patients soit 31,18% avec une thrombopénie à 107,5G/L+/-30,09, une baisse de taux de prothrombine (TP) à 48,8%+/-13,12. Et 27 patients soit 43,55% présentaient une insuffisance rénale aigüe avec une augmentation de la Créatininémie à 136µmol/L +/- 57,5 et une Urémie à 18,1mmol/L+/-9,61 dont 4,76% associaient à une hyperkaliémie à 6,47mmol/L+/-0,73.
Dans notre étude, la radiographie thoracique était la plus pratiquée en première intention à cause du coût moins élevé, elle est réalisée chez 44 (47,31%) patients et dont 39 soit 88,64% ont retrouvé des un élargissement médiastinal et d’épanchement pleural chez 24 patients soit 54,54%. Seulement 4 patients (4,30%) avions pu réaliser un scanner cervico-thoracique avec injection de produits de contrastes et une échographie des partie molles cervicales, permettant d’affirmer les cellulites cervico-faciales et de trouver une progression médiastinale de l’infection en faveur de médiastinite.
Prise en charge (Tableau 3)
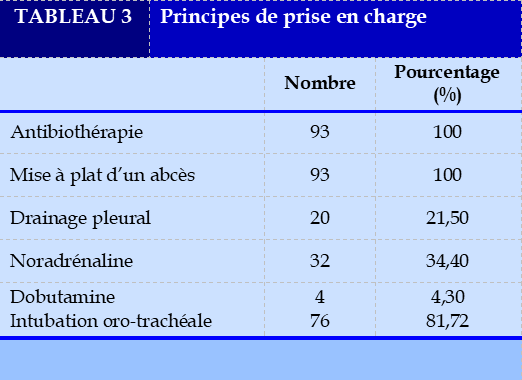
Dans la prise en charge, elle est essentiellement médicale avec antibiothérapie à large spectre pour tous les patients. L’association d’antibiotiques à large spectre était de règle avec les molécules disponiples localement. Elle associe la Cephalosporine de troisième génération, la Ciprofloxacine et de la Gentamycine avec une durée moyenne de 15+/-7jours. Ce traitement associé à des mesures de réanimation telle que la réanimation de choc septique, la prise en charge de syndrome de détresse respiratoire aigüe (SDRA). En complément avec la prise en charge médicale s’associe à un traitement chirurgicale. La mise à plat par drainage chirurgicale avec cervicotomie et mise en place des lame de Delbet était réalisée chez tous les patients avec drainage pleural en cas d’épanchement pleural associé.
Données évolutives (Figure 2)
Durant la période d’étude, 64 patients étaient décédés avec un taux de 68,81% (p = 0,00028) et 29 patients vivants soit 31,18% avec une durée moyenne de séjour de 2,6+/-3jours. Les circonstances de décès étaient soit un choc septique compliqué d’un syndrome de défaillance multiviscérale soit un syndrome de détresse respiratoire aiguë d’évolution très rapide. Parmi ces patients décédés, nous avions constaté un taux de mortalité fortement lié à la prise des AINS chez 63 patients en pré-hospitalier soit 98 % (p-value 0,008) et en cas de médiastinite.
DISCUSSION
Cette étude nous a permis de dégager plusieurs points sur les facteurs de risque, les circonstances cliniques avec les complications et surtout l’évolution des patients présentant une cellulite cervico-faciale dans les pays en voie de developpement comme le nötre. Toutefois, le caractère rétrospectif et monocentrique de l’étude n’a pas permis de déterminer les caractéristiques épidémiologiques de cette maladie mais l’incidence de cette maladie va varier en fonction de l’études et le pays.. Nous avons pu conclure quand même quelques points sur les facteurs favorisants cette maladies ainsi que l’issue des patients.
En premier lieu, nous avons constaté que les sujets jeunes sont les plus exposés à cette maladie dont l’origine était l’infection dentaire. Des études africaines avaient montré les mêmes constatations avec une fréquence qui va de 3,5% à 30% et une moyenne d’âge de 30 ans [5]. Nous avons noté aussi que ces sujets jeunes ont des antécédents de tabagisme et d’éthylisme chronique dans la majeure partie. Ces habitudes toxiques étaient considérées comme facteurs de développement rapide de l’infection dentaire et accélère l’évolution vers la cellulite.
Une hypothèse physiopathologique pourrait expliquer ce fait; en effet, le tabagisme favorise l’altération de la microcirculation gingivale et va rendre les muqueuses gingivales vulnérables aux agressions infectieuses. C’est aussi valable en cas d’éthylisme chronique surtout arrivé au stade de cirrhose, le mécanisme est expliqué par la vasoconstriction secondaire à la cirrhose hépatique associé à une altération du mécanisme de défense locale de la région bucco-dentaire à l’origine de l’infection dentaire. D’autres études avaient démontré aussi qu’arrivé au stade de cirrhose, la production importante des cytokines chez les cirrhotiques et qui va détruire la parondonte et la mise à haut risque d’infection [6] [7].
Plusieurs études ont trouvé cette même constatation et ont conclu que le tabac constituait un facteur de risque indépendant de développement des cellulites surtout cervico-faciales à point de départ dentaire du fait du mauvais état bucco-dentaire engendré par ce produit [8-10].
En ce qui concerne les AINS, la prise en extrahospitalier de ce type de médicament concerne 95,7 % des patients. Notons tout d’abord que ce médicament est en libre accès pour tout publique dans les pays comme le nôtre, et cette accessibilité facile surtout par automédication, expose la population aux risques accrus des effets secondaires néfastes qu’il procure. En effet, les effets des AINS étaient déjà décrits depuis longtemps, et ils sont connus dans l’inhibition de la réponse inflammatoire. Cet effet est responsable d’une altération secondaire de l’immunité cellulaire et humorale de l’organisme, et qui met le sujet à risque d’infection surtout bactérienne par inhibition de la phagocytose pour les anti-inflammatoires et d’inhibition des cytokines pro-inflammatoire pour les corticostéroïdes [11][12].
Pour le cas des cellulites, de nombreux auteurs avaient constaté et conclu que la prise d’anti-inflammatoires et de corticostéroïdes au cours d’infection dentaire associée ou non à l’antibiothérapie pouvait favoriser et aggraver la cellulite [13][14]. Une étude de cohorte de forte puissance réalisée par Feasson et al. en 2016, avait montré les impacts des anti-inflammatoires et les corticostéroïdes dans la survenue des abcès amygdaliens. Ils ont constaté que les patients sous anti-inflammatoires sont à haut risque d’infection aux germes anaérobies (46% des patients) par rapport aux autres patients, et l’infection va évoluer vers l’aggravation avec suppuration 6,8% versus 2,9% en absence d’anti-inflammatoires [10]. associé à un risque potentiel d’évolution des lésions jusqu’au stade de médiastinite [15]. Et ce, sans tenir compte des autres effets secondaires et de toxicités néfastes comme l’insuffisance rénale, la défaillance pancréatique qui ne sont pas négligeables .
Dans les aspects cliniques de nos patients, nous avons vu que la plupart de nos patients présentaient comme complications la médiastinite touchant essentiellement les patients traités par AINS, le choc septique, le pyothorax et les fasciites nécrosantes. Ces trois types de complications sont quasi-constantes en cas de cellulites cervico-faciales mal prises en charge. Une étude locale réalisée par l’équipe de chirurgie thoracique en 2016 dans le même centre que la nôtre, sur 14 observations de fasciites nécrosantes de la paroi thoracique a trouvé que la plupart des patients (64,28%) ont une origine cervicale de l’infection dont infection dentaire dans 78,57%. Parmi ces patients, 85,71% étaient préalablement traités par des AINS avant leur hospitalisation [16]. La médiastinite est une forme potentiellement mortelle parmi les complications des cellulites et était décrite par plusieurs auteurs [17][18]. Cette complication redoutable est très fréquente du fait de la disposition anatomique de la région cervicale favorisant rapidement la propagation de l’infection à l’origine de médiastinite[4]. Elle constitue la première cause des troubles respiratoires évoluant vers un syndrome de détresse respiratoire aiguë mortelle et un état de choc septique et doit donc être à rechercher de façon systématique en cas de cellulite cervico-faciale. L’état de choc septique est une évolution finale de toute infection en absence de traitement ou en cas de retard ou traitement mais il y a aussi la participation de la virulence des germes responsables. L’immunodépression secondaire ou congénitale du sujet constitue un facteur prédictif important de survenue de cette complication et nous avons constaté que les AINS constituaient un facteur de risque majeur de survenue de choc septique [11][12] .
Le pyothorax, fait partie des complications observées dans notre étude. La survenue du pyothorax comme complication de cellulite cervico-faciale est évidente. Il résulte de la diffusion descendante des infections pharyngées ou dentaires et trouvé dans plus de 31 % des patients. Il peut être associé à d’autres lésions intra-thoraciques comme les lésions pleuro-parenchymateuses dans 10,5% des cas et des atteintes péricardiques dans 10,5% des cas [19][20].
La fasciite nécrosante fait partie des complications redoutables et très fréquentes de la cellulite. C’est la destruction des fascias musculaires secondaire à la propagation d’une infection qui détériore les vaisseaux avec de micro-thromboses par phénomène inflammatoire réalisant ainsi de multiples ischémies tissulaires secondaires à une hypoxie tissulaire, puis survient la nécrose tissulaire [21]. Cet environnement va être propice à la prolifération des germes anaérobies qui vont amplifier le processus infectieux. Une étude REACH détait réalisée en 2013 par Garau et al. avait trouvé que cette complication touche 59,1% des patients [22]. Une des complications redoutables étaient les complications orbitaire et cérébrale qui sont surtout retrouvées après la diffusion d’infection à point de départ dentaire maxillaire ou sinusienne mais ils restent rares [23][24]. La recherche de ces complications sont systématique en cas de cellulites cervico-faciales avec l’aide des examens d’imageries notamment le scanner. Ce type d’examen ne peut pas être réalisé de façon systématique dans notre étude à cause du coût élevé.
A la fin de l’étude, nous avons constaté un taux de mortalité à 68,81 % suite à un état de choc septique compliqué d’un syndrome de défaillance multiviscérale, ou un syndrome de détresse respiratoire aigüe secondaire à la médiastinite. Cette mortalité touche surtout les patients avec AINS en préhospitalier dans 98 %. Ce taux de mortalité est largement élevé par rapport à celui trouvé dans l’étude REACH [22] avec 3,4% de mortalité dont 1,4% sont décédés au début de traitement. La mortalité globale liée à la cellulite cervico-faciale varie entre 19% à 40% selon les études, mais ce taux élevé de mortalité est lié surtout à la présence de médiastinite [3]. Malgré le nombre très faible du groupe sans anti inflammatoire et la controverse des études déjà effectuées sur l’impact des AINS sur la mortalité des patients présentant une cellulite, nous pouvons en conclure que la prise des AINS participe à l’élévation de ce taux de mortalité dans cette étude mais une étude prospective et comparative des groupes sans et avec AINS serait nécessaire pour confirmer cette hypothèse. Mais dans tous les cas, l’immunosuppression secondaire aux AINS peut expliquer ce résultat car l’état de choc septique et le SDRA étaient les circonstances de décès fréquemment retrouvées dans cette étude. Les études avaient montré que les AINS favorisent de façon significative (p=0,00015) la propagation médiastinale de l’infection et allonge la durée de ventilation mécanique et celle de séjour des patients en réanimation [13].
CONCLUSION
La cellulite cervico-faciale est une maladie très grave grevée de complications redoutables et associée à un taux de mortalité toujours élevé. Nous avons trouvé que la prise en charge est très lourde tant sur le plan diagnostique que la prise en charge thérapeutique dans les pays comme le nôtre. Malgré les études déjà effectuées, la participation des AINS dans l’évolution des cellulites et dans la mortalité liée à cette maladie reste encore controverse, mais les bases physiopathologiques de la maladie et les concepts pharmacologiques de médicaments tendent à affirmer l’ hypothèse.
CONFLIT D’INTERÊTS
Non.
REFERENCES
| 1. Haréfétéguéna B, Saliou A, Essobiziou A, Winga F, EssobozoP. Cellulites Cervico-Faciales D’origine Dentaire au CHU Sylvanus Olympio de Lome Au Togo. Eur Sci J, 2019. 15, 36. |
| 2. Fofana A, Keita SA, Beye SA, Doumbia –Singaré K, Drame BM. La Cellulite cervico-faciale et thoracique en milieu défavorisé à Ségou au Mali. REMIM, 2017.9 |
| 3. Maria A, Rajnikanth K. Cervical necrotizing fasciitis caused by dental infection: a review and case report. Natl J Maxillofac Surg , 2010. 1(2): 135-8. |
| 4. Blancala JP, Kania R, Sauvageta E, Tran Ba Huy P, Mateo J. Surgical and critical care treatment of cervico-facial fasciitis. Réanimation, 2010. 19 : 297-303. |
| 5. Niang P, Ba A, Tamba-Fall A, Dia Tine S, Kounta A, Diop R, and al. Aspects épidémiologiques et cliniques des cellulites perimaxillaires : expérience d’un service de stomatologie au senegal. Rev Col Odonto-Stomatol Afr Chir Maxillo-fac, 2011. 18(3):33-8. |
| 6. Rasoariseheno FJ, Masindahy M, Randrianazary SE, Rasoamananjara JA, Eugène M, Rakoto Alson S. Etat parodontal et cirrhose hépatique. Revue d’Odontostomatologie Malgache En Ligne, 2017. 12 :01-11. |
| 7. Grønkjær LL. Periodontal disease and liver cirrhosis: A systematic review. SAGE Open Med, 2015. 3. |
| 8. Nassaji M, Ghorbani R, Ghashghaee S. Risk factors of acute cellulitis in adult patients: A case-control study. Eastern J Med, 2016. 21(1): 26-30. |
| 9. Lewis SD, Peter GS, Gomez-Marın O, Bisno A. Risk factors for recurrent lower extremity cellulitis in a US Veterans medical center population. Am J Med Sci, 2006. 332: 304-7. |
| 10. Feasson T, Debeaupte M, Bidet C, Ader F, Disant F, Ferry T and al. Impact of anti-inflammatory drug consumption in peritonsillar abscesses: a retrospective cohort study. BMC Infectious Diseases, 2016. 16:432. |
| 11. Herzer P, Lemmel EM. Inhibition of granulocyte function by prednisolone and non-steroid anti-inflammatory drugs. Quantitative evaluation with NBT test and its correlation with phagocytosis. Immunobiology, 1980. 157:78-88. |
| 12. Katler E, Weissmann G. Steroids, aspirin, and inflammation. Inflammation, 1977. 2: 295-307. |
| 13. Petitpas F, Blancal JP, Mateo J, Farhat I, Naija W, Porcher R, et al. Factors associated with the mediastinal spread of cervical necrotizing fasciitis. Ann Thorac Surg, 2012. 93(1): 234-8 |
| 14. Souaga K, Adou A, Amantchi D, Angoh Y. Plaidoyer pour une utilisation raisonnée des anti-inflammatoires en odonto-stomatologie.Odontostomatol Trop,1998(83):16-21. |
| 15. Collazos J , Fuente B , García A , Gómez H, Menéndez C. Cellulitis in adult patients: A large, multicenter, observational, prospective study of 606 episodes and analysis of the factors related to the response to treatment. PLoS One, 2018. 13(9): e0204036. |
| 15. N.N.M. Razafimanjato, T.D Ravelomihary, M. Ravoatrarilandy and al. Necrotizing fasciitis of the chest wall: our preliminary results on the 14 observations treated by negative pressure. J Func Vent Pulm 2018; 27(9): 1-50. DOI: 10.12699/jfvpulm.9.27.2018.23 |
| 16. Papalia E, Rena O, Oliaro A. Descending necrotizing mediastinitis: surgical management. Eur J Cardio Thorac Surg, 2001. 20: 739-42. |
| 17. Ridder GJ, Maier W, Kinzer S. Descending necrotizing mediastinitis. Ann Surg, 2010. 251: 528-34. |
| 18. Togo S, Ouattara M.A, Saye J, Sangaré I, Touré M. Necrotizing cervico-facial cellulitis of dental origin in a developing country. Rev Mal Resp, 2017. 34: 742-8. |
| 19. Maryem Hindi, Sàad Bounhar, Oussama Fikri, Lamyae Amro. Pyothorax complicating cervical cellulitis of dental origin: A case report. J Func Vent Pulm 2024; 46(15): 1-74. DOI: 10.12699/jfvpulm.15.46.2024.68 |
| 20. Nisbet M. Necrotizing fasciitis: review of 82 cases in South Auckland. Intern Med J, 2011. 41(7): 543-8. |
| 21. Garau J, Ostermann H, Medina J, Avila M, McBride K, Blasi F. Current management of patients hospitalized with complicated skin and soft tissue infections across Europe (2010–2011): assessment of clinical practice patterns and real-life effectiveness of antibiotics from the REACH study. Clin Microbiol Infect, 2013. 19: E377–E385. |
| 22. Geusensa J, Dubron K, Meeusa J, Spaey Y, Politis C. Subperiosteal orbital abscess from odontogenic origin: A case report. Int J Surg Case Rep, 2020. 73: 263-7. |
| 23. Srinivasa Prasad B, Govardhan T. A Rare Case of Orbital Cellulitis Followed by Therapeutic (Orthodontic) Extraction. J Maxillo Fac Oral Surg, 2011. 10(3): 257–61. |
FIGURES- TABLES

REFERENCES
| 1. Haréfétéguéna B, Saliou A, Essobiziou A, Winga F, EssobozoP. Cellulites Cervico-Faciales D’origine Dentaire au CHU Sylvanus Olympio de Lome Au Togo. Eur Sci J, 2019. 15, 36. |
| 2. Fofana A, Keita SA, Beye SA, Doumbia –Singaré K, Drame BM. La Cellulite cervico-faciale et thoracique en milieu défavorisé à Ségou au Mali. REMIM, 2017.9 |
| 3. Maria A, Rajnikanth K. Cervical necrotizing fasciitis caused by dental infection: a review and case report. Natl J Maxillofac Surg , 2010. 1(2): 135-8. |
| 4. Blancala JP, Kania R, Sauvageta E, Tran Ba Huy P, Mateo J. Surgical and critical care treatment of cervico-facial fasciitis. Réanimation, 2010. 19 : 297-303. |
| 5. Niang P, Ba A, Tamba-Fall A, Dia Tine S, Kounta A, Diop R, and al. Aspects épidémiologiques et cliniques des cellulites perimaxillaires : expérience d’un service de stomatologie au senegal. Rev Col Odonto-Stomatol Afr Chir Maxillo-fac, 2011. 18(3):33-8. |
| 6. Rasoariseheno FJ, Masindahy M, Randrianazary SE, Rasoamananjara JA, Eugène M, Rakoto Alson S. Etat parodontal et cirrhose hépatique. Revue d’Odontostomatologie Malgache En Ligne, 2017. 12 :01-11. |
| 7. Grønkjær LL. Periodontal disease and liver cirrhosis: A systematic review. SAGE Open Med, 2015. 3. |
| 8. Nassaji M, Ghorbani R, Ghashghaee S. Risk factors of acute cellulitis in adult patients: A case-control study. Eastern J Med, 2016. 21(1): 26-30. |
| 9. Lewis SD, Peter GS, Gomez-Marın O, Bisno A. Risk factors for recurrent lower extremity cellulitis in a US Veterans medical center population. Am J Med Sci, 2006. 332: 304-7. |
| 10. Feasson T, Debeaupte M, Bidet C, Ader F, Disant F, Ferry T and al. Impact of anti-inflammatory drug consumption in peritonsillar abscesses: a retrospective cohort study. BMC Infectious Diseases, 2016. 16:432. |
| 11. Herzer P, Lemmel EM. Inhibition of granulocyte function by prednisolone and non-steroid anti-inflammatory drugs. Quantitative evaluation with NBT test and its correlation with phagocytosis. Immunobiology, 1980. 157:78-88. |
| 12. Katler E, Weissmann G. Steroids, aspirin, and inflammation. Inflammation, 1977. 2: 295-307. |
| 13. Petitpas F, Blancal JP, Mateo J, Farhat I, Naija W, Porcher R, et al. Factors associated with the mediastinal spread of cervical necrotizing fasciitis. Ann Thorac Surg, 2012. 93(1): 234-8 |
| 14. Souaga K, Adou A, Amantchi D, Angoh Y. Plaidoyer pour une utilisation raisonnée des anti-inflammatoires en odonto-stomatologie.Odontostomatol Trop,1998(83):16-21. |
| 15. Collazos J , Fuente B , García A , Gómez H, Menéndez C. Cellulitis in adult patients: A large, multicenter, observational, prospective study of 606 episodes and analysis of the factors related to the response to treatment. PLoS One, 2018. 13(9): e0204036. |
| 15. N.N.M. Razafimanjato, T.D Ravelomihary, M. Ravoatrarilandy and al. Necrotizing fasciitis of the chest wall: our preliminary results on the 14 observations treated by negative pressure. J Func Vent Pulm 2018; 27(9): 1-50. DOI: 10.12699/jfvpulm.9.27.2018.23 |
| 16. Papalia E, Rena O, Oliaro A. Descending necrotizing mediastinitis: surgical management. Eur J Cardio Thorac Surg, 2001. 20: 739-42. |
| 17. Ridder GJ, Maier W, Kinzer S. Descending necrotizing mediastinitis. Ann Surg, 2010. 251: 528-34. |
| 18. Togo S, Ouattara M.A, Saye J, Sangaré I, Touré M. Necrotizing cervico-facial cellulitis of dental origin in a developing country. Rev Mal Resp, 2017. 34: 742-8. |
| 19. Maryem Hindi, Sàad Bounhar, Oussama Fikri, Lamyae Amro. Pyothorax complicating cervical cellulitis of dental origin: A case report. J Func Vent Pulm 2024; 46(15): 1-74. DOI: 10.12699/jfvpulm.15.46.2024.68 |
| 20. Nisbet M. Necrotizing fasciitis: review of 82 cases in South Auckland. Intern Med J, 2011. 41(7): 543-8. |
| 21. Garau J, Ostermann H, Medina J, Avila M, McBride K, Blasi F. Current management of patients hospitalized with complicated skin and soft tissue infections across Europe (2010–2011): assessment of clinical practice patterns and real-life effectiveness of antibiotics from the REACH study. Clin Microbiol Infect, 2013. 19: E377–E385. |
| 22. Geusensa J, Dubron K, Meeusa J, Spaey Y, Politis C. Subperiosteal orbital abscess from odontogenic origin: A case report. Int J Surg Case Rep, 2020. 73: 263-7. |
| 23. Srinivasa Prasad B, Govardhan T. A Rare Case of Orbital Cellulitis Followed by Therapeutic (Orthodontic) Extraction. J Maxillo Fac Oral Surg, 2011. 10(3): 257–61. |
ARTICLE INFO DOI: 10.12699/jfvpulm.16.48.2025.11
Conflict of Interest
Non
Date of manuscript receiving
10/01/2025
Date of publication after correction
20/03/2025
Article citation
Randriambola, TA. Randriamandrato, HH. Mihantarivony, AT. Rajaonera. Clinical and evolutionary aspects of cervico-facial cellulitis following non-steroidal anti-inflammatory drugs at the Surgical Intensive Care Unit of Joseph Ravoahangy Andrianavalona University Hospital Center (CHU JRA) - Antananarivo - Madagascar. J Func Vent Pulm 2025;48(16):11-17